Analizar los factores que inciden en la utilización de mecanismos de coordinación clínica entre niveles de atención en dos redes de servicios de salud de Bogotá (Colombia), desde la perspectiva de los actores principales.
MétodoEstudio cualitativo, descriptivo-interpretativo, en dos redes de servicios de salud públicas, mediante entrevistas individuales semiestructuradas y grupos de discusión. Se realizó un muestreo teórico en dos etapas: 1) selección de centros de diferentes niveles de atención y 2) selección de informantes: directivos/as (n=19), profesionales de salud (n=23) y administrativos/as (n=20). Se realizó un análisis de contenido, con generación mixta de categorías y segmentación por red, grupos de informantes y temas.
ResultadosEn ambas redes se identificaron pocos mecanismos de coordinación clínica entre niveles, con predominio de los mecanismos de transferencia de información, y como mecanismos de coordinación de gestión clínica solo los dedicados a atención maternal-perinatal. Emergieron problemas uso relacionados con factores organizativos (falta de tiempo, rotación del personal, uso administrativo, déficit tecnológico) y de los/las profesionales (desinterés), con consecuencias sobre la coordinación (limitada transferencia de información y seguimiento de la atención) y la calidad de la atención (retrasos en diagnósticos y tratamientos).
ConclusionesLos resultados indican una limitada implementación de mecanismos de coordinación clínica en general, con problemas en su uso. Se requieren cambios sobre factores organizativos (tiempo para la coordinación y condiciones de trabajo) y de los/las profesionales (actitudes hacia el trabajo colaborativo).
To analyse the factors influencing the use of mechanisms for the clinical coordination of two Colombian public healthcare networks’ healthcare levels in Bogotá from the main social actors’ perspective.
MethodThis was a descriptive-interpretative, qualitative study of two public healthcare networks. Discussion groups and semi-structured interviews were used for collecting information. The approach involved two-stage theoretical sampling of a selection of centres operating at different healthcare levels and a selection of informants, including managers (n=19), healthcare employees (n=23) and administrative staff (n=20). Content analysis involved adopting a mixed method approach for generating categories, segmented by network, informant group and topic.
ResultsBoth networks had few mechanisms for enabling the clinical coordination of healthcare levels; information transfer mechanisms predominated and clinical management coordination mechanisms only dealt with maternal-perinatal care. Organisational factor-related complications were found regarding their use: lack of time, staff turnover, administrative use and technological deficiency. Employee/staff-related difficulties were due to lack of interest. These factors directly affected coordination with limited information transfer, patient follow-up and healthcare quality (diagnosis and treatment delays).
ConclusionsThe results highlighted the limited use of clinical coordination mechanisms in both public healthcare networks studied here, with problems in their use. Changes are required that affect directly organisational factors (time for coordination and working conditions) and professional factors (attitudes towards collaborative work).
La fragmentación de los servicios de salud en América Latina se considera uno de los principales problemas para proveer servicios eficientes y de calidad, en particular para pacientes con enfermedades crónicas y pluripatológicos que requieren atención de profesionales diferentes a lo largo del tiempo1. Como respuesta se han promovido estrategias diversas, como la implementación de redes integradas de servicios de salud a nivel macro o de mecanismos de coordinación entre niveles de atención, a nivel micro1–3. Dentro de los mecanismos de coordinación clínica se distinguen, por un lado, los basados en la estandarización de procesos (guías de práctica clínica), de habilidades (educación médica) o de resultados; y por otro, los basados en la retroalimentación que facilitan la comunicación y el intercambio de información entre profesionales (referencia/contrarreferencia, informe de alta hospitalaria, historia clínica compartida, correo y teléfono)4,5. Su existencia y uso adecuado son importantes para mejorar la calidad y la continuidad de la atención entre niveles6,7.
La Ley 100 de 1993 creó el Sistema General de Seguridad Social en Salud en Colombia, basado en un modelo de competencia gestionada, en el que las aseguradoras (Entidades Promotoras de Salud) compiten para conseguir afiliados y los proveedores por contratos con las aseguradoras. Las aseguradoras son responsables de garantizar la atención mediante la contratación de servicios de salud públicos o privados, y por tanto de la configuración de las redes, con el primer nivel como puerta de entrada y un sistema de referencia y contrarreferencia para acceder a servicios especializados8–10. También se establece el uso obligatorio del formulario de referencia/contrarreferencia, el informe de alta hospitalaria y la adopción de protocolos y guías de práctica clínica como criterios de habilitación y acreditación de los servicios de salud11,12. En 2015, la Secretaría Distrital de Salud de Bogotá contaba con 22 entidades proveedoras de servicios de salud (Empresas Sociales del Estado), organizadas en cuatro redes territoriales que proveen servicios ambulatorios y hospitalarios en todos los niveles de complejidad13. Además de los mecanismos señalados por la ley, y con el objetivo de cumplir con indicadores prioritarios de ámbito nacional, había desarrollado una estrategia de gestión compartida para la atención materna-perinatal (que incluye diversos mecanismos de coordinación clínica entre niveles)14.
La mayoría de la bibliografía disponible sobre mecanismos de coordinación clínica proviene de Europa y de los Estados Unidos. Predominan los estudios cuantitativos que analizan la calidad de la información compartida en la referencia y el informe de alta hospitalaria6,7, o la mejora de la comunicación y la transferencia de información entre niveles tras una intervención (introducción de formularios electrónicos, auditoría de expertos, capacitación)15–20. Los estudios sobre los mecanismos de coordinación de la gestión clínica son limitados y analizan el efecto de la implementación de reuniones de capacitación o de consultas conjuntas sobre la práctica clínica21–23, o la adherencia y los elementos que influyen en el uso de las guías de práctica clínica24,25. Los estudios cualitativos, menos frecuentes, han identificado barreras organizativas y de actitudes de los profesionales principalmente ante la utilización de mecanismos de transferencia de información4,25–27. En Colombia, solo un estudio cualitativo analiza el uso de mecanismos de coordinación desde la perspectiva de distintos actores, y se centra en redes conformadas en su mayoría por prestadores privados que señalaban una limitada implementación de los mecanismos y dificultades en su uso, con consecuencias negativas en la coordinación y la calidad de atención4.
Este estudio forma parte de una investigación más amplia, Equity LA II, enfocada a la mejora de la coordinación asistencial entre niveles de atención mediante la implementación de estrategias alternativas de integración de la atención a nivel micro28–30. El objetivo es analizar los factores que inciden en la utilización de mecanismos de coordinación clínica entre niveles existentes en dos redes públicas de servicios de salud en Colombia.
MétodoDiseño y área de estudioSe trata de un estudio cualitativo de tipo descriptivo-interpretativo. El área de estudio estaba constituida por dos redes de servicios de salud de la Secretaría Distrital de Salud de Bogotá (Colombia), entendidas como un conjunto de centros de distintos niveles de atención (primaria y especializada) que proveen servicios de salud a una población definida y son de propiedad pública, seleccionadas según los siguientes criterios: 1) provisión de un continuo de servicios incluyendo atención primaria y especializada; 2) a una población definida; 3) en áreas urbanas de ingresos bajos y medio-bajos; y 4) de titularidad pública. Las redes seleccionadas cubrían una población de alrededor de 400.000 habitantes, en su mayoría del régimen subsidiado, con características demográficas similares13.
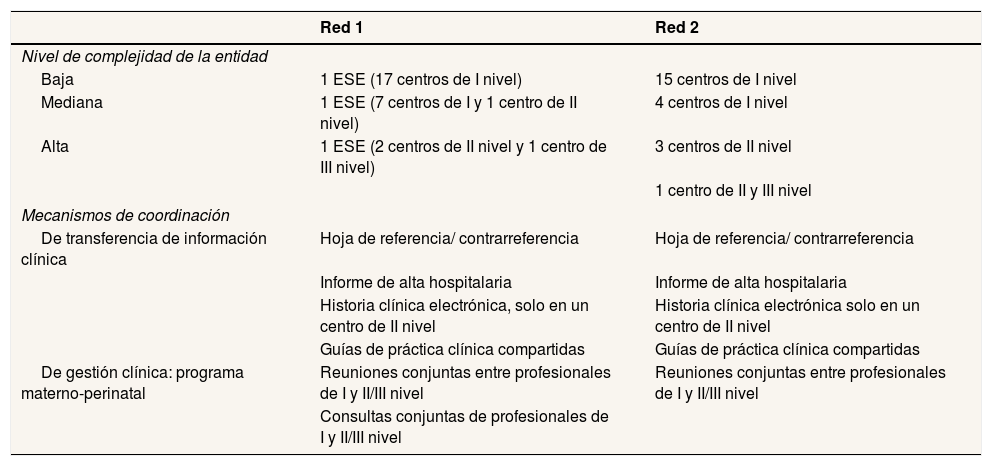
MuestraSe realizó un muestreo teórico en dos etapas. En la primera etapa, de cada red se incluyó una entidad proveedora de servicios de salud por nivel de complejidad que aceptó participar (tabla 1), y en la segunda se seleccionaron informantes por nivel de complejidad (atención primaria y atención especializada): profesionales de salud de diferentes disciplinas que proporcionaban atención a pacientes crónicos, y directivos y coordinadores de servicios. Como criterios de variación máxima se tuvieron en cuenta la edad, el sexo, el tipo de contratación y la formación, para recoger la variedad de experiencias y discursos. Los informantes debían tener una antigüedad en el lugar de trabajo como mínimo de 6 meses.
Composición de las redes de servicios de salud seleccionadas y sus mecanismos de coordinación entre niveles de atención
| Red 1 | Red 2 | |
|---|---|---|
| Nivel de complejidad de la entidad | ||
| Baja | 1 ESE (17 centros de I nivel) | 15 centros de I nivel |
| Mediana | 1 ESE (7 centros de I y 1 centro de II nivel) | 4 centros de I nivel |
| Alta | 1 ESE (2 centros de II nivel y 1 centro de III nivel) | 3 centros de II nivel |
| 1 centro de II y III nivel | ||
| Mecanismos de coordinación | ||
| De transferencia de información clínica | Hoja de referencia/ contrarreferencia | Hoja de referencia/ contrarreferencia |
| Informe de alta hospitalaria | Informe de alta hospitalaria | |
| Historia clínica electrónica, solo en un centro de II nivel | Historia clínica electrónica solo en un centro de II nivel | |
| Guías de práctica clínica compartidas | Guías de práctica clínica compartidas | |
| De gestión clínica: programa materno-perinatal | Reuniones conjuntas entre profesionales de I y II/III nivel | Reuniones conjuntas entre profesionales de I y II/III nivel |
| Consultas conjuntas de profesionales de I y II/III nivel | ||
ESE: Empresa Social del Estado.
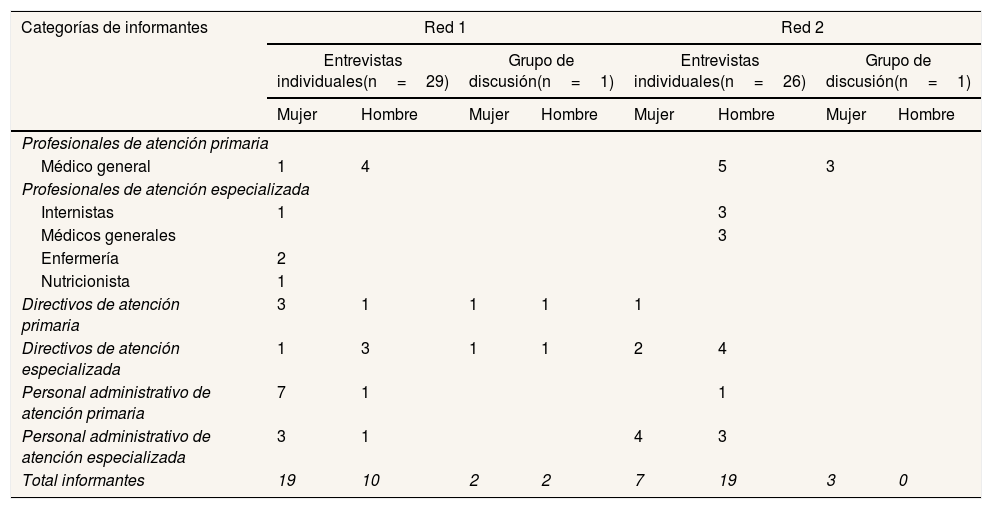
Para la selección de los/las informantes, un contacto institucional proporcionó una lista de candidatos que cumplían los criterios mencionados. La muestra fue secuencial y reflexiva, ya que a medida que surgieron nuevos aspectos se incorporaron otros informantes, como personal administrativo. El tamaño final de la muestra (entrevistas individuales: 29 [21 mujeres] en red 1 y 26 [10 mujeres] en red 2; grupos de discusión: 1-4 participantes [2 mujeres] en red 1 y 1-3 participantes [3 mujeres] en red 2) fue definido por saturación de la información (tabla 2).
Composición de la muestra de informantes
| Categorías de informantes | Red 1 | Red 2 | ||||||
|---|---|---|---|---|---|---|---|---|
| Entrevistas individuales(n=29) | Grupo de discusión(n=1) | Entrevistas individuales(n=26) | Grupo de discusión(n=1) | |||||
| Mujer | Hombre | Mujer | Hombre | Mujer | Hombre | Mujer | Hombre | |
| Profesionales de atención primaria | ||||||||
| Médico general | 1 | 4 | 5 | 3 | ||||
| Profesionales de atención especializada | ||||||||
| Internistas | 1 | 3 | ||||||
| Médicos generales | 3 | |||||||
| Enfermería | 2 | |||||||
| Nutricionista | 1 | |||||||
| Directivos de atención primaria | 3 | 1 | 1 | 1 | 1 | |||
| Directivos de atención especializada | 1 | 3 | 1 | 1 | 2 | 4 | ||
| Personal administrativo de atención primaria | 7 | 1 | 1 | |||||
| Personal administrativo de atención especializada | 3 | 1 | 4 | 3 | ||||
| Total informantes | 19 | 10 | 2 | 2 | 7 | 19 | 3 | 0 |
Se realizaron entrevistas individuales semiestructuradas y grupos de discusión con médicos generales y directivos para profundizar en temas específicos que surgieron en las entrevistas. Se utilizó una guía de temas que incluían la opinión sobre la finalidad y las dificultades en el uso de mecanismos de coordinación y los factores que influyen en su utilización (véase el Apéndice online). Las entrevistas se realizaron en el lugar de trabajo de los/las informantes entre marzo de 2014 y marzo de 2015, tuvieron una duración aproximada de 60 minutos y fueron grabadas y luego transcritas literalmente.
Análisis de los datos y calidad de la informaciónSe realizó un análisis temático de contenido, con el apoyo del software Atlas.ti 7.5. Los datos fueron segmentados por red, grupos de informantes y temas. Las categorías y subcategorías se generaron de forma mixta: las derivadas de la guía de entrevista y las emergentes de los datos, mediante un proceso inductivo. Para ello se identificaron temas, se codificaron y clasificaron, se establecieron patrones comunes y se analizaron regularidades, convergencias y divergencias en los datos, mediante un proceso de comparación constante y volviendo a los datos (de lo particular a lo general)31.
Para garantizar el rigor y la calidad se trianguló la información utilizando distintas técnicas de recogida de datos y grupos de informantes. Además, se contrastó con la literatura, participaron cuatro analistas y se retroalimentaron los resultados preliminares a los participantes en 24 reuniones en grupos de 3 a 15 profesionales que permitieron confirmar los hallazgos, en el primer semestre de 2016. Las dos primeras autoras realizaron las entrevistas y el análisis preliminar, en estrecha colaboración con las otras dos. Las diferencias en el análisis y la interpretación se resolvieron volviendo a los datos.
El estudio fue aprobado por el Comité de Ética de la Escuela de Medicina y Ciencias de la Salud de la Universidad del Rosario. Se suscribieron acuerdos de confidencialidad con las instituciones participantes. Se obtuvo el consentimiento libre e informado por escrito de cada participante. Las grabaciones y las transcripciones se codificaron para mantener el anonimato de los/las informantes.
ResultadosEn ambas redes de estudio, los/las informantes identificaron principalmente mecanismos de coordinación de la información clínica y de gestión clínica solo para la atención materna-perinatal, pero con problemas en su utilización y con consecuencias diversas para la atención. Tanto los problemas como los factores que influyen sobre el uso varían según el mecanismo y el actor, con algunas diferencias entre redes.
Mecanismos de coordinación de información clínica compartidos entre niveles de atenciónEn ambas redes, en el discurso de los/las informantes emergió la existencia del formulario de referencia/contrarreferencia y del informe de alta hospitalaria, y únicamente en proveedores con servicios de baja y media complejidad apareció la historia clínica informatizada compartida.
1) Referencia y contrarreferencia
El formulario de referencia/contrarreferencia emergió como el principal mecanismo de intercambio de información clínica entre niveles, aunque con un uso clínico limitado, al privilegiarse como mecanismo de autorización de servicios especializados por la aseguradora: «entiendo que la hoja de referencia que enviamos no la ve el especialista, la ve el encargado de dar las citas, que no es médico, es facturador; llegan con una hoja de remisión que es de autorización de servicios, se pierde el propósito […]» (GD MG I-Nivel, Red-2) (tabla 3, A1 y A2). También reportaron problemas en el uso del formulario, con algunas diferencias entre niveles. Los médicos generales (MG) identificaron la pérdida frecuente de la referencia durante la autorización de servicios o por el paciente, y los especialistas identificaron problemas con el registro de la información (letra ilegible, información poco pertinente o insuficiente). Estos problemas llevan a reconstruir la historia clínica, repetir pruebas, retrasar el inicio del tratamiento y desarrollar complicaciones. Además, destacaron un limitado uso de la contrarreferencia por los especialistas, lo cual dificulta el seguimiento en la atención primaria por desconocimiento del diagnóstico y ajustes del tratamiento (tabla 4, A1, A2 y B1).
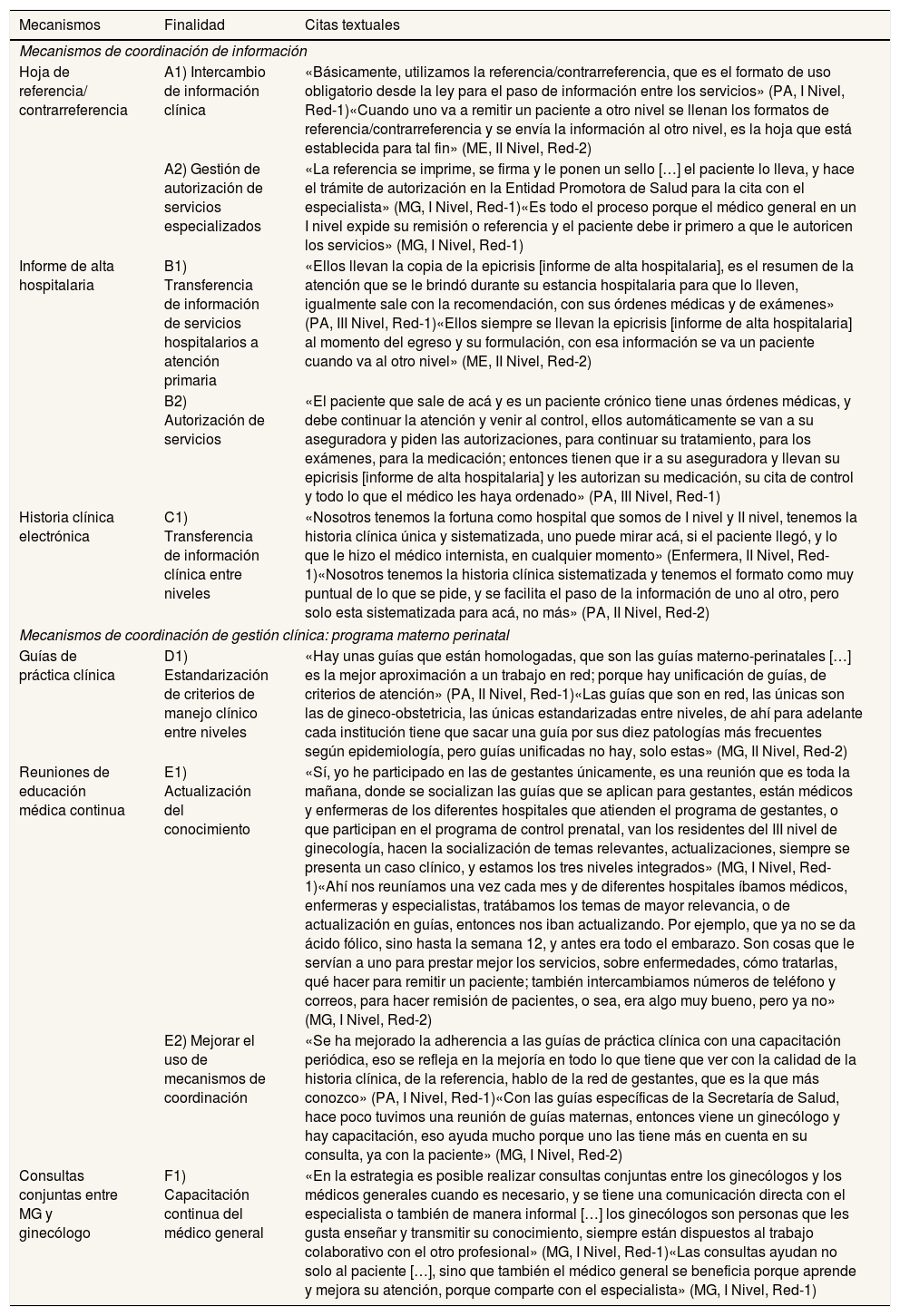
Ejemplos de citas textuales sobre las opiniones de los/las informantes acerca de la finalidad de los mecanismos de coordinación clínica entre niveles de atención existentes en las redes de estudio
| Mecanismos | Finalidad | Citas textuales |
|---|---|---|
| Mecanismos de coordinación de información | ||
| Hoja de referencia/ contrarreferencia | A1) Intercambio de información clínica | «Básicamente, utilizamos la referencia/contrarreferencia, que es el formato de uso obligatorio desde la ley para el paso de información entre los servicios» (PA, I Nivel, Red-1)«Cuando uno va a remitir un paciente a otro nivel se llenan los formatos de referencia/contrarreferencia y se envía la información al otro nivel, es la hoja que está establecida para tal fin» (ME, II Nivel, Red-2) |
| A2) Gestión de autorización de servicios especializados | «La referencia se imprime, se firma y le ponen un sello […] el paciente lo lleva, y hace el trámite de autorización en la Entidad Promotora de Salud para la cita con el especialista» (MG, I Nivel, Red-1)«Es todo el proceso porque el médico general en un I nivel expide su remisión o referencia y el paciente debe ir primero a que le autoricen los servicios» (MG, I Nivel, Red-1) | |
| Informe de alta hospitalaria | B1) Transferencia de información de servicios hospitalarios a atención primaria | «Ellos llevan la copia de la epicrisis [informe de alta hospitalaria], es el resumen de la atención que se le brindó durante su estancia hospitalaria para que lo lleven, igualmente sale con la recomendación, con sus órdenes médicas y de exámenes» (PA, III Nivel, Red-1)«Ellos siempre se llevan la epicrisis [informe de alta hospitalaria] al momento del egreso y su formulación, con esa información se va un paciente cuando va al otro nivel» (ME, II Nivel, Red-2) |
| B2) Autorización de servicios | «El paciente que sale de acá y es un paciente crónico tiene unas órdenes médicas, y debe continuar la atención y venir al control, ellos automáticamente se van a su aseguradora y piden las autorizaciones, para continuar su tratamiento, para los exámenes, para la medicación; entonces tienen que ir a su aseguradora y llevan su epicrisis [informe de alta hospitalaria] y les autorizan su medicación, su cita de control y todo lo que el médico les haya ordenado» (PA, III Nivel, Red-1) | |
| Historia clínica electrónica | C1) Transferencia de información clínica entre niveles | «Nosotros tenemos la fortuna como hospital que somos de I nivel y II nivel, tenemos la historia clínica única y sistematizada, uno puede mirar acá, si el paciente llegó, y lo que le hizo el médico internista, en cualquier momento» (Enfermera, II Nivel, Red-1)«Nosotros tenemos la historia clínica sistematizada y tenemos el formato como muy puntual de lo que se pide, y se facilita el paso de la información de uno al otro, pero solo esta sistematizada para acá, no más» (PA, II Nivel, Red-2) |
| Mecanismos de coordinación de gestión clínica: programa materno perinatal | ||
| Guías de práctica clínica | D1) Estandarización de criterios de manejo clínico entre niveles | «Hay unas guías que están homologadas, que son las guías materno-perinatales […] es la mejor aproximación a un trabajo en red; porque hay unificación de guías, de criterios de atención» (PA, II Nivel, Red-1)«Las guías que son en red, las únicas son las de gineco-obstetricia, las únicas estandarizadas entre niveles, de ahí para adelante cada institución tiene que sacar una guía por sus diez patologías más frecuentes según epidemiología, pero guías unificadas no hay, solo estas» (MG, II Nivel, Red-2) |
| Reuniones de educación médica continua | E1) Actualización del conocimiento | «Sí, yo he participado en las de gestantes únicamente, es una reunión que es toda la mañana, donde se socializan las guías que se aplican para gestantes, están médicos y enfermeras de los diferentes hospitales que atienden el programa de gestantes, o que participan en el programa de control prenatal, van los residentes del III nivel de ginecología, hacen la socialización de temas relevantes, actualizaciones, siempre se presenta un caso clínico, y estamos los tres niveles integrados» (MG, I Nivel, Red-1)«Ahí nos reuníamos una vez cada mes y de diferentes hospitales íbamos médicos, enfermeras y especialistas, tratábamos los temas de mayor relevancia, o de actualización en guías, entonces nos iban actualizando. Por ejemplo, que ya no se da ácido fólico, sino hasta la semana 12, y antes era todo el embarazo. Son cosas que le servían a uno para prestar mejor los servicios, sobre enfermedades, cómo tratarlas, qué hacer para remitir un paciente; también intercambiamos números de teléfono y correos, para hacer remisión de pacientes, o sea, era algo muy bueno, pero ya no» (MG, I Nivel, Red-2) |
| E2) Mejorar el uso de mecanismos de coordinación | «Se ha mejorado la adherencia a las guías de práctica clínica con una capacitación periódica, eso se refleja en la mejoría en todo lo que tiene que ver con la calidad de la historia clínica, de la referencia, hablo de la red de gestantes, que es la que más conozco» (PA, I Nivel, Red-1)«Con las guías específicas de la Secretaría de Salud, hace poco tuvimos una reunión de guías maternas, entonces viene un ginecólogo y hay capacitación, eso ayuda mucho porque uno las tiene más en cuenta en su consulta, ya con la paciente» (MG, I Nivel, Red-2) | |
| Consultas conjuntas entre MG y ginecólogo | F1) Capacitación continua del médico general | «En la estrategia es posible realizar consultas conjuntas entre los ginecólogos y los médicos generales cuando es necesario, y se tiene una comunicación directa con el especialista o también de manera informal […] los ginecólogos son personas que les gusta enseñar y transmitir su conocimiento, siempre están dispuestos al trabajo colaborativo con el otro profesional» (MG, I Nivel, Red-1)«Las consultas ayudan no solo al paciente […], sino que también el médico general se beneficia porque aprende y mejora su atención, porque comparte con el especialista» (MG, I Nivel, Red-1) |
ME: médico especialista; MG: médico general; PA: profesional administrativo.
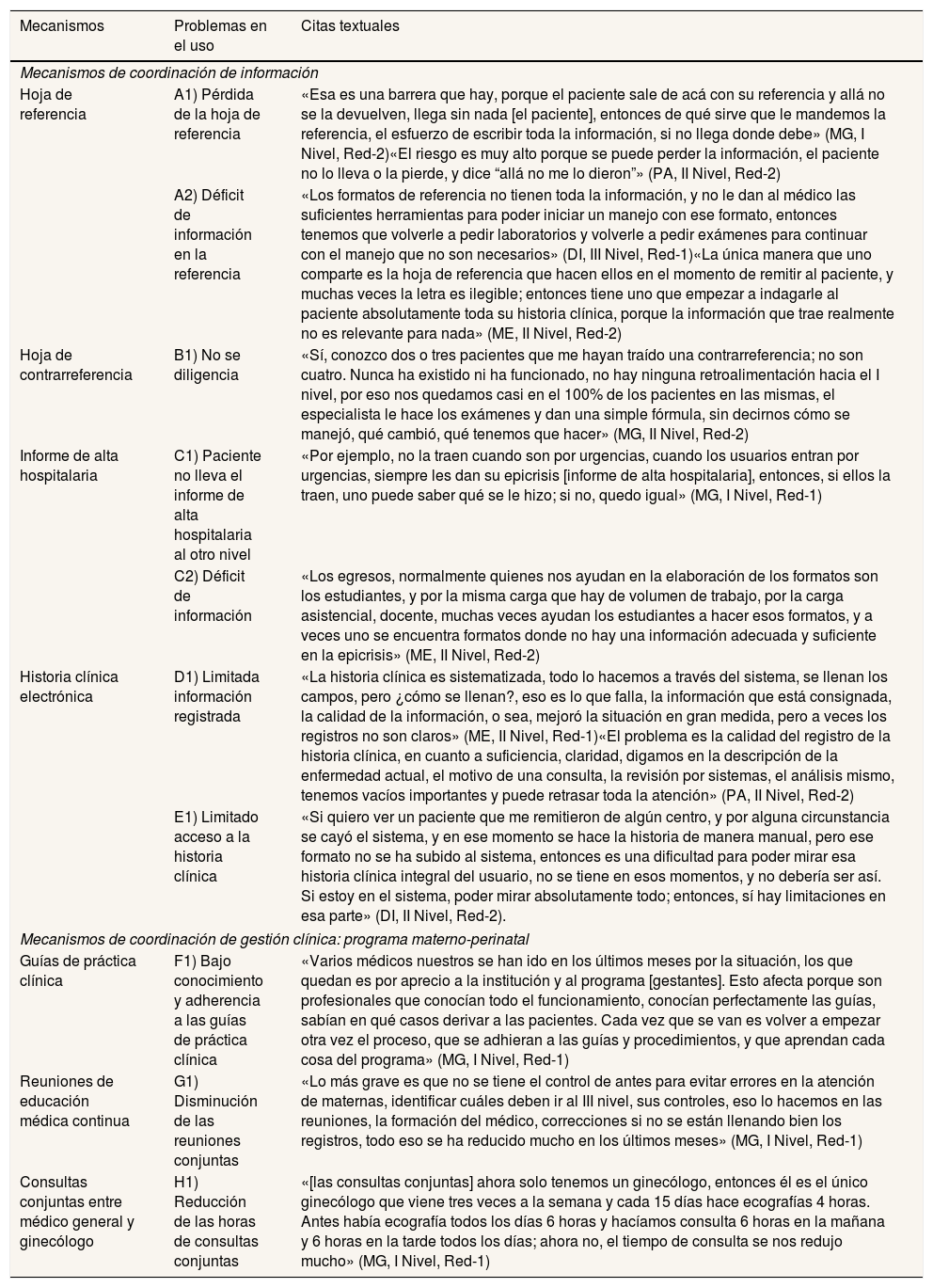
Ejemplos de citas textuales sobre las opiniones de los/las informantes acerca de los problemas en el uso de los mecanismos de coordinación clínica entre niveles de atención existentes en las redes de estudio
| Mecanismos | Problemas en el uso | Citas textuales |
|---|---|---|
| Mecanismos de coordinación de información | ||
| Hoja de referencia | A1) Pérdida de la hoja de referencia | «Esa es una barrera que hay, porque el paciente sale de acá con su referencia y allá no se la devuelven, llega sin nada [el paciente], entonces de qué sirve que le mandemos la referencia, el esfuerzo de escribir toda la información, si no llega donde debe» (MG, I Nivel, Red-2)«El riesgo es muy alto porque se puede perder la información, el paciente no lo lleva o la pierde, y dice “allá no me lo dieron”» (PA, II Nivel, Red-2) |
| A2) Déficit de información en la referencia | «Los formatos de referencia no tienen toda la información, y no le dan al médico las suficientes herramientas para poder iniciar un manejo con ese formato, entonces tenemos que volverle a pedir laboratorios y volverle a pedir exámenes para continuar con el manejo que no son necesarios» (DI, III Nivel, Red-1)«La única manera que uno comparte es la hoja de referencia que hacen ellos en el momento de remitir al paciente, y muchas veces la letra es ilegible; entonces tiene uno que empezar a indagarle al paciente absolutamente toda su historia clínica, porque la información que trae realmente no es relevante para nada» (ME, II Nivel, Red-2) | |
| Hoja de contrarreferencia | B1) No se diligencia | «Sí, conozco dos o tres pacientes que me hayan traído una contrarreferencia; no son cuatro. Nunca ha existido ni ha funcionado, no hay ninguna retroalimentación hacia el I nivel, por eso nos quedamos casi en el 100% de los pacientes en las mismas, el especialista le hace los exámenes y dan una simple fórmula, sin decirnos cómo se manejó, qué cambió, qué tenemos que hacer» (MG, II Nivel, Red-2) |
| Informe de alta hospitalaria | C1) Paciente no lleva el informe de alta hospitalaria al otro nivel | «Por ejemplo, no la traen cuando son por urgencias, cuando los usuarios entran por urgencias, siempre les dan su epicrisis [informe de alta hospitalaria], entonces, si ellos la traen, uno puede saber qué se le hizo; si no, quedo igual» (MG, I Nivel, Red-1) |
| C2) Déficit de información | «Los egresos, normalmente quienes nos ayudan en la elaboración de los formatos son los estudiantes, y por la misma carga que hay de volumen de trabajo, por la carga asistencial, docente, muchas veces ayudan los estudiantes a hacer esos formatos, y a veces uno se encuentra formatos donde no hay una información adecuada y suficiente en la epicrisis» (ME, II Nivel, Red-2) | |
| Historia clínica electrónica | D1) Limitada información registrada | «La historia clínica es sistematizada, todo lo hacemos a través del sistema, se llenan los campos, pero ¿cómo se llenan?, eso es lo que falla, la información que está consignada, la calidad de la información, o sea, mejoró la situación en gran medida, pero a veces los registros no son claros» (ME, II Nivel, Red-1)«El problema es la calidad del registro de la historia clínica, en cuanto a suficiencia, claridad, digamos en la descripción de la enfermedad actual, el motivo de una consulta, la revisión por sistemas, el análisis mismo, tenemos vacíos importantes y puede retrasar toda la atención» (PA, II Nivel, Red-2) |
| E1) Limitado acceso a la historia clínica | «Si quiero ver un paciente que me remitieron de algún centro, y por alguna circunstancia se cayó el sistema, y en ese momento se hace la historia de manera manual, pero ese formato no se ha subido al sistema, entonces es una dificultad para poder mirar esa historia clínica integral del usuario, no se tiene en esos momentos, y no debería ser así. Si estoy en el sistema, poder mirar absolutamente todo; entonces, sí hay limitaciones en esa parte» (DI, II Nivel, Red-2). | |
| Mecanismos de coordinación de gestión clínica: programa materno-perinatal | ||
| Guías de práctica clínica | F1) Bajo conocimiento y adherencia a las guías de práctica clínica | «Varios médicos nuestros se han ido en los últimos meses por la situación, los que quedan es por aprecio a la institución y al programa [gestantes]. Esto afecta porque son profesionales que conocían todo el funcionamiento, conocían perfectamente las guías, sabían en qué casos derivar a las pacientes. Cada vez que se van es volver a empezar otra vez el proceso, que se adhieran a las guías y procedimientos, y que aprendan cada cosa del programa» (MG, I Nivel, Red-1) |
| Reuniones de educación médica continua | G1) Disminución de las reuniones conjuntas | «Lo más grave es que no se tiene el control de antes para evitar errores en la atención de maternas, identificar cuáles deben ir al III nivel, sus controles, eso lo hacemos en las reuniones, la formación del médico, correcciones si no se están llenando bien los registros, todo eso se ha reducido mucho en los últimos meses» (MG, I Nivel, Red-1) |
| Consultas conjuntas entre médico general y ginecólogo | H1) Reducción de las horas de consultas conjuntas | «[las consultas conjuntas] ahora solo tenemos un ginecólogo, entonces él es el único ginecólogo que viene tres veces a la semana y cada 15 días hace ecografías 4 horas. Antes había ecografía todos los días 6 horas y hacíamos consulta 6 horas en la mañana y 6 horas en la tarde todos los días; ahora no, el tiempo de consulta se nos redujo mucho» (MG, I Nivel, Red-1) |
DI: directivo intermedio; ME: médico especialista; MG: médico general; PA: profesional administrativo.
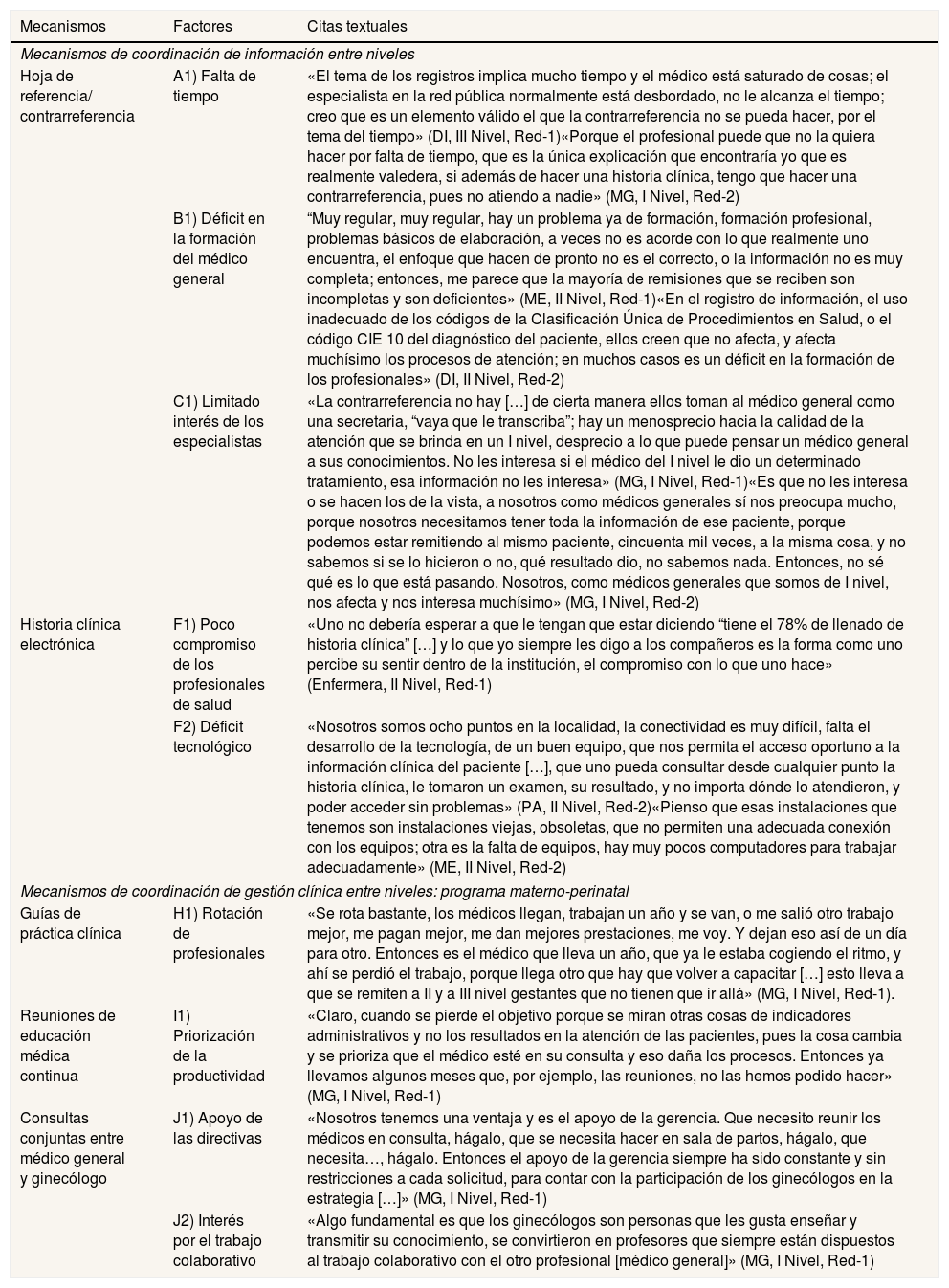
Como factores que influyen en el uso del formulario de referencia/contrarreferencia, las personas entrevistadas destacaron la falta de tiempo para elaborarla, debido al exceso de trabajo y los trámites administrativos que deben realizar los/las médicos/as durante la consulta. Además, los/las informantes de atención especializada identificaron la falta de formación del/de la MG para registrar adecuadamente la información clínica. En el discurso de algunos/as MG y directivos/as emergió el poco interés de los/las especialistas para intercambiar información clínica, que atribuían a la subvaloración del rol del/de la MG en la atención de los/las pacientes (tabla 5, A1, B1 y C1).
Ejemplos de citas textuales sobre las opiniones de los/las informantes acerca de los factores que influyen en el uso de los mecanismos de coordinación clínica entre niveles de atención existentes en las redes de estudio
| Mecanismos | Factores | Citas textuales |
|---|---|---|
| Mecanismos de coordinación de información entre niveles | ||
| Hoja de referencia/ contrarreferencia | A1) Falta de tiempo | «El tema de los registros implica mucho tiempo y el médico está saturado de cosas; el especialista en la red pública normalmente está desbordado, no le alcanza el tiempo; creo que es un elemento válido el que la contrarreferencia no se pueda hacer, por el tema del tiempo» (DI, III Nivel, Red-1)«Porque el profesional puede que no la quiera hacer por falta de tiempo, que es la única explicación que encontraría yo que es realmente valedera, si además de hacer una historia clínica, tengo que hacer una contrarreferencia, pues no atiendo a nadie» (MG, I Nivel, Red-2) |
| B1) Déficit en la formación del médico general | “Muy regular, muy regular, hay un problema ya de formación, formación profesional, problemas básicos de elaboración, a veces no es acorde con lo que realmente uno encuentra, el enfoque que hacen de pronto no es el correcto, o la información no es muy completa; entonces, me parece que la mayoría de remisiones que se reciben son incompletas y son deficientes» (ME, II Nivel, Red-1)«En el registro de información, el uso inadecuado de los códigos de la Clasificación Única de Procedimientos en Salud, o el código CIE 10 del diagnóstico del paciente, ellos creen que no afecta, y afecta muchísimo los procesos de atención; en muchos casos es un déficit en la formación de los profesionales» (DI, II Nivel, Red-2) | |
| C1) Limitado interés de los especialistas | «La contrarreferencia no hay […] de cierta manera ellos toman al médico general como una secretaria, “vaya que le transcriba”; hay un menosprecio hacia la calidad de la atención que se brinda en un I nivel, desprecio a lo que puede pensar un médico general a sus conocimientos. No les interesa si el médico del I nivel le dio un determinado tratamiento, esa información no les interesa» (MG, I Nivel, Red-1)«Es que no les interesa o se hacen los de la vista, a nosotros como médicos generales sí nos preocupa mucho, porque nosotros necesitamos tener toda la información de ese paciente, porque podemos estar remitiendo al mismo paciente, cincuenta mil veces, a la misma cosa, y no sabemos si se lo hicieron o no, qué resultado dio, no sabemos nada. Entonces, no sé qué es lo que está pasando. Nosotros, como médicos generales que somos de I nivel, nos afecta y nos interesa muchísimo» (MG, I Nivel, Red-2) | |
| Historia clínica electrónica | F1) Poco compromiso de los profesionales de salud | «Uno no debería esperar a que le tengan que estar diciendo “tiene el 78% de llenado de historia clínica” […] y lo que yo siempre les digo a los compañeros es la forma como uno percibe su sentir dentro de la institución, el compromiso con lo que uno hace» (Enfermera, II Nivel, Red-1) |
| F2) Déficit tecnológico | «Nosotros somos ocho puntos en la localidad, la conectividad es muy difícil, falta el desarrollo de la tecnología, de un buen equipo, que nos permita el acceso oportuno a la información clínica del paciente […], que uno pueda consultar desde cualquier punto la historia clínica, le tomaron un examen, su resultado, y no importa dónde lo atendieron, y poder acceder sin problemas» (PA, II Nivel, Red-2)«Pienso que esas instalaciones que tenemos son instalaciones viejas, obsoletas, que no permiten una adecuada conexión con los equipos; otra es la falta de equipos, hay muy pocos computadores para trabajar adecuadamente» (ME, II Nivel, Red-2) | |
| Mecanismos de coordinación de gestión clínica entre niveles: programa materno-perinatal | ||
| Guías de práctica clínica | H1) Rotación de profesionales | «Se rota bastante, los médicos llegan, trabajan un año y se van, o me salió otro trabajo mejor, me pagan mejor, me dan mejores prestaciones, me voy. Y dejan eso así de un día para otro. Entonces es el médico que lleva un año, que ya le estaba cogiendo el ritmo, y ahí se perdió el trabajo, porque llega otro que hay que volver a capacitar […] esto lleva a que se remiten a II y a III nivel gestantes que no tienen que ir allá» (MG, I Nivel, Red-1). |
| Reuniones de educación médica continua | I1) Priorización de la productividad | «Claro, cuando se pierde el objetivo porque se miran otras cosas de indicadores administrativos y no los resultados en la atención de las pacientes, pues la cosa cambia y se prioriza que el médico esté en su consulta y eso daña los procesos. Entonces ya llevamos algunos meses que, por ejemplo, las reuniones, no las hemos podido hacer» (MG, I Nivel, Red-1) |
| Consultas conjuntas entre médico general y ginecólogo | J1) Apoyo de las directivas | «Nosotros tenemos una ventaja y es el apoyo de la gerencia. Que necesito reunir los médicos en consulta, hágalo, que se necesita hacer en sala de partos, hágalo, que necesita…, hágalo. Entonces el apoyo de la gerencia siempre ha sido constante y sin restricciones a cada solicitud, para contar con la participación de los ginecólogos en la estrategia […]» (MG, I Nivel, Red-1) |
| J2) Interés por el trabajo colaborativo | «Algo fundamental es que los ginecólogos son personas que les gusta enseñar y transmitir su conocimiento, se convirtieron en profesores que siempre están dispuestos al trabajo colaborativo con el otro profesional [médico general]» (MG, I Nivel, Red-1) | |
DI: directivo intermedio; ME: médico especialista; MG: médico general; PA: profesional administrativo.
2) Informe de alta hospitalaria
Según las personas entrevistadas, el informe de alta hospitalaria se utiliza para transferir información clínica desde los servicios hospitalarios a la atención primaria y para obtener la autorización de servicios (cita de control y medicamentos): «Las epicrisis [informe de alta hospitalaria] se generan en pacientes que han estado hospitalizados […] como documento de soporte de la atención prestada; si tiene cita de control, el paciente lo autoriza con ese soporte» (Directivo II-Nivel, Red-2) (tabla 3, B1 y B2). Sin embargo, según algunos/as MG de la red 1, los/las pacientes no siempre entregan el informe de alta hospitalaria en la consulta, y en la red 2 emergió el registro de información deficiente; ambos elementos limitan el seguimiento en la atención primaria (tabla 4, C1 y C2).
3) Historia clínica informatizada
Solo en el discurso de los/las informantes de proveedores con servicios de baja y media complejidad emergió la historia clínica informatizada compartida entre niveles que utilizan para intercambiar información clínica y facilita el seguimiento de los/las pacientes por permitir el acceso permanente a la información (tabla 3, C1). Como problemas en su uso destacaron la limitada calidad de la información registrada (insuficiente descripción clínica y condición psicosocial), que dificulta el seguimiento de la atención realizada por otros/as profesionales. En la red 2 emergió el acceso limitado a la historia clínica durante la consulta en algunos centros (tabla 4, D1 y E1).
Como factores que limitan su uso, los/las informantes de la red 1 destacaron poco compromiso y falta de identidad institucional de algunos/as médicos/as, mientras que en la red 2 se destacó el déficit tecnológico por fallos de conectividad y equipos inadecuados (tabla 5, F1 y F2).
Mecanismos de coordinación de gestión clínica compartidos entre niveles de atenciónEn ambas redes emergieron las guías de práctica clínica compartidas, las reuniones de educación médica y las consultas conjuntas del programa de atención materno-perinatal.
Según los/las informantes, las guías de práctica clínica y las reuniones de educación médica entre MG y especialistas (ginecólogos/as y gineco-obstetras) se utilizan para estandarizar la atención y actualizar el conocimiento de los/las MG, y las reuniones también para mejorar el uso de otros mecanismos (referencia/contrarreferencia y guías de práctica clínica). Solo en la red 1, en el discurso de los/las MG, emergió la contribución de las consultas conjuntas entre MG y ginecólogo/a en la mejora de su formación y capacidad resolutiva (tabla 3, D1, E1, E2 y F1).
No obstante, según los/las informantes, el bajo conocimiento y la poca adherencia a las guías de práctica clínica conducen a procesos frecuentes de capacitación. Además, los/las MG destacaron la reducción en la frecuencia de reuniones de educación médica y consultas conjuntas, lo que incrementa el riesgo de errores en la práctica clínica y derivaciones innecesarias: «La educación continuada se ha venido a menos, ha venido a pique [..], y es un imperativo, antes había una vez al mes en ginecología y gineco-obstetricia, íbamos profesionales y personal del primer nivel a reuniones para conocer guías y nuevos manejos al hospital de tercer nivel» (MG I-Nivel, Red-2) (tabla 4, F1, G1 y H1).
Como factores que influyen en su uso/participación, emergió la rotación frecuente de profesionales, derivada de las condiciones de trabajo (contratos temporales y bajos salarios), que limita el conocimiento de los mecanismos. Adicionalmente, algunos/as MG indicaron que la priorización de la productividad sobre los procesos de formación médica en las redes conlleva la reducción del tiempo del/de la profesional para su participación (tabla 5, H1 e I1), aunque los/las MG de la red 1 identificaron la priorización de formación por los/las directivos/as de los centros, liberando tiempos de los/las profesionales. Asimismo, identificaron como facilitadores las actitudes de los/las médicos/as especialistas (ginecólogos/as), el interés hacia el trabajo colaborativo y las habilidades para enseñar (tabla 5, J1 y J2).
DiscusiónEste estudio contribuye a ampliar el conocimiento sobre los mecanismos de coordinación clínica implementados en redes de servicios de salud públicas, y sobre los factores que dificultan o facilitan su utilización y pueden contribuir a implementar estrategias de mejora en Colombia, así como en otros sistemas de salud. Los resultados indican una limitada implementación de mecanismos de coordinación clínica, con predominio de mecanismos de transferencia de información, y solo en un programa de atención materno-perinatal se implementan mecanismos de gestión clínica, pero con problemas en su uso. Estos problemas se asocian principalmente a factores organizativos (falta de tiempo, rotación del personal, uso administrativo) y en menor medida a actitudes de los médicos (desinterés por el trabajo colaborativo).
La limitada implementación de mecanismos de coordinación cínica en las redes podría deberse a que el modelo de salud colombiano y sus políticas no promueven la coordinación entre niveles asistenciales11,12. Entre los problemas en el uso de los mecanismos de transferencia de información clínica se identificó su uso frecuente con fines administrativos relacionados con los procesos de autorización de servicios de salud, por parte de las aseguradoras, y también como respaldo para el cobro de servicios a las aseguradoras, por parte de los proveedores, en especial de la hoja de referencia y del informe de alta hospitalaria.
Los resultados muestran fallos en la calidad del registro en la referencia y la historia clínica informatizada, también identificados en un estudio previo en Colombia4, así como en otros países de renta media y alta6,7,29. Esto indica la necesidad de implementar estrategias a nivel micro que mejoren las habilidades de los/las médicos/as en el registro adecuado de información, o de implantar registros clínicos informatizados y compartidos entre proveedores para mejorar la legibilidad y el acceso oportuno a la información, sin la intermediación de los/las pacientes. La existencia de mecanismos de coordinación de la gestión clínica solo para la atención materno-perinatal, así como el apoyo del personal directivo de las instituciones de salud en su implementación, posiblemente refleja el interés del país por cumplir con los compromisos internacionales de reducir los indicadores de mortalidad materna-perinatal14. Sin embargo, los problemas identificados en su uso pueden indicar un cambio en las prioridades de las políticas de salud de Bogotá en los últimos años.
Los principales factores organizativos que limitan el uso adecuado de los mecanismos son la falta de tiempo durante la consulta y la rotación frecuente del personal, que pueden estar relacionados con diferentes elementos contextuales. Por un lado, la búsqueda de la sostenibilidad fiscal y financiera por parte de los proveedores públicos (características de un modelo de salud basado en el mercado)9,32, que los obliga a adoptar medidas de contención de costos como la reducción del tiempo de consulta o aumentar la carga administrativa de los/las médicos/as; y por otro lado, las políticas de flexibilización laboral que afectan la calidad del empleo33.
La inadecuada formación de los/las MG surge como factor del sistema que limita el registro de información en la referencia, lo que muestra la falta de educación médica continua en las redes y cuestiona la importancia que las escuelas de formación de profesionales otorgan a los procesos de coordinación clínica entre niveles y su impacto sobre la calidad y el acceso a los servicios de salud.
El déficit en los recursos tecnológicos surge como un obstáculo estructural para el acceso oportuno a la información clínica del otro nivel. Esto puede ser consecuencia de la falta de continuidad de las políticas orientadas al desarrollo de un sistema único de información clínica en el distrito.
De manera marginal surgieron factores de los/las profesionales, como el poco interés de los/las especialistas para intercambiar información con atención primaria, que se relaciona con el poco valor y confianza atribuida al rol de la medicina general en el seguimiento de los/las pacientes (aspectos ya identificados en otros estudios)4,34, y contrario a las actitudes de los/las especialistas involucrados/as en el programa materno-perinatal. Este factor indica la importancia de promover valores y actitudes positivas para el trabajo colaborativo, como elementos fundamentales para una comunicación mutua y equitativa. Además, muestra las ventajas de los mecanismos basados en la comunicación directa (educación médica y consultas conjuntas), al promover el conocimiento mutuo y generar confianza entre los/las profesionales, condiciones que facilitan el acuerdo para el manejo clínico y mejoran la capacidad diagnóstica y el seguimiento por los/las MG21–23.
La principal limitación de este estudio es la disponibilidad limitada de análisis previos sobre los mecanismos de coordinación clínica en Colombia, lo que dificulta la contrastación de los resultados. Sin embargo, se buscó ampliar el análisis con elementos del contexto y la literatura internacional.
ConclusionesLos resultados indican una limitada implementación de los mecanismos de coordinación clínica en general, con problemas en su uso. Se requieren cambios en algunos factores organizativos (tiempo para la coordinación y condiciones de trabajo) y de los/las profesionales (actitudes hacia el trabajo colaborativo).
La fragmentación de los servicios de salud en América Latina es uno de los principales problemas para proveer servicios eficientes y de calidad. Para su mejora, se promueve la introducción de mecanismos de coordinación clínica. Sin embargo, la evaluación de su implementación es muy escasa en los sistemas de salud de Latinoamérica, particularmente en Colombia.
¿Qué añade el estudio realizado a la literatura?Se identifican factores organizativos (falta de tiempo, rotación del personal) y de profesionales (desinterés en colaborar) que influyen en el uso de mecanismos de transferencia de información y de gestión clínica existentes en las redes de servicios de salud.
Erica Briones-Vozmediano.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaH.G. León-Arce junto con A.S Mogollón-Pérez realizaron el trabajo de campo y el posterior análisis cualitativo de los datos, e interpretaron los resultados. H.G León-Arce redactó la primera versión del manuscrito. M.L. Vázquez e I. Vargas son las responsables del proyecto, diseñaron el estudio, supervisaron todas las etapas de su desarrollo, revisaron los resultados, aportaron ideas para la interpretación y contribuyeron a la redacción del manuscrito. Todas las autoras revisaron y aprobaron la versión final del manuscrito.
AgradecimientosLas autoras quieren expresar su agradecimiento a la Secretaría Distrital de Salud de Bogotá, a las redes de servicios de salud que participaron en el estudio y a los/las médicos/as e instituciones que participaron en el estudio y que generosamente compartieron su tiempo y opiniones con el objetivo de contribuir a la mejora de la calidad de la atención. También a la Comisión Europea, Seventh Framework Programme (FP7/2007–2013), por la financiación que ha permitido la realización del estudio (no. 305197).
Este artículo fue producido en el marco del Doctorado en Metodología de la Investigación Biomedicina y Salud Pública, Universidad Autónoma de Barcelona, Barcelona, España.
FinanciaciónSéptimo Programa Marco de la Comisión Europea (FP7/2007–2013), GA. 305197.
Conflictos de interesesNinguno.