El Programa de Actividades Preventivas y de Promoción de la Salud (PAPPS), que la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) puso en marcha a finales de la década de 1980, tiene como objetivo la integración de las actividades preventivas y de promoción de la salud en el seno de las tareas desarrolladas en las consultas de atención primaria. Se pretende conocer el grado de cumplimentación del PAPPS en atención primaria.
MétodosSe ha realizado una búsqueda bibliográfica de las publicaciones relacionadas con el PAPPS con el fin de evaluar su implementación y el impacto sus programas.
ResultadosLas evaluaciones periódicas que se han ido realizando desde su inicio muestran que tanto el cumplimiento como el registro de las actividades preventivas han ido mejorando progresivamente hasta las últimas evaluaciones. El PAPPS es evaluado de forma positiva tanto por los profesionales como por los pacientes. En España, el médico de familia realiza actividades de prevención y promoción de la salud en un mayor porcentaje que el global de Europa.
ConclusionesEl PAPPS sigue vigente 24 años después de su puesta en marcha, aunque es necesario un proceso de adaptación al actual escenario sanitario español. Las propuestas de cambio se centran en mejorar la accesibilidad y en ofrecer respuestas más ágiles a los usuarios. En los pacientes ancianos es importante valorar la esperanza de vida y priorizar las intervenciones preventivas basándose en ésta.
The Program for Prevention and Health Promotion (PPHP) of the Spanish Society of Family and Community Medicine was launched at the end of the 1980s and its main objective is to integrate preventive and health promotion activities in daily clinical practice in primary care. The aim of the present study was to determine the level of compliance with the preventive activities of the PPHP.
MethodsWe performed a comprehensive literature search of PPHP publications to assess the implementation and impact of the program.
ResultsThe distinct evaluations carried out since the beginning of the program show that both compliance and registration of preventive activities have improved over time. The PPHP has been positively evaluated by both health professionals and patients. Family physicians in Spain carry out preventive activities more often than other European family physicians.
ConclusionsThe PHPPS continues to operate 24 years after its initiation. However, some adaptations are needed since the Spanish health system is changing. Proposed modifications are related to accessibility and to providing a more effective response to users. In elderly patients, life expectancy should be assessed and priorities for preventive interventions should be set accordingly.
- •
El PAPPS sigue vigente 24 años después de su puesta en marcha. No obstante, es necesario un proceso de adaptación al actual escenario sanitario español, mejorando la accesibilidad y ofreciendo respuestas más ágiles a los usuarios.
- •
Es importante hacer evaluaciones de cualquier programa de salud que se esté implementando en la población o en la práctica clínica, como es el PAPPS en el ámbito de la atención primaria.
- •
Los resultados de la evaluación de la implementación del PAPPS muestran que el cumplimiento de algunas actividades preventivas ha ido aumentando con el tiempo.
- •
El grado de registro de las actividades preventivas ha ido mejorando a lo largo de las diferentes evaluaciones. En la primera evaluación, realizada en el año 1990, el rango de infrarregistro oscilaba entre un 40% y un 90% dependiendo de la actividad preventiva de que se tratara, mientras que en la última evaluación disponible, del año 2003, oscilaba entre un 2% y un 50%.
- •
De los resultados de las encuestas a pacientes y profesionales es obvio que el PAPPS está valorado muy positivamente tanto por unos como por otros, aspecto éste muy importante para conseguir una implantación efectiva.
- •
En los pacientes ancianos es importante valorar la esperanza de vida y priorizar las intervenciones preventivas basándose en ésta. La comorbilidad y la politerapia, la capacidad funcional y la calidad de vida, son factores a considerar al introducir nuevas actividades como las preventivas.
- •
Hay que evitar las actividades preventivas innecesarias, primum non nocere, para suprimir o limitar el daño que causan algunas actividades sanitarias.
La prevención es uno de los componentes de la atención primaria que ha demostrado tener un impacto positivo sobre la salud de la población1.
Es una realidad que en una gran mayoría de los centros de salud españoles la integración de las actividades preventivas y de promoción de la salud se ha realizado de una manera sistemática con las propias actividades asistenciales en el trabajo cotidiano de los equipos de atención primaria, incluyendo médicos, personal de enfermería e incluso personal no sanitario.
El Programa de Actividades Preventivas y de Promoción de la Salud (PAPPS). Perspectiva históricaEl Programa de Actividades Preventivas y de Promoción de la Salud (PAPPS) está avalado por la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) y comenzó su andadura a finales de 1988, con el fin de lograr los siguientes objetivos:
- -
Estimular la calidad asistencial en los centros de atención primaria mediante la integración de un programa de actividades preventivas.
- -
Detectar las dificultades que genera su implantación e identificar las necesidades de personal e infraestructuras para llevarlo a la práctica.
- -
Generar recomendaciones periódicas de prioridades y métodos preventivos basados en la evidencia científica, en los datos de morbimortalidad, en los recursos disponibles y en los resultados de las evaluaciones del PAPPS.
- -
Promover la formación y la investigación sobre la prevención en atención primaria mediante la realización de proyectos de investigación.
Los grupos de trabajo del PAPPS están constituidos por expertos que se responsabilizan de la revisión y la actualización de las recomendaciones. La relación actual de los grupos de trabajo es la siguiente:
- -
Prevención de las enfermedades cardiovasculares.
- -
Prevención del cáncer.
- -
Prevención de las enfermedades infecciosas.
- -
Educación sanitaria y promoción de la salud.
- -
Prevención de los trastornos de la salud mental.
- -
Prevención y promoción de la salud en la infancia y la adolescencia.
- -
Prevención en el anciano.
- -
Evaluación.
Actualmente existen en España 675 centros de salud adscritos al PAPPS.
Impacto científico del PAPPSDurante todos estos años de implantación del PAPPS se ha generado un volumen de información científica importante, en especial en lo relativo a los grados de cumplimiento de actividades preventivas y a la efectividad en el grado de control de los factores de riesgo.
Para conocer de una manera más objetiva el impacto científico del PAPPS se ha realizado una revisión narrativa mediante búsqueda bibliográfica de las publicaciones relacionadas con el PAPPS en la base de datos MEDLINE. Como palabras clave se han utilizado “PAPPS”, “Health Prevention and Promotion Activities Program” & “Spain” y “programa actividades preventivas”. Se encontraron 153 referencias, 94 de ellas relacionadas con el PAPPS, desde 1990 hasta la actualidad. De éstas, presentaremos resultados de las que aportaban información sobre cumplimiento y efectividad del PAPPS.
Evaluación del PAPPSEl PAPPS, a diferencia de los programas preventivos norteamericanos (US Task Force, Canadian Task Force), incluye entre sus objetivos una estrategia de implantación de las actividades y unos mecanismos de evaluación periódica2. El grupo de evaluación del PAPPS ha coordinado estudios con el objetivo de conocer tanto el grado de utilización del programa por parte de los profesionales como la percepción de los pacientes o la de los propios expertos.
A continuación mostramos de una manera resumida los resultados de las diferentes evaluaciones que se han realizado desde el inicio del programa.
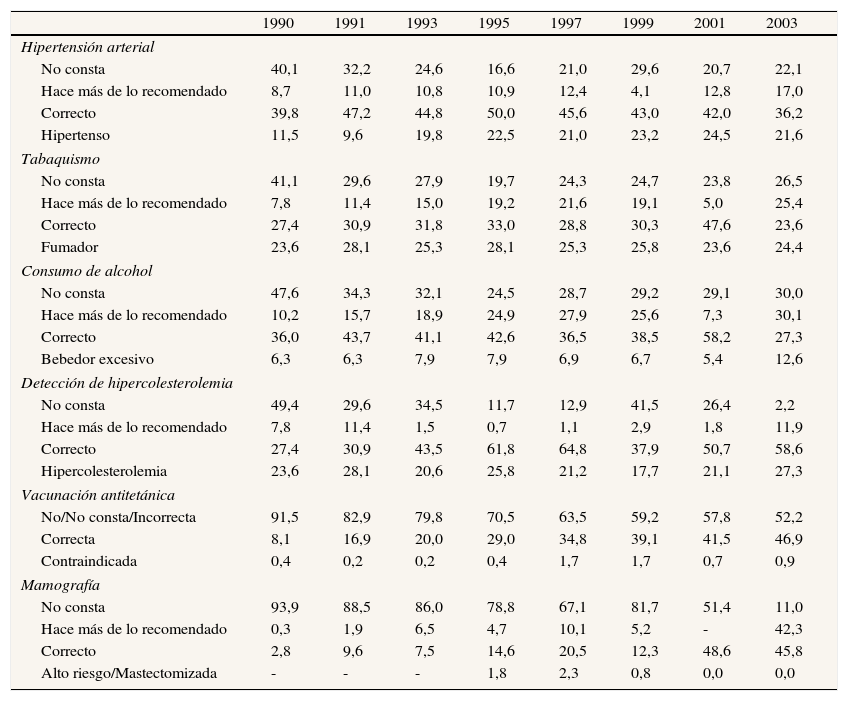
En la tabla 1 puede verse la evolución temporal del cumplimiento de las recomendaciones del PAPPS, desde 1990 hasta 2003. Las actividades preventivas que más han aumentado son la detección de la hipercolesterolemia (del 27,4% al 58,6%), la vacunación antitetánica (del 8,1% al 46,9%) y la práctica de mamografías (del 2,8% al 45,8%). Sin embargo, el porcentaje de cumplimiento de otras actividades preventivas (hipertensión arterial, tabaquismo o consumo de alcohol) ha disminuido ligeramente en el tiempo. Estos datos deben valorarse con cautela, ya que su registro en la historia clínica al inicio del programa era muy bajo y ha ido aumentando progresivamente hasta las últimas evaluaciones disponibles2,3.
Evolución temporal de las recomendaciones PAPPS (subprograma del adulto; porcentaje de historias auditadas en las cuales figura el dato)2
| 1990 | 1991 | 1993 | 1995 | 1997 | 1999 | 2001 | 2003 | |
| Hipertensión arterial | ||||||||
| No consta | 40,1 | 32,2 | 24,6 | 16,6 | 21,0 | 29,6 | 20,7 | 22,1 |
| Hace más de lo recomendado | 8,7 | 11,0 | 10,8 | 10,9 | 12,4 | 4,1 | 12,8 | 17,0 |
| Correcto | 39,8 | 47,2 | 44,8 | 50,0 | 45,6 | 43,0 | 42,0 | 36,2 |
| Hipertenso | 11,5 | 9,6 | 19,8 | 22,5 | 21,0 | 23,2 | 24,5 | 21,6 |
| Tabaquismo | ||||||||
| No consta | 41,1 | 29,6 | 27,9 | 19,7 | 24,3 | 24,7 | 23,8 | 26,5 |
| Hace más de lo recomendado | 7,8 | 11,4 | 15,0 | 19,2 | 21,6 | 19,1 | 5,0 | 25,4 |
| Correcto | 27,4 | 30,9 | 31,8 | 33,0 | 28,8 | 30,3 | 47,6 | 23,6 |
| Fumador | 23,6 | 28,1 | 25,3 | 28,1 | 25,3 | 25,8 | 23,6 | 24,4 |
| Consumo de alcohol | ||||||||
| No consta | 47,6 | 34,3 | 32,1 | 24,5 | 28,7 | 29,2 | 29,1 | 30,0 |
| Hace más de lo recomendado | 10,2 | 15,7 | 18,9 | 24,9 | 27,9 | 25,6 | 7,3 | 30,1 |
| Correcto | 36,0 | 43,7 | 41,1 | 42,6 | 36,5 | 38,5 | 58,2 | 27,3 |
| Bebedor excesivo | 6,3 | 6,3 | 7,9 | 7,9 | 6,9 | 6,7 | 5,4 | 12,6 |
| Detección de hipercolesterolemia | ||||||||
| No consta | 49,4 | 29,6 | 34,5 | 11,7 | 12,9 | 41,5 | 26,4 | 2,2 |
| Hace más de lo recomendado | 7,8 | 11,4 | 1,5 | 0,7 | 1,1 | 2,9 | 1,8 | 11,9 |
| Correcto | 27,4 | 30,9 | 43,5 | 61,8 | 64,8 | 37,9 | 50,7 | 58,6 |
| Hipercolesterolemia | 23,6 | 28,1 | 20,6 | 25,8 | 21,2 | 17,7 | 21,1 | 27,3 |
| Vacunación antitetánica | ||||||||
| No/No consta/Incorrecta | 91,5 | 82,9 | 79,8 | 70,5 | 63,5 | 59,2 | 57,8 | 52,2 |
| Correcta | 8,1 | 16,9 | 20,0 | 29,0 | 34,8 | 39,1 | 41,5 | 46,9 |
| Contraindicada | 0,4 | 0,2 | 0,2 | 0,4 | 1,7 | 1,7 | 0,7 | 0,9 |
| Mamografía | ||||||||
| No consta | 93,9 | 88,5 | 86,0 | 78,8 | 67,1 | 81,7 | 51,4 | 11,0 |
| Hace más de lo recomendado | 0,3 | 1,9 | 6,5 | 4,7 | 10,1 | 5,2 | - | 42,3 |
| Correcto | 2,8 | 9,6 | 7,5 | 14,6 | 20,5 | 12,3 | 48,6 | 45,8 |
| Alto riesgo/Mastectomizada | - | - | - | 1,8 | 2,3 | 0,8 | 0,0 | 0,0 |
Hace más de lo recomendado: actividad preventiva realizada con mayor periodicidad de la recomendada en el PAPPS.
Correcto: se ajusta a la periodicidad recomendada por el PAPPS.
Los datos de un estudio sobre la efectividad de las medidas preventivas del PAPPS han permitido evidenciar el impacto del programa en los centros de salud adscritos a él durante el periodo de 1995 a 1997. En concreto, se observó que la participación de los centros en el PAPPS permitió detectar un 7,2% más de fumadores, un 1,5% más de bebedores de riesgo y un 5,8% más de hipertensos4,5. Este estudió mostró que la implantación del PAPPS en los centros de salud permitía detectar pacientes en riesgo, que de otro modo serían inadvertidos o se detectarían más tarde en el tiempo.
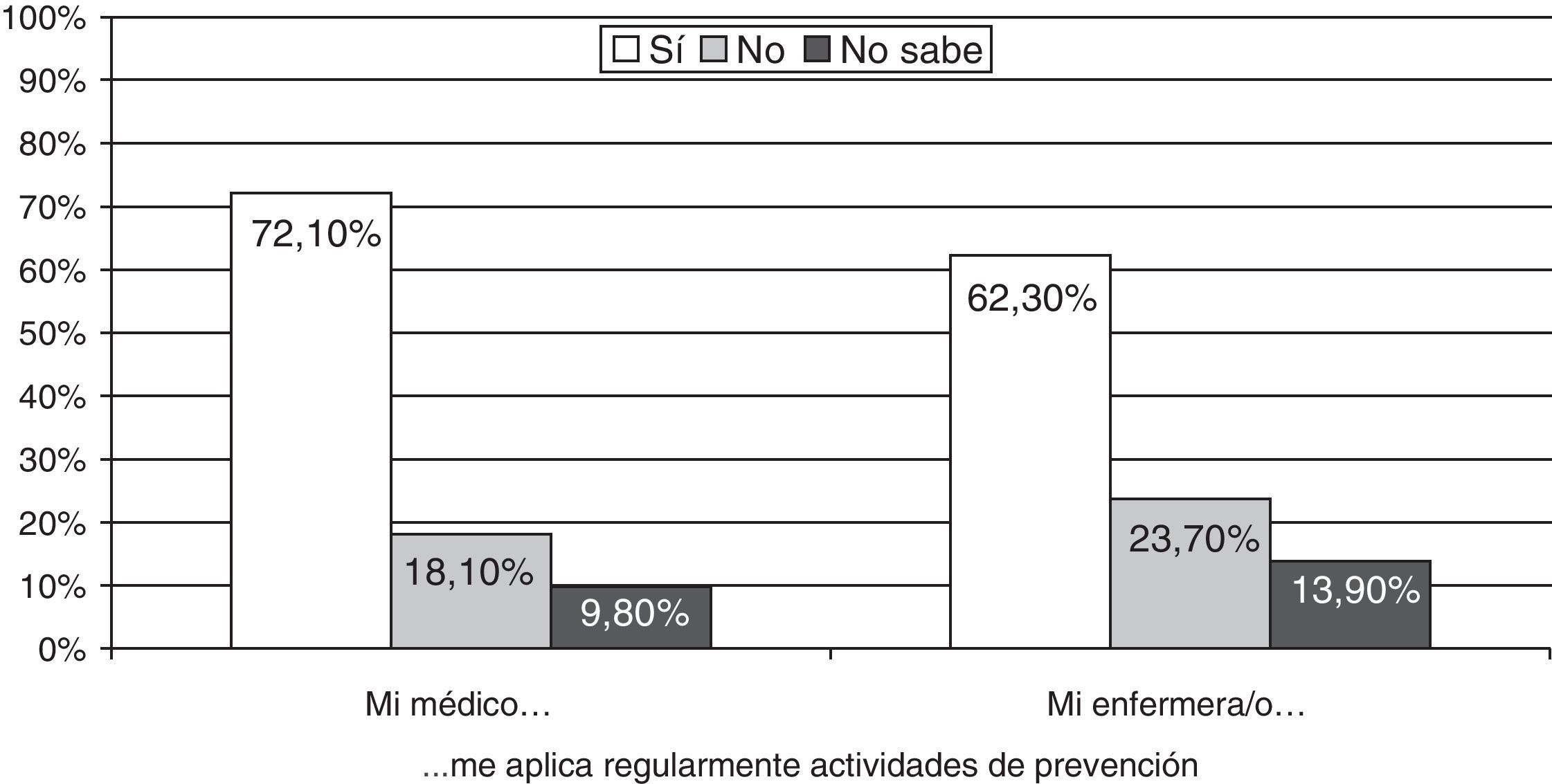
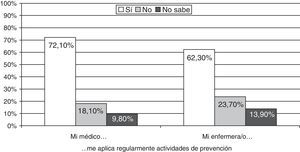
En la figura 1 se muestran los resultados de la encuesta realizada a la población para valorar el conocimiento y la percepción sobre las actividades preventivas que llevaban a cabo los profesionales sanitarios que los atendían en su centro de salud. La mayoría de los pacientes refería que tanto el médico (72,10%) como la enfermera (62,30%) le realizaban regularmente actividades preventivas6.
Aplicación regular de las actividades de prevención desde medicina de familia y enfermería6.
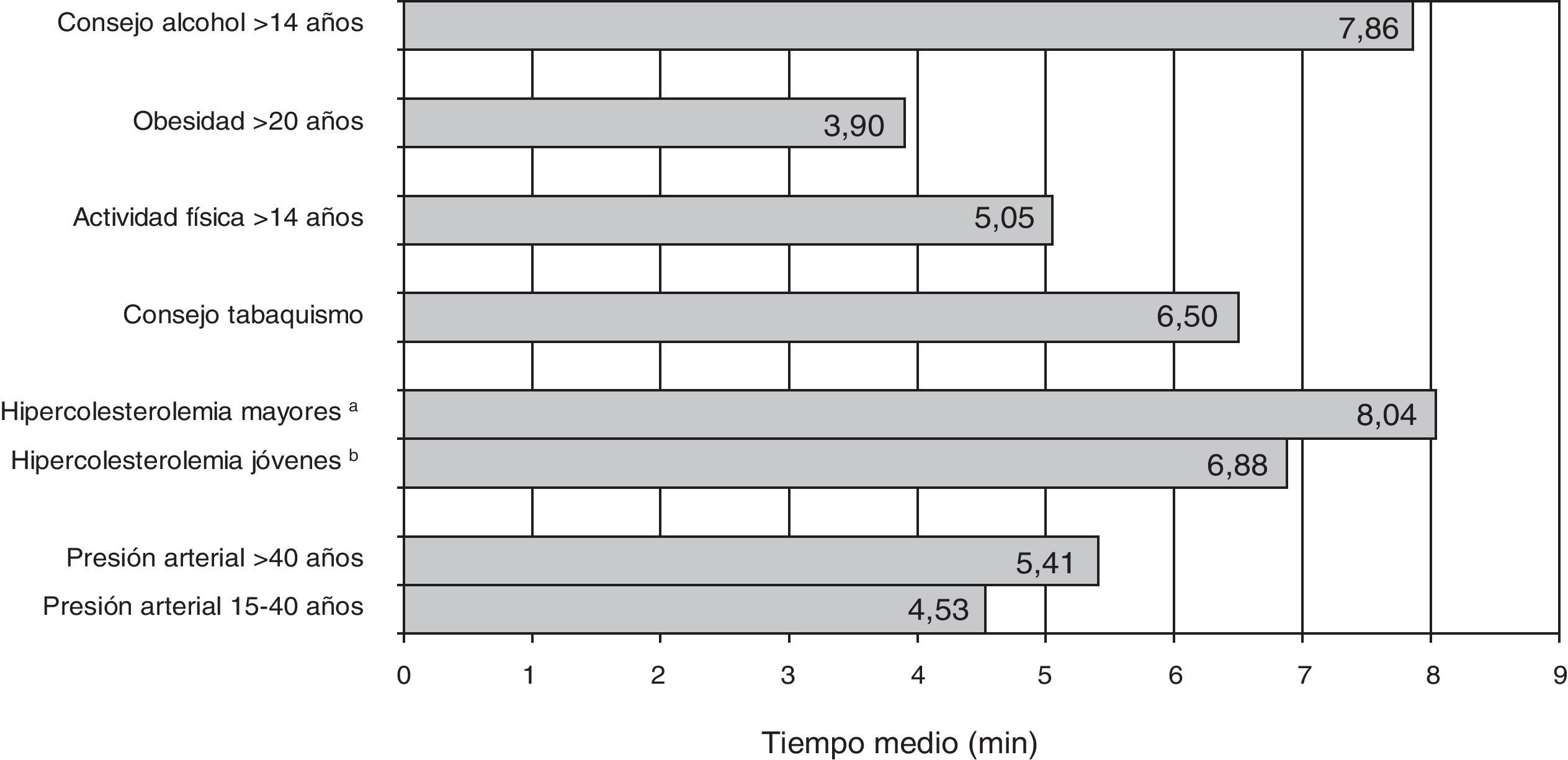
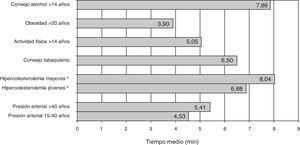
Los resultados de un estudio cualicuantitativo en que se obtuvo información de un grupo de expertos y responsables del PAPPS a través de un cuestionario y de entrevistas7 muestran el tiempo en minutos estimado por los expertos para la realización de cada actividad preventiva recomendada por el PAPPS (fig. 2). Las actividades de prevención que requieren más tiempo son la de análisis del colesterol y la de comunicación de resultados (8min), y la de cuantificación del consumo de alcohol y el test de dependencia en los mayores de 14 años (7,86min). Las actividades que requieren menos tiempo son la de medir el peso y la talla en los mayores de 20 años (3,9min), y la de la toma de la presión arterial en los de 15 a 40 años de edad (4,53min). Los autores concluían que, a pesar de las diferencias en las respuestas, un aspecto en el cual todos coincidían es la necesidad de disponer de más tiempo en las consultas para poder realizar las actividades preventivas.
Tiempo estimado para la realización de cada actividad preventiva (n = 215)7. aHipercolesterolemia en mayores: hombres 36-75 años/mujeres 46-75 años. bHipercolesterolemia en jóvenes: hombres 15-35 años/mujeres 15-45 años.
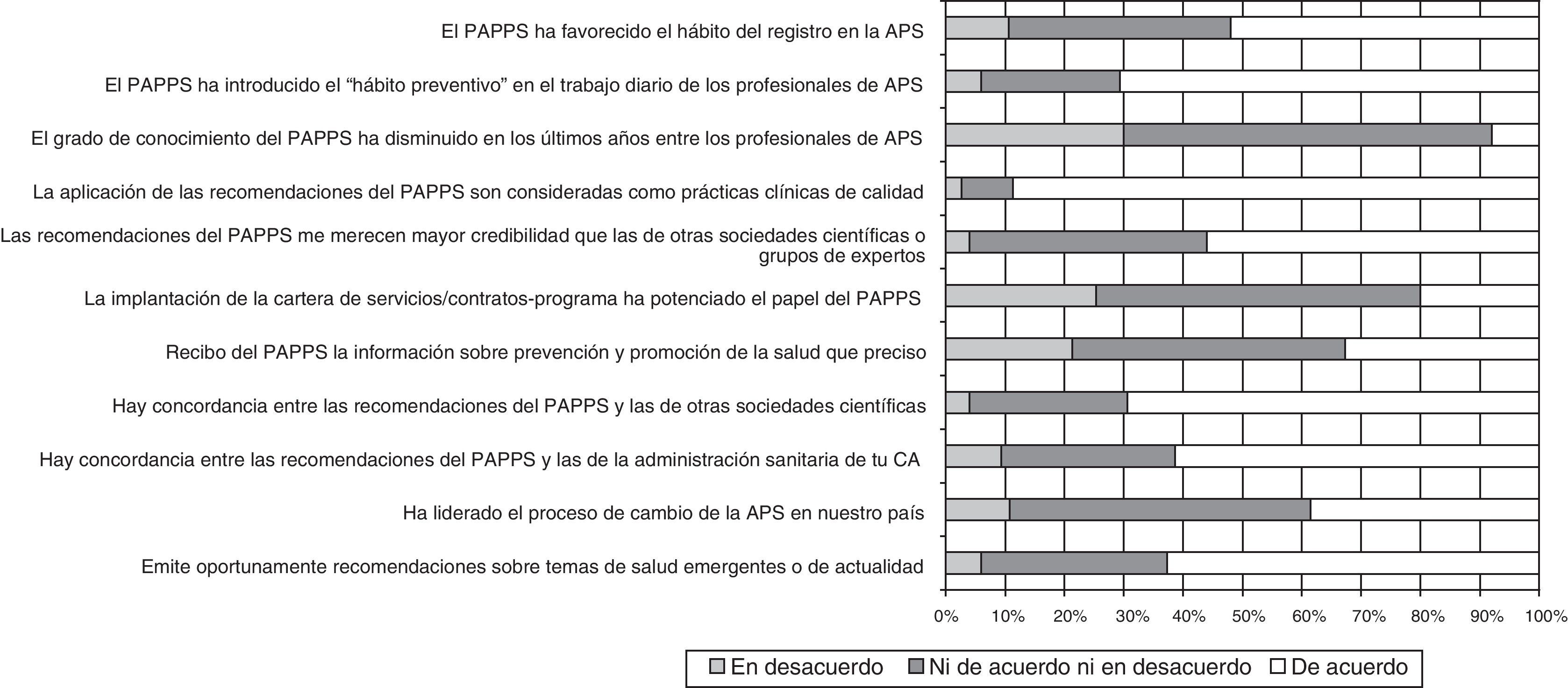
La figura 3 muestra las opiniones de los profesionales sanitarios sobre la influencia del PAPPS en la atención primaria. Es de destacar la buena impresión que tienen los profesionales sobre el PAPPS y como éste ha contribuido al desarrollo de la atención primaria, la percepción de la alta calidad de las recomendaciones y su influencia positiva en la práctica profesional al inculcar una cultura de prevención que anteriormente no existía8.
Opiniones sobre el impacto y el papel del PAPPS en atención primaria de salud (APS)8.
El estudio EUROPREVIEW9 fue una encuesta internacional realizada en el año 2008 a pacientes entre 30 y 70 años de edad seleccionados que acudían a las consultas de atención primaria de 22 países europeos participantes en la red europea EUROPREV (European Network for Prevention and Health Promotion in GP/Family Medicine). Los resultados mostraron que los participantes españoles estaban interesados en recibir asesoramiento por parte de su médico de familia en mayor porcentaje que el global de Europa (incluyendo España) en cuestiones como estilos de vida (alimentación, ejercicio físico, consumo de alcohol, control de peso), y en las mujeres en cuestiones relacionadas con el cribado del cáncer, como la realización de citologías y mamografías (tabla 2). Por el contrario, no se observaron diferencias respecto al deseo de recibir asesoramiento sobre el consumo de tabaco, el control del colesterol, de la glucemia y de la presión arterial, ni sobre la vacunación de la gripe, aunque sí se observó un mayor número de individuos en quienes regularmente se realizaban estas actividades preventivas. También se vio que en España el médico de familia realiza actividades de prevención y promoción de la salud en mayor porcentaje que el global de Europa, ya que al preguntar al paciente si su médico de familia había tratado en la consulta temas relacionados con la prevención y la promoción de la salud se obtuvieron mayores porcentajes en España que en el global de Europa (tabla 3). Estos datos sugieren que, en España, la población atendida en atención primaria está más concienciada que la población de otros países europeos sobre aspectos relacionados con la prevención y la promoción de la salud, y que las actividades preventivas están integradas en las consultas de atención primaria (mayor número de individuos con actividades correctamente realizadas y mayor porcentaje que han tratado dichos temas con su médico de familia). Estos resultados probablemente reflejan el impacto positivo que ha tenido el PAPPS en las consultas de atención primaria en España.
Opiniones de los pacientes sobre las actividades de prevención y promoción de la salud por parte del médico en España y Europa. Estudio EUROPREVIEW9
| Le gustaría recibir asesoramiento de su médico para | España (n = 366) | Europa (n = 7947) |
| % (IC95%) | % (IC95%) | |
| Mejorar hábitos alimentarios | ||
| Sí | 45,8% (38,9-53,0) | 35,3% (33,3-37,3) |
| Hábitos correctos | 37,4% (31,0-44,3) | 36,5% (34,3-38,7) |
| Aumentar el ejercicio físico | ||
| Sí | 35,4% (32,5-38,3) | 29,6% (27,7-31,7) |
| Ejercicio correcto | 38,6% (33,6-43,9) | 35,4% (33,1-37,9) |
| Alcanzar un peso normal | ||
| Sí | 41,0% (36,4-45,7) | 34,5% (32,5-36,5) |
| Peso normal | 40,0% (35,2-44,9) | 37,7% (35,8-39,7) |
| Dejar de fumar | ||
| Sí | 15,8% (12,4-19,8) | 14,6% (13,1-16,2) |
| No fumador, ex fumador | 63,3% (57,9-68,4) | 62,9% (60,5-65,2) |
| Reducir el consumo de alcohol | ||
| Sí | 9,3% (7,2-11,9) | 6,6% (5,7-7,7) |
| No bebedor o esporádico | 71,6% (67,0-75,7) | 73,3% (71,2-75,3) |
| Realizar análisis de colesterol | ||
| Sí | 34,5% (29,6-39,9) | 43,2% (40,9-45,5) |
| Realizado regularmente | 52,8% (48,4-57,1) | 38,0% (35,5-40,5) |
| Realizar análisis de azúcar | ||
| Sí | 33,1% (27,2-39,7) | 42,7% (40,4-45,1) |
| Realizado regularmente | 48,8% (43,9-53,7) | 37,0% (34,5-39,6) |
| Tomar la presión arterial | ||
| Sí | 32,2% (27,0-37,9) | 42,8% (40,4-45,3) |
| Realizado regularmente | 52,8% (47,6-57,9) | 41,4% (38,9-44,0) |
| Vacunar contra la gripe | ||
| Sí | 14,9% (11,3-19,4) | 23,3% (21,5-25,1) |
| Realizado regularmente | 28,0% (20,0-37,7) | 20,0% (17,9-22,2) |
| Mujeres | (n = 184) | (n = 4147) |
| Solicitar una citología | ||
| Sí | 40,9% (31,5-51,0) | 36,2% (32,8-39,9) |
| Realizado regularmente | 44,2% (34,1-54,8) | 46,5% (43,2-49,9) |
| Solicitar una mamografía | ||
| Sí | 47,7% (37,8-57,8) | 40,1% (37,0-43,3) |
| Realizado regularmente | 38,5% (29,0-48,8) | 38,3% (35,0-41,7) |
IC95%: intervalo de confianza del 95%.
Aplicación de las actividades de prevención desde atención primaria. Estudio EUROPREVIEW9
| Su médico de familia/equipo médico ha tenido la iniciativa de comentar con usted alguna vez | España (n = 366) | Europa (n = 7947) |
| % (IC95%) | % (IC95%) | |
| Sus hábitos alimentarios | 61,1% (57,1-64,9) | 50,9% (48,4-53,5) |
| El ejercicio físico que usted realiza | 64,4% (59,5-69,1) | 52,9% (50,3-55,5) |
| Su peso | 60,2% (53,7-66,4) | 49,8% (46,9-52,8) |
| Su hábito de fumar | 47,3% (40,4-54,3) | 37,6% (34,9-40,4) |
| Su consumo de alcohol | 39,8% (31,9-48,2) | 27,9% (25,5-30,4) |
| Su colesterol | 61,0% (54,6-67,1) | 57,1% (54,1-60,1) |
| Su azúcar | 53,4% (44,9-61,8) | 52,8% (49,9-55,8) |
| Su tensión arterial | 65,7% (55,0-75,0) | 63,5% (60,3-66,6) |
| La necesidad de vacunarse contra la gripe | 42,4% (33,3-52,0) | 37,6% (34,6-40,7) |
| Mujeres | (n = 184) | (n = 4147) |
| La necesidad de realizarse una citología | 57,1% (44,9-68,4) | 52,8% (49,2-56,5) |
| La necesidad de realizarse una mamografía | 50,2% (40,8-59,6) | 46,5% (43,0-50,1) |
IC95%: intervalo de confianza del 95%.
En la última actualización del PAPPS se ha hecho evidente la necesidad de realizar una serie de modificaciones para que el programa pueda adaptarse a los tiempos actuales, ya que el escenario sanitario español ha cambiado en diversos aspectos. Las propuestas de cambio se centran en mejorar la accesibilidad y en ofrecer respuestas más ágiles a los usuarios del programa (profesionales, administración sanitaria y población)10. Relacionado con esta necesidad de mejora en la acceso a la información, en un estudio reciente que evaluó la práctica de las recomendaciones del PAPPS por parte de los residentes de la especialidad de medicina familiar y comunitaria se observó que la realización de las actividades por parte de los residentes es muy escasa, a pesar de que esta práctica se incluye dentro de los objetivos docentes de la especialidad11.
La prevención vista a los 80 años. Una reflexiónPrevenir es evitar males futuros mediante actividades realizadas en el presente. Una cuestión fundamental es el tiempo hasta obtener los beneficios de la prevención. En general, los beneficios a largo plazo se valoran menos que los obtenidos a corto o medio plazo. Por eso es tan difícil convencer a los jóvenes de las bondades de la prevención formuladas como «vivir sano augura una vejez mejor». También por eso la mayoría de las actividades preventivas se han dirigido a personas de edad media, para prevenir enfermedades a medio plazo (5 a 20 años). Éste es el caso, por ejemplo, del cribado de los factores de riesgo cardiovascular acompañado de tratamiento farmacológico. Pero cuando se tienen 80 años, no es probable vivir 20 más12. Por otro lado, los ancianos suelen tener enfermedades y les interesa más resolver o encauzar los problemas que ya tienen que evitar los futuros. Por todo ello, las actividades preventivas suponen retos específicos en las personas muy mayores.
La variación en el estado de salud aumenta con la edad; en concreto, el estado de salud de los chicos de 16 años es mucho más homogéneo que el de las personas de 85 años, entre quienes es relativamente frecuente ver tanto enfermos terminales como personas con excelente estado funcional y gran integración social. Por eso, la «regla de oro» es individualizar las decisiones preventivas según criterios que atiendan no sólo a la edad. A continuación se describen algunos retos de la prevención en los mayores de 80 años y las posibles vías de progreso para individualizar la prevención:
- 1.
Los mayores de 80 años tienen una esperanza de vida relativamente corta, por lo que las actividades preventivas deben funcionar con rapidez. No obstante, la duración de la vida puede variar mucho de unas personas a otras según su comorbilidad y su estado funcional. Por ello, deben desarrollarse instrumentos de valoración de la esperanza de vida que tengan en cuenta estas variables, y usarlos para estratificar las intervenciones preventivas y el resto de la asistencia según la esperanza de vida12-14. Por ejemplo, el control de la hipertensión arterial tiene sentido en las personas con una esperanza superior a 1 a 2 años, porque las curvas de supervivencia tardan 1 a 2 años en separarse15. Sin embargo, es sensato prevenir a corto plazo las caídas en los ancianos con buen estado de salud que, sin embargo, tengan mal equilibrio corporal y deterioro de la marcha.
- 2.
Hay pocas evidencias de la eficacia y la seguridad de las actividades preventivas en los mayores de 80 años, y para las que existen (p. ej., cribado y control de la hipertensión) suelen corresponder sólo a personas con buen estado funcional15. También es notable la escasa investigación sobre el límite de edad para cesar intervenciones eficaces en las edades medias de la vida, y sobre la frecuencia con que deben realizarse en los mayores. Esto ilustra la necesidad de incluir a los muy mayores en los ensayos clínicos con intervenciones preventivas. Hasta que se disponga de evidencia directa, habrá que extrapolar con prudencia la obtenida en edades más jóvenes. Para facilitar esta tarea e individualizar las intervenciones debe reanalizarse la información disponible según la situación funcional y la comorbilidad15. Por ejemplo, pueden recomendarse intervenciones que han demostrado su eficacia en personas razonablemente sanas a pacientes de 90 años de edad con un excelente estado funcional, y proponer intervenciones eficaces en situaciones de mal estado funcional a pacientes de 65 años con mucha comorbilidad y gran deterioro funcional.
- 3.
La comorbilidad y la limitación funcional son frecuentes. Esto puede reducir la efectividad de las intervenciones respecto a la observada en personas de edad media. Además, la comorbilidad y la avanzada edad aumentan la probabilidad de falsos positivos en las pruebas de diagnóstico por la imagen (los llamados «incidentalomas»)16. La comorbilidad también lleva a la polifarmacia, que aumenta el riesgo de acontecimientos adversos cuando se añaden nuevos fármacos con fines preventivos. Por último, la mayor comorbilidad hace que los ancianos deban dedicar ya bastante tiempo a sus cuidados de salud, tanto en casa como en los centros sanitarios. La incorporación de cuidados preventivos puede competir con los cuidados más relevantes dirigidos al tratamiento de las enfermedades existentes, y reducir la adherencia al tratamiento. Para hacer frente a estos retos son posibles varios cursos de acción. Primero, reducir la politerapia lo máximo posible; a menudo se observará una mejoría clínica, por la reducción de los efectos adversos de la medicación. Segundo, en algunos casos con gran comorbilidad y si el estado funcional es malo, la sobrecarga de cuidados recibidos y la competencia entre ellos puede hacer que «el mejor abordaje preventivo en el anciano frágil sea hacer menos y no más»17. La prioridad será atender a los problemas de salud y sociales que más preocupan y molestan al paciente18. Cuando es posible la prevención, parece que debe dirigirse a los llamados síndromes geriátricos (inestabilidad y caídas, incontinencia urinaria, depresión, pérdida de audición y de visión…) que aceleran el declive funcional y de calidad de vida. Cada síndrome geriátrico resulta de la acción de varios factores de riesgo y enfermedades (p. ej., las caídas pueden resultar de un mal control glucémico que conduce a pérdida de visión en los diabéticos o a hipoglucemia, de una hipotensión ortostática derivada de la medicación y de una mala regulación autonómica, etc.). Considerar los síndromes geriátricos facilita el cribado mediante cuestionarios sencillos que no requieren ser pasados por el médico12, y reduce la sobrecarga asistencial porque la prevención se concentra en un número menor de trastornos de salud. Cuando sea necesario mantener la prevención orientada por patologías, las recomendaciones de varias de ellas podrán agruparse en una sola guía. Así, la US Preventive Services Task Force pretende agrupar las recomendaciones sobre suplementación de vitamina D y calcio, el cribado de la osteoporosis y la prevención de las caídas en una sola guía de prevención de fracturas óseas19.
- 4.
La mayoría de las intervenciones preventivas se han valorado por su capacidad para reducir la morbimortalidad. Sin embargo, mantener la calidad de vida, reducir el deterioro funcional y preservar la independencia son variables de resultado muy relevantes en los ancianos. Por ello, según avanza la edad, la gente puede preferir las intervenciones que mejoren estas variables frente a las que reducen el riesgo de morbimortalidad (de hecho, la mayoría de los muy ancianos tienen una o varias enfermedades, y suelen considerar la muerte un hecho inevitable que aceptan progresivamente). La mayor relevancia del estado funcional y de la calidad de vida sugiere que deben incluirse como variables de resultado en las evaluaciones de la prevención en las personas mayores. La denominada «fragilidad» es un nuevo síndrome geriátrico que predice la aparición de discapacidad, y se está trabajando mucho en su caracterización conceptual y diagnóstica. Es posible que, en el futuro, la identificación de la fragilidad permita reducir el deterioro funcional y la discapacidad en los ancianos. Hasta ahora, sólo la actividad física ha demostrado cierta utilidad en el control de la fragilidad20-22.
- 5.
Por razones históricas, en España el nivel educativo de los muy ancianos es menor que el de la población de edad media. Ello, junto a cierto deterioro cognitivo asociado a la edad, hace más difícil comprender los pros y los contras de las intervenciones preventivas. En el futuro deberá valorarse en los pacientes la llamada health literacy (capacidad para comprender información sobre la salud y usarla para tomar decisiones correctas respecto a la salud y la asistencia sanitaria)23, y tenerla en cuenta en los procesos de comunicación médica. Además, deberá priorizarse la investigación sobre intervenciones que mejoren los resultados de salud en las personas con baja comprensión24. Aun así, será necesario dedicar más tiempo y un seguimiento más estrecho a las personas de menor nivel educativo y económico. Es una forma más de ejercer una medicina compasiva, en la cual los profesionales sanitarios proporcionan más atención a los que más la necesitan.
El PAPPS sigue vigente 24 años después de su puesta en marcha. No obstante, es necesario un proceso de adaptación al actual escenario sanitario español, mejorando la accesibilidad y ofreciendo respuestas más ágiles a los usuarios. Es importante seguir realizando evaluaciones periódicas sobre su implementación, el grado de cumplimiento de sus recomendaciones y la valoración de los profesionales y de los usuarios.
Contribuciones de autoríaC. Brotons, N. Soriano e I. Moral han elaborado la parte del capítulo correspondiente al PAPPS. F. Rodríguez Artalejo, J.R. Banegas y J.M. Martín Moreno han elaborado la parte del capítulo correspondiente a la prevención en los mayores de 80 años. C. Brotons, N. Soriano e I. Moral han integrado ambas partes y han elaborado las conclusiones. La versión final fue leída y comentada por todos los autores.
FinanciaciónNinguna.
Conflictos de interesesNinguno.