Las nuevas tecnologías y la importancia de su desarrollo en la atención primaria de salud se dibujan hoy de forma clara. La tecnología es importante en tanto en cuanto contribuye a resolver los problemas prácticos que aparecen cuando intentamos mejorar la atención al paciente. Bajo el epígrafe de «nuevas tecnologías de información y comunicación» en salud podemos encontrar muchas utilidades, pero nos centraremos en dos de sus exponentes más cualificados: la historia clínica electrónica e Internet, sin olvidar que más importante que las tecnologías es el fin para lo que se crean y se usan, y por supuesto las personas que las utilizan.
The new technologies and the importance of their development in primary care are clear. Technology is important insofar as it helps to resolve practical problems that arise when attempts are made to improve patient care. Many applications can be found under the heading of “new information and communication technologies” in healthcare, but the present article focusses on two of the most significant examples: the electronic health record and the Internet, bearing in mind that the aims being sought and the people using these applications are more significant than the technologies themselves.
Desde hace mucho tiempo se habla de las nuevas tecnologías y de la importancia de su desarrollo en la atención primaria de salud; tanto tiempo que es difícil considerarlas “nuevas” y tanto que se olvida vincularlas a un objetivo y se confunden con el mero uso de artefactos. El uso de la ecografía, del nitrógeno líquido, de los nuevos instrumentos quirúrgicos, o incluso de un sistema de información administrativo en el primer lugar de atención, son ejemplos de la aplicación exitosa de las nuevas tecnologías. Pero el objetivo de esta revisión es la tecnología informática o de procesamiento de información por medios artificiales, y los problemas que contribuye a resolver. Con la misión de ofrecer una mejor atención al paciente y bajo el epígrafe de «nuevas tecnologías de la información y la comunicación» (TIC) en salud podemos cubrir cualquier tipo de hardware o de software para la creación, el mantenimiento, el acceso o el intercambio de la información sanitaria por parte de instituciones, profesionales o los propios pacientes. Sin duda, dos de los ejemplos más importantes de estas TIC son la historia clínica electrónica (HCE) e Internet.
Historias. La historia clínica electrónica: de la teoría a la práctica en la España de las comunidades autónomasLa expectación despertada desde hace años por la HCE es duradera y con toda probabilidad excesiva, como se comentaba ya hace más de 10 años1, y lo peor es que perduran los mismos problemas que entonces se denunciaban. Dentro del desarrollo de las TIC, los servicios de salud de las diferentes comunidades autónomas han ido dotando a los profesionales de aplicaciones que les permiten acceder a registros más o menos completos de información clínica en un nuevo soporte electrónico. Creemos hacer bien al evitar decir expresamente «historia clínica electrónica», pues en la mayor parte de los casos sólo cabe aplicarle con propiedad el apellido de electrónica, ya que tienen poco de historia y casi nada de clínica. Lo que se entiende por HCE es el registro en soporte electrónico, y en cualquier formato, de toda la información referente al devenir clínico del paciente y de la atención que se le presta. Esta historia unificada, que no necesariamente única, deber ser accesible, con las limitaciones apropiadas, en todos los casos en que se precise asistencia clínica, desde atención primaria hasta ingresos hospitalarios, pasando por urgencias o consultas especializadas1,2.
Tras un periodo inicial con dos o tres aplicaciones informáticas implantadas en las primeras autonomías con competencias y en el territorio gestionado por el antiguo INSALUD, cada comunidad, conforme recibía las transferencias sanitarias, se vio en la “obligación” de desarrollar su propia organización informática en función del sistema de información que deseaba realizar. Hoy, todas las comunidades autónomas sin excepción tienen sistemas de HCE propios, con un despliegue casi completo en atención primaria y menor en los hospitales3.
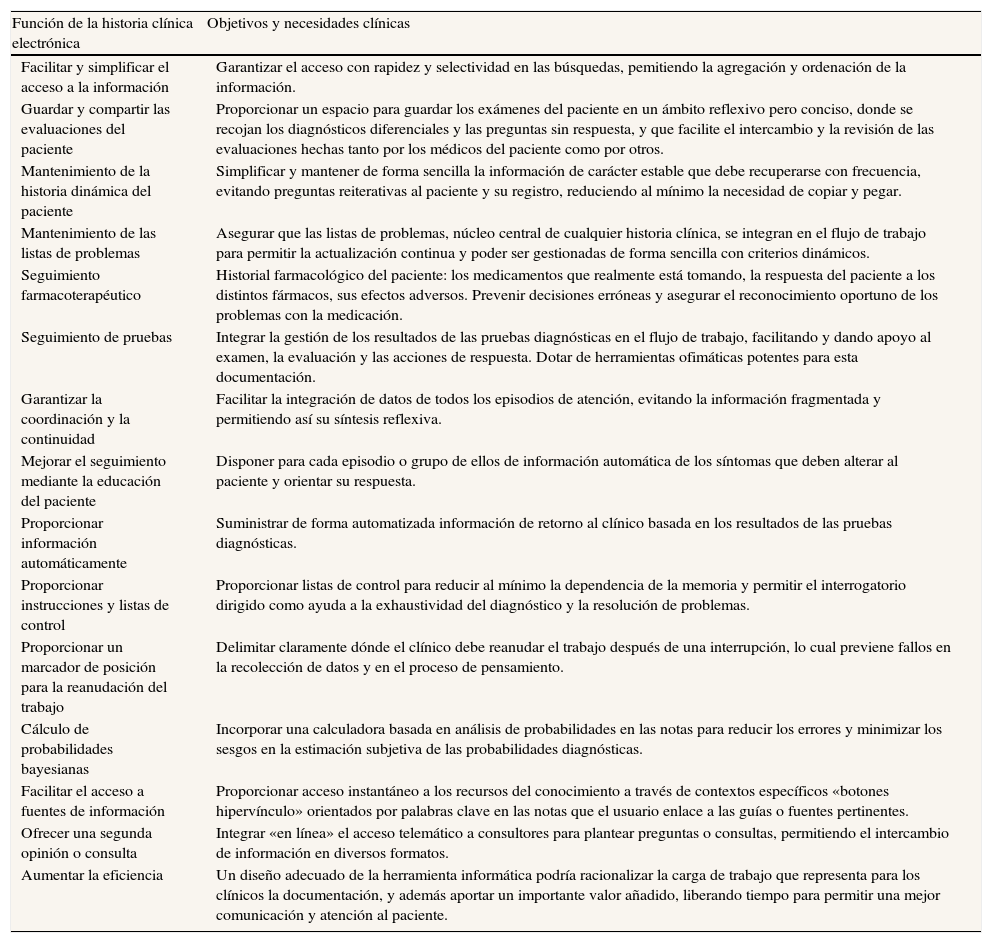
Las expectativas que surgieron se han visto minimizadas por una deficiente implantación, y sobre todo por un inexistente proceso de mejora e innovación, una vez introducida la tecnología. El desfase entre expectativas y realidad ha creado desencantos que podemos dividir en dos tipos: los generales, inherentes al desarrollo técnico y conceptual de la HCE, que suceden en todos los sistemas sanitarios del mundo, y los puramente locales debidos a la particular idiosincrasia de nuestro sistema sanitario y al momento social y político en que se desarrolló la informatización de atención primaria1. Entre los generales, bien documentados en la literatura médica4–7, se comprueba que la HCE todavía no ha logrado mostrar mejoras en la calidad formal de la historia clínica, no parece mejorar la calidad asistencial medida por parámetros de proceso y no ha podido demostrar su influencia en variables más duras, como la morbilidad. En el apartado de las tareas burocráticas se ha visto que, si bien aligeran el trabajo burocrático mecánico, no logran las mejoras anunciadas en procesos de citación, confección de partes de interconsulta o archivo de la información6,7. Parece establecido que la prescripción electrónica reduce la tasa de errores de medicación, pero los otros beneficios de los registros electrónicos están por demostrar y queda por aclarar la cuestión de unas mayores seguridad y eficiencia clínica de la HCE sobre sus predecesoras. Los pilares clínicos en que debería asentarse la HCE, sin consideraciones técnicas y basándose en que la informática es la herramienta y no el fin, se recogen en la tabla 1.
Funciones y características clínicas de la historia clínica electrónica8
| Función de la historia clínica electrónica | Objetivos y necesidades clínicas |
| Facilitar y simplificar el acceso a la información | Garantizar el acceso con rapidez y selectividad en las búsquedas, pemitiendo la agregación y ordenación de la información. |
| Guardar y compartir las evaluaciones del paciente | Proporcionar un espacio para guardar los exámenes del paciente en un ámbito reflexivo pero conciso, donde se recojan los diagnósticos diferenciales y las preguntas sin respuesta, y que facilite el intercambio y la revisión de las evaluaciones hechas tanto por los médicos del paciente como por otros. |
| Mantenimiento de la historia dinámica del paciente | Simplificar y mantener de forma sencilla la información de carácter estable que debe recuperarse con frecuencia, evitando preguntas reiterativas al paciente y su registro, reduciendo al mínimo la necesidad de copiar y pegar. |
| Mantenimiento de las listas de problemas | Asegurar que las listas de problemas, núcleo central de cualquier historia clínica, se integran en el flujo de trabajo para permitir la actualización continua y poder ser gestionadas de forma sencilla con criterios dinámicos. |
| Seguimiento farmacoterapéutico | Historial farmacológico del paciente: los medicamentos que realmente está tomando, la respuesta del paciente a los distintos fármacos, sus efectos adversos. Prevenir decisiones erróneas y asegurar el reconocimiento oportuno de los problemas con la medicación. |
| Seguimiento de pruebas | Integrar la gestión de los resultados de las pruebas diagnósticas en el flujo de trabajo, facilitando y dando apoyo al examen, la evaluación y las acciones de respuesta. Dotar de herramientas ofimáticas potentes para esta documentación. |
| Garantizar la coordinación y la continuidad | Facilitar la integración de datos de todos los episodios de atención, evitando la información fragmentada y permitiendo así su síntesis reflexiva. |
| Mejorar el seguimiento mediante la educación del paciente | Disponer para cada episodio o grupo de ellos de información automática de los síntomas que deben alterar al paciente y orientar su respuesta. |
| Proporcionar información automáticamente | Suministrar de forma automatizada información de retorno al clínico basada en los resultados de las pruebas diagnósticas. |
| Proporcionar instrucciones y listas de control | Proporcionar listas de control para reducir al mínimo la dependencia de la memoria y permitir el interrogatorio dirigido como ayuda a la exhaustividad del diagnóstico y la resolución de problemas. |
| Proporcionar un marcador de posición para la reanudación del trabajo | Delimitar claramente dónde el clínico debe reanudar el trabajo después de una interrupción, lo cual previene fallos en la recolección de datos y en el proceso de pensamiento. |
| Cálculo de probabilidades bayesianas | Incorporar una calculadora basada en análisis de probabilidades en las notas para reducir los errores y minimizar los sesgos en la estimación subjetiva de las probabilidades diagnósticas. |
| Facilitar el acceso a fuentes de información | Proporcionar acceso instantáneo a los recursos del conocimiento a través de contextos específicos «botones hipervínculo» orientados por palabras clave en las notas que el usuario enlace a las guías o fuentes pertinentes. |
| Ofrecer una segunda opinión o consulta | Integrar «en línea» el acceso telemático a consultores para plantear preguntas o consultas, permitiendo el intercambio de información en diversos formatos. |
| Aumentar la eficiencia | Un diseño adecuado de la herramienta informática podría racionalizar la carga de trabajo que representa para los clínicos la documentación, y además aportar un importante valor añadido, liberando tiempo para permitir una mejor comunicación y atención al paciente. |
Los efectos locales tienen relación con las particularidades de nuestro sistema sanitario, sumamente descentralizado y con financiación y provisión pública en su práctica totalidad, que hacen muy poco trasladables las experiencias internacionales, tanto en el aspecto clínico como en el meramente tecnológico y de negocio. Mientras países como Estados Unidos se han planteado la inversión como una iniciativa tecnológica estratégica, con una inversión en torno a los 50.000 millones de dólares9, en España se han repetido esfuerzos y errores, y sobre todo se ha perdido la oportunidad de aplicar una economía de escala.
Además del proyecto Historia Clínica Digital del Sistema Nacional de Salud (HCD-SNS)3, es también necesario mencionar la tarjeta sanitaria como elemento esencial de los sistemas de información: la base de datos de la tarjeta sanitaria del SNS, que contiene los datos de las tarjetas de todas las comunidades, proporciona un código de identificación a cada persona, vitalicio y único en todo el estado, al cual se asocia la información clínica. Otros elementos son los contenidos comunes y normalizados de la información clínica a compartir, y la codificación elegida para la HCE. Con todo ello se está trabajando en la actualidad, y ya se ha llevado a cabo una implantación piloto de HCD-SNS que, tras haberse evaluado e introducido algunas mejoras, se encuentra en fase de extensión en las comunidades autónomas.
Redes. Internet y Web 2.0Internet es uno de los avances tecnológicos más importantes en la historia de la humanidad. En medicina, la red es una herramienta excelente que simplifica el manejo de la información y a la vez facilita una comunicación fluida y rápida. Desde el correo electrónico hasta las listas de distribución, pasando por la World Wide Web, los servicios de Internet nos han dado nuevas formas de tratar la información. Se han producido cambios importantes en el acceso a la información científica para la toma de decisiones, la formación continuada, la comunicación entre profesionales y con los pacientes, la difusión de información sanitaria a la población, etc.
A los servicios clásicos de Internet se han unido unas herramientas que favorecen la interacción de sus usuarios. Se agrupan bajo el nombre de «software social» y se enmarcan en lo que se ha venido a denominar una nueva versión de Internet o Web 2.0. Estos servicios son un conjunto de aplicaciones informáticas basadas en la web cuyo objetivo es facilitar la interacción y colaboración de los usuarios que comparten un interés común. Nos referimos a los blogs, wikis, Twitter y otras redes sociales, e incluso a la mensajería instantánea y a cualquier otro tipo de aplicación que favorezca la interacción de una comunidad, en este caso virtual y en red.
La llamada Web 2.0ha modificado las formas tradicionales de comunicación con la disponibilidad casi ilimitada de información, la potencial capacidad de todo consumidor de información de convertirse en creador de ésta, y el desarrollo de instrumentos muy efectivos de intercambio social. Los más extendidos en el entorno sanitario español son los blogs o bitácoras, hasta el punto de que se habla de la «blogosfera» médica española como un nuevo fenómeno a tener en cuenta10,11.
Un blog podría definirse como un sitio web de estilo periodístico que incluye información a través de entradas (post), preferiblemente breves, y que permiten la inclusión de comentarios de los lectores. Al margen de la controversia sobre lo que puede representar el uso creciente de estos instrumentos de la Web 2.0, es poco discutible que los blogs representan ya otra fuente más de generación y difusión de conocimiento sobre salud pública y medicina10,11. Sus principales utilidades se detallan en la tabla 2, pero no podemos olvidar la capacidad de generar opinión alternativa a las fuentes oficiales, como puso de manifiesto el papel de ciertas experiencias colaborativas en red ocurridas recientemente, como la iniciativa «Gripe A: ante todo mucha calma», la ofensiva antitabaco «Mi vida sin ti» o la reivindicación «Internet en la consulta: una necesidad», donde se puso de manifiesto la capacidad de análisis, crítica, síntesis y difusión de información compleja por parte de los blogs.
Funciones y utilidades de un blog sanitario
| 1. Difusión de información |
| La aparición de blogs sobre salud ha multiplicado considerablemente el acceso y la difusión de información científica, incluida aquella que nunca hubiera tenido cabida en las revistas científicas tradicionales. |
| 2. Creación de opinión |
| Las aplicaciones sustentadas en el uso de Internet modifican de forma significativa el equilibrio de poder entre actores. Se crea un nuevo escenario en el cual un estudiante de medicina, o un residente, pueden tener una audiencia mayor que ciertos medios de comunicación u organizaciones tradicionales (colegios profesionales, sociedades científicas, etc.). |
| 3. Compartir narrativas |
| Las experiencias clínicas narrativas relacionadas con pacientes, para las que existe muy escasa receptividad en las revistas científicas, son a menudo compartidas a través de las bitácoras. |
| 4. Salud pública |
| La posibilidad de convertirse en un instrumento de comunicación en salud pública y la capacidad de influir en el cambio de conductas saludables. |
| 5. Aprendizaje |
| Además de utilizarse como un recurso de información más, supone un instrumento de aprendizaje de ciertas habilidades imprescindibles en cualquier proyecto formativo. |
| 6. Investigación |
| Hasta el momento su uso se ha limitado a proyectos de investigación sobre utilización, pero también hay casos interesantes de revisiones de las interpretaciones publicadas en revistas, a partir de comentarios en blogs. |
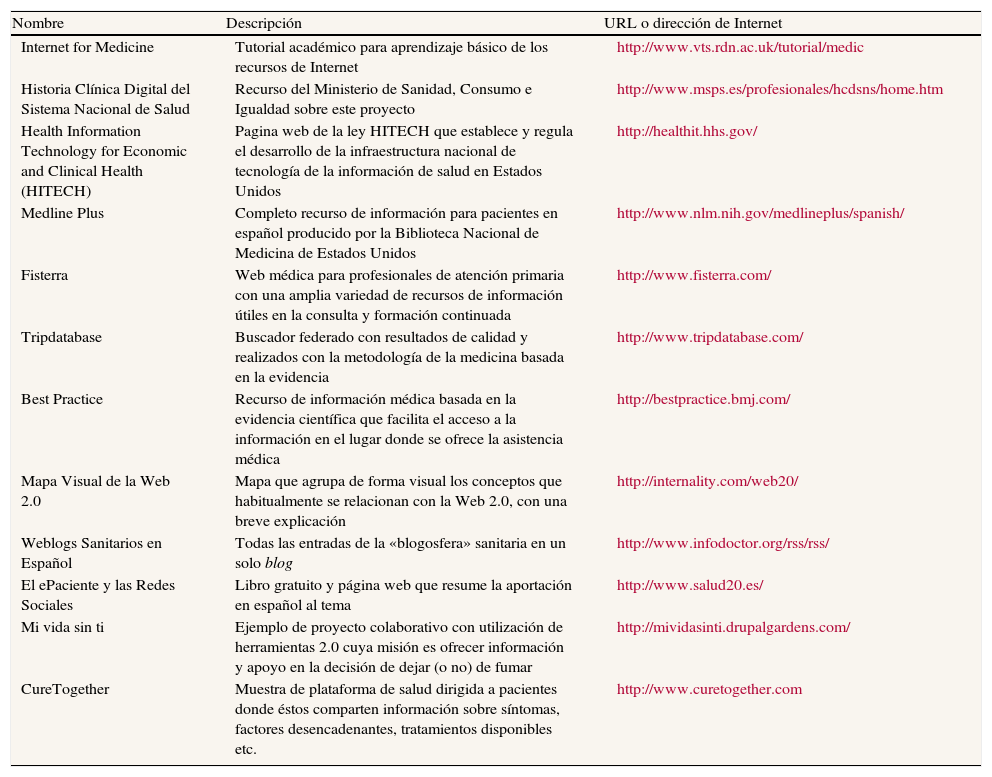
En la tabla 3 se indican algunas direcciones útiles sobre los principales recursos en Internet para el entorno sanitario español. Los blogs, y por extensión todas estas nuevas herramientas, presentan limitaciones significativas, entre las cuales una de las más evidentes, común a toda información médica en Internet, es la forma de garantizar la calidad de los contenidos incorporados. Los sistemas de acreditación tienen poca difusión, y como ocurre con todos, en este tipo de procesos el riesgo de burocratización del proceso y la tendencia a medir aspectos formales y no de contenido son importantes barreras para su utilidad. Los únicos controles son la propia reputación como fuente fiable entre sus usuarios y una cierta autorregulación. Por otro lado, no hay que olvidar que los profesionales sanitarios presentes tienen las mismas obligaciones profesionales y éticas que fuera de Internet.
Internet y recursos web relacionados con las tecnologías de la información y la comunicación en atención primaria
| Nombre | Descripción | URL o dirección de Internet |
| Internet for Medicine | Tutorial académico para aprendizaje básico de los recursos de Internet | http://www.vts.rdn.ac.uk/tutorial/medic |
| Historia Clínica Digital del Sistema Nacional de Salud | Recurso del Ministerio de Sanidad, Consumo e Igualdad sobre este proyecto | http://www.msps.es/profesionales/hcdsns/home.htm |
| Health Information Technology for Economic and Clinical Health (HITECH) | Pagina web de la ley HITECH que establece y regula el desarrollo de la infraestructura nacional de tecnología de la información de salud en Estados Unidos | http://healthit.hhs.gov/ |
| Medline Plus | Completo recurso de información para pacientes en español producido por la Biblioteca Nacional de Medicina de Estados Unidos | http://www.nlm.nih.gov/medlineplus/spanish/ |
| Fisterra | Web médica para profesionales de atención primaria con una amplia variedad de recursos de información útiles en la consulta y formación continuada | http://www.fisterra.com/ |
| Tripdatabase | Buscador federado con resultados de calidad y realizados con la metodología de la medicina basada en la evidencia | http://www.tripdatabase.com/ |
| Best Practice | Recurso de información médica basada en la evidencia científica que facilita el acceso a la información en el lugar donde se ofrece la asistencia médica | http://bestpractice.bmj.com/ |
| Mapa Visual de la Web 2.0 | Mapa que agrupa de forma visual los conceptos que habitualmente se relacionan con la Web 2.0, con una breve explicación | http://internality.com/web20/ |
| Weblogs Sanitarios en Español | Todas las entradas de la «blogosfera» sanitaria en un solo blog | http://www.infodoctor.org/rss/rss/ |
| El ePaciente y las Redes Sociales | Libro gratuito y página web que resume la aportación en español al tema | http://www.salud20.es/ |
| Mi vida sin ti | Ejemplo de proyecto colaborativo con utilización de herramientas 2.0 cuya misión es ofrecer información y apoyo en la decisión de dejar (o no) de fumar | http://mividasinti.drupalgardens.com/ |
| CureTogether | Muestra de plataforma de salud dirigida a pacientes donde éstos comparten información sobre síntomas, factores desencadenantes, tratamientos disponibles etc. | http://www.curetogether.com |
Carecemos del conocimiento científico suficiente sobre el impacto de Internet y de la Web 2.0 en los sistemas sanitarios. El carácter de innovación de un instrumento no lleva implícita su utilidad. A este respecto hay que señalar que tanto un metaanálisis sobre el aprendizaje basado en Internet12 como una revisión de revisiones sistemáticas respecto a instrumentos de e-health13 concluyen que los efectos de estas modalidades son heterogéneos y no demuestran ser más efectivas que sus alternativas tradicionales. Por el contrario, sí hay estudios que parecen sustentar la efectividad de las redes sociales frente a métodos tradicionales de formación (como la formación de formadores) a la hora de difundir innovaciones.
Personas. Las tecnologías de la información en sanidad: impacto en los diferentes usuariosPor lo general, las TIC que deberían priorizarse son aquellas que tienen un impacto directo en el proceso asistencial: la tarjeta sanitaria, la HCE, la receta electrónica y la telecita, cuyas utilidades repercuten en los ciudadanos, los profesionales y la propia administración pública.
Los ciudadanos demandan más participación en las decisiones, a la vez que una mayor autonomía en su relación con los servicios sanitarios, y por supuesto una mayor agilidad en la respuesta a sus necesidades. Todo ello encuentra un aliado en las nuevas tecnologías. El modelo de relación entre los ciudadanos y los servicios sanitarios está diversificando los canales de comunicación predominantes, presenciales y telefónicos, en beneficio de otros basados en telecomunicaciones automáticas cada vez más interactivas. A través de ellas, las personas pueden citarse por Internet, recibir recordatorios de agenda en su móvil, realizar trámites para prestaciones y acceder a sus informes clínicos desde casa.
Los profesionales sanitarios quieren trabajar con los medios adecuados. Uno de ellos es la información, cuya gestión es un elemento crítico en el ámbito asistencial. Otro es el tiempo, recurso escaso que debe ser bien administrado. Y ambos pueden beneficiarse de las TIC: una buena gestión electrónica de agendas, el registro digital de los datos clínicos y su recuperación rápida y estructurada, la prescripción electrónica o la liberación de actos repetitivos de contenido altamente burocrático, pueden ayudar a trabajar mejor y aumentar la calidad de la atención.
La administración sanitaria debe poner todos los medios a su alcance para la correcta prestación del servicio público. Sin embargo, también debe moverse dentro de los límites de la racionalidad y procurar que toda innovación que introduzca mejore realmente la situación anterior, sea sostenible económicamente y aceptada por la organización y la ciudadanía.
Dicho esto, es necesario hacer tres consideraciones básicas. La primera es que la introducción de nuevos medios técnicos, en cualquier actividad, suele exigir cambios en su enfoque funcional y no sólo en el «modo» de trabajar. Un error frecuente es pensar que la tecnología debe, sin más, facilitar lo que se viene haciendo, sin haber reflexionado sobre qué hacemos, para qué lo hacemos, cómo lo hacemos y si es necesario seguir haciéndolo una vez que disponemos de las TIC. Este análisis es ineludible y debe estar liderado por los responsables de la actividad, teniendo a la parte técnica alineada con los objetivos funcionales. Hay que solicitar la participación de los diferentes agentes implicados, aunque ello implique un esfuerzo considerable de trabajo y tiempo: nadie puede perfeccionar los procesos mejor que quienes intervienen en ellos. Como se ve en la tabla 4, es necesario contemplar objetivos e indicadores que evalúen el uso de esta herramienta.
Objetivos e indicadores para la evaluaci ón del «uso significativo» de la historia clínica electrónica14
| Indicadores básicos | |
| 1 | Utilización de registro de su prescripción (computerized provider order entry [CPOE]). |
| 2 | Chequeo de interacción de medicamentos y alergias a medicamentos. |
| 3 | Mantener una lista actualizada de problemas y diagnósticos activos. |
| 4 | Generar y transmitir electrónicamente recetas electronicas (eRx). |
| 5 | Mantener la lista de medicamentos activos. |
| 6 | Lista de alergia a medicamentos. |
| 7 | Registro de datos demográficos (idioma, sexo, raza, etnia, fecha de nacimiento, etc.). |
| 8 | Registro y gráficas de signos vitales (altura, peso, presión arterial, índice de masa corporal, tablas crecimiento y de peso de los 2 a los 20 años de edad. |
| 9 | Registro del consumo de tabaco a partir de los 13 años de edad. |
| 10 | Informe de medidas de calidad clínica ambulatoria. |
| 11 | Poner en práctica sistemas de apoyo a la toma de decisiones correspondientes a la especialidad clínica o de alta prioridad. |
| 12 | Proporcionar a los pacientes, a petición suya, una copia electrónica de su información sanitaria (incluyendo resultados de las pruebas de diagnóstico, la lista de problemas, las listas de medicamentos y las alergias a medicamentos). |
| 13 | Proporcionar resúmenes clínicos para los pacientes en cada visita al consultorio. |
| 14 | Capacidad de intercambiar por vía electrónica información clínica clave (p. ej., lista de problemas, lista de medicación, alergias y resultados de pruebas diagnósticas), entre profesionales, entre éstos y el paciente, y con entidades autorizadas. |
| 15 | Proteger la información de salud electrónica creada o mantenida por la historia clínica electrónica mediante la aplicación de la tecnología adecuada. |
| Menú de indicadores opcionales | |
| 1 | Implementar un vademécum o formulario de medicamentos. |
| 2 | Incorporar los resultados de pruebas clínicas de laboratorio en la historia como datos estructurados. |
| 3 | Generar listas de pacientes por enfermedades o condiciones específicas para su uso en la mejora de la calidad, en investigación, en divulgación, etc. |
| 4 | Enviar recordatorios de medidas preventivas o de seguimiento a los pacientes según su preferencia. |
| 5 | Proporcionar a los pacientes acceso a la información electrónica de salud (incluyendo resultados de laboratorio, lista de problemas, listas de medicamentos y alergias) durante los 4 días hábiles siguientes a estar disponible la información. |
| 6 | Utilizar tecnología dentro de la historia para identificar recursos educativos específicos para cada paciente, y proporcionar estos recursos al paciente si procede. |
| 7 | El profesional que recibe un paciente de otro centro de atención médica o proveedor de cuidados, o que cree que el encuentro es relevante, debe realizar la reconciliación de medicamentos. |
| 8 | El profesional que remite su paciente a otro centro de atención médica o proveedor de cuidados, o que realiza una interconsulta de sus pacientes a otro profesional, puede proporcionar un resumen para cada transición o remisión. |
| 9 | Capacidad para enviar los datos electrónicos de los registros de vacunación o inmunización a los sistemas de información necesarios de acuerdo a la ley aplicable. |
| 10. | Capacidad para enviar los datos electrónicos de los registros de enfermedades declarables a los sistemas de información de salud pública de acuerdo a la ley aplicable. |
La segunda reflexión es que la gestión de los servicios sanitarios incorporando las TIC suele suponer un nuevo reparto de tareas, pues comporta una transferencia de responsabilidades entre los agentes que intervienen en un proceso. Con las TIC se tienen información y medios para tomar decisiones o ejecutar acciones en puntos y por personas que antes no podían hacerlo. Es preciso, pues, estar dispuestos a asumir nuevos escenarios y nuevas competencias en el trabajo diario, que suelen necesitar formación o adiestramiento y que pueden rozar la sensibilidad corporativa. La tercera y última reflexión se refiere a que sería muy poco inteligente restringir las ventajas que proporcionan las TIC al ámbito de cada comunidad autónoma. Teniendo en cuenta que anualmente más de 4,5 millones de ciudadanos reciben asistencia fuera de su comunidad, es inexcusable no extender al conjunto del SNS los beneficios que las TIC reportan. En este sentido, el Consejo Interterritorial ha sido unánime en el acuerdo sobre la necesidad de que los ciudadanos sigan recibiendo en sus desplazamientos los beneficios que su servicio de salud les ofrece en cuanto a información clínica disponible.
Maquinas. Análisis DAFO de la situación española en cuanto a tecnologías de la información y su impacto en los servicios sanitariosFortalezasEspaña es uno de los países desarrollados con mayor porcentaje de consultas de atención primaria informatizadas, mucho más alto que el de otros países. Esto es así, entre otras cosas, como consecuencia del modelo de atención primaria español, muy homogéneo y dependiente prácticamente por completo y hasta hace poco de un sistema nacional de salud.
El predominio de un solo financiador (sistema público) permite que, en España, las decisiones acerca de proveedores o estrategias de sistemas de información estén muy centralizadas, lo que favorece la rápida implantación de estándares, al menos en el ámbito de influencia del decisor (en nuestro caso de cada comunidad autónoma). Además, como consecuencia del monopolio histórico, la posterior privatización y una fuerte internacionalización, hay empresas españolas de telecomunicaciones muy potentes y con capacidad de inversión en I+D2.
DebilidadesHay una escasa, por no decir inexistente, interoperabilidad entre los sistemas de información clínica de las distintas comunidades autónomas, y mejorable entre los distintos niveles asistenciales dentro de la misma comunidad. Así mismo, hay una pobre integración con otros sistemas de información relacionados con la salud.
La excesiva politización de la gestión sanitaria conlleva una costumbre de control de la información que no favorece la integración de sistemas de información y dificulta el acceso a los datos asistenciales y a los indicadores de calidad. Como una tradición de nuestro país, los sistemas de información sanitaria se han desarrollado bajo modelos de software privativo realizados por empresas heterogéneas, en muchos casos de ámbito local. Esto provoca la existencia de datos cautivos, es decir, la dificultad de cambiar de proveedor secundaria al coste de transferir los datos a otra plataforma tecnológica, consecuencia de las estrategias competitivas de dichas empresas en el mercado.
Existe, por otra parte, una escasa cultura de evaluación previa a la implantación de nuevas tecnologías informáticas en el ámbito sanitario, y una clara ruptura entre el nivel de gestión y los profesionales clínicos que repercute negativamente en la implantación de estos sistemas de información. El modelo operativo asistencial altamente burocratizado, con un sistema de prescripción obsoleto y orientado a la facturación, ha consumido numerosos recursos dedicados a dar una solución tecnológica a este problema, en detrimento de su uso en el desarrollo de funcionalidades con impacto clínico real.
La crisis económica, de especial impacto y mayor duración de la esperada en España, está provocando un recorte presupuestario en el gasto público, una caída en el consumo interior y una escasa inversión en I+D, lo que probablemente repercutirá de manera negativa en el desarrollo de soluciones tecnológicas innovadoras en el ámbito sanitario español en los próximos años.
AmenazasEn el futuro de la interacción de los sistemas de información y los servicios sanitarios se vislumbran algunas amenazas, como los problemas relacionados con la confidencialidad de los datos clínicos de los pacientes y con los datos del perfil prescriptor de los profesionales, de gran valor comercial tanto para la industria biomédica como para todo tipo de sectores económicos (aseguradoras, gran consumo, etc.).
Subsiste un riesgo real de cautividad de los datos y de dependencia tecnológica, en un sector como el de la asistencia sanitaria que puede considerarse como estratégico para el estado. Es importante no obviar el establecimiento de mecanismos de control que permitan la independencia con respecto al proveedor tecnológico, no sólo teórica o legal sino práctica; es decir, en términos económicos y operativos. Por último, amenaza la posibilidad, no improbable, de desintegración de la interoperabilidad por influencia de intereses políticos contrapuestos a los técnicos y asistenciales.
OportunidadesLos nuevos avances en TIC ofrecen numerosas oportunidades, entre las que podemos señalar la integración de datos epidemiológicos y ambientales con datos clínicos, posible gracias al abaratamiento de los costes de almacenamiento y trasmisión, circunstancia que permite desligar físicamente los datos de los sistemas de procesamiento. La unión entre la «computación en la nube» o «computación ubicua» y los nuevos sistemas de información geolocalizada combinados con datos de historia clínica y de actividad asistencial, más posibilidad de integrar datos generados por los propios pacientes (con dispositivos móviles, por ejemplo), abre numerosas posibilidades de innovación y de creación de soluciones tecnológicas con un potencial impacto en la salud de la población.
El nivel asistencial de atención primaria es aún muy homogéneo en sus métodos de organización y trabajo en toda España, lo que permitiría la rápida adopción de estándares en cuanto a sistemas de información si llegaran a definirse.
Hay diversas experiencias exitosas con el uso de software libre en la administración pública que podrían extenderse al ámbito sanitario, así como diversos proyectos en España de alto potencial si se impulsara su interoperatividad (BIFAP, atlas de variación en la práctica médica, etc.).
ConclusionesDurante los últimos 50 años, los sistemas clínicos han sido objeto de una importante evolución. La HCE parece ser el objetivo final de los que ven el valor de los sistemas de información para una mejor atención a los pacientes. Antes de que los beneficios de la HCE puedan visualizarse queda mucho por hacer en las áreas de interoperabilidad, entrada de datos, interfaces de usuario, diseño de las bases de datos y seguridad. En nuestro país, en atención primaria se ha considerado a la HCE como parte fundamental del proceso asistencial, con un grado de cobertura importante y superior al de muchos países. Sin embargo, los modelos actuales se han impuesto con criterios más tecnológicos y políticos que clínicos y profesionales. En este sentido, las medidas de armonización comandadas por el ministerio son muy apreciables, si bien se están realizando con demasiada lentitud.
Internet y la Web 2.0 son hitos tecnológicos de gran potencial en sanidad. Aunque es necesaria más investigación sobre ellos, es poco discutible que los nuevos instrumentos 2.0 y las ideas que los sustentan modificarán de manera sustancial el modo de trabajar en el entorno sanitario.
En los dos casos seguirá siendo imprescindible un profesional experto que utilice las TIC en función del contexto y según las características específicas de cada paciente.
- •
La introducción de las nuevas tecnologías de información y comunicación (TIC) sanitarias en España se ha producido a diferentes velocidades y aplicando modelos tecnológicos poco homogéneos en las diferentes comunidades autónomas.
- •
La gestión de la información es un elemento crítico en el ámbito asistencial que se vería favorecido por un uso adecuado de las TIC en una estructura enfocada en la calidad de la atención.
- •
La situación española en cuanto a TIC y su impacto en los servicios sanitarios, aun teniendo un desarrollo adecuado, presenta debilidades y fortalezas, y tiene un importante desafío futuro centrado en la interoperabilidad y la armonización.
- •
La historia clínica electrónica es una pieza fundamental del proceso asistencial moderno. Los modelos actuales han sido impuestos por criterios más tecnológicos y políticos que clínicos, y obviando la opinión de una parte importante de los profesionales.
- •
El acceso a Internet es una herramienta imprescindible en atención primaria porque su labor se desarrolla en equipos de trabajo multidisciplinarios, de pequeño tamaño y separados geográficamente entre sí y a su vez de otros niveles de actividad asistencial y de los grandes centros académicos.
Todos los autores han contribuido en la idea original, la concepción inicial del trabajo y la redacción final del manuscrito.
FinanciaciónNinguna.
Conflicto de interesesNinguno.