Determinar el cumplimiento terapéutico al sustituir amlodipino y simvastatina de marca por genéricos (especialidad farmacéutica genérica [EFG]), y conocer la opinión de médicos y pacientes sobre ello.
Pacientes y métodosDiseño observacional con grupo control, realizado mediante revisión de los registros de seis centros de atención primaria. Pacientes ≥40 años de edad que iniciaron tratamiento con marca (periodo inicial) y posteriormente se cambió por una EFG (periodo final). Subgrupos de estudio: hipertensión arterial (amlodipino) y dislipidemia (simvastatina). Principales mediciones: comorbilidad, cumplimiento, tiempo de tratamiento, determinaciones bioquímicas y opinión de los profesionales y los pacientes (entrevistas). Seguimiento: antes de la fecha de la sustitución, cada paciente estuvo como mínimo 1 año con un medicamento de marca, y luego al menos 1 año con una EFG (seguimiento mínimo por paciente: 24 meses).
ResultadosDe los 1.252 pacientes, el 49,5% recibían amlodipino y el 50,5% simvastatina. Los tratados con amlodipino (comparando los periodos) muestran un mejor cumplimiento (65,8 frente a 61,3%; p=0,037) y un mejor control de la presión arterial (48,5 frente a 45,8%; p=0,039) con el tratamiento de marca. Con simvastatina los porcentajes fueron del 62,8 frente al 58,4% (p=0,041), respectivamente. Un 73,6% de los médicos entrevistados prescriben EFG y un 59,2% creen que tienen igual eficacia. De los pacientes entrevistados, el 79,8% (intervalo de confianza del 95% [IC95%]: 74,3-85,3%) aceptaron la sustitución; un 55,3% (IC95%: 48,5-62,1%) recibió la información adecuada y a un 61,5% les generan confusión los diferentes productos. Un 18,2% manifiestan que incumplen el tratamiento.
ConclusiónEn los pacientes en tratamiento con amlodipino o simvastatina, el cumplimiento desciende con el tiempo independientemente de que se cambie o no a una EFG.
To determine therapeutic compliance when brand name amlodipine and simvastatin are substituted for generic drugs, and to determine patients’ and physicians’ opinions of this substitution.
Patients and methodsWe performed an observational study with a control group, based on a review of the medical records in six primary care centers. Participants consisted of patients≥40 years old initiating treatment with a brand name drug (initial period), which was later substituted by a generic drug (final period). The study subgroups consisted of patients with hypertension (amlodipine) or dyslipidemia (simvastatin). The main measures were comorbidity, compliance, treatment length, biochemistry determinations, and patients’ and physicians’ opinions (interviews). All patients received a brand name drug for a minimum of 1 year followed by a generic drug for a minimum of 1 year (minimum continuation/patient: 24 months).
ResultsThere were 1,252 patients (groups: 49.5% amlodipine; 50.5% simvastatin). Patients treated with amlodipine (period comparison) showed better compliance (65.8 vs. 61.3%; p=0.037) and blood pressure control (48.5 vs. 45.8%; p=0.039) with the brand name drug. The percentages with simvastatin were 62.8 vs. 58.4% (p=0.041), respectively. A total of 73.6% of the physicians interviewed prescribed generic drugs and 59.2% believed that both types of drug had the same efficacy. Most of the patients interviewed (79.8%; CI: 74.3–85.3%) accepted the substitution; 55.3% (CI: 48.5–62.1%) received the appropriate information but 61.5% were confused by the different products. Lack of compliance was reported by 18.2%.
ConclusionsIn patients receiving amlodipine or simvastatin, compliance decreased with time, independently of the change from a band name to a generic drug.
En España, el gasto farmacéutico supone alrededor del 22% del gasto sanitario global y un 50% del generado en el ámbito de la atención primaria (AP)1–3. Las diferencias en cuanto a la utilización de fármacos no quedan suficientemente explicadas sólo por variaciones en la morbilidad, puesto que otras características dependientes de la población, como la edad o el bajo nivel socioeconómico, o de los profesionales, como el perfil profesional o el tipo de formación recibida, explican una parte importante del uso de los medicamentos4. En este aspecto, en España, en comparación con otros países europeos, se observa un alto volumen de prescripción, con un precio de venta al público de cada producto relativamente bajo1,2,5–9. Las especialidades farmacéuticas genéricas (EFG) son medicamentos con la misma eficacia, seguridad y calidad que el original, y son bioequivalentes a la marca original10–11.
Diversos estudios muestran que los pacientes aceptan bien (entre el 71 y el 90,8%) la sustitución de medicamentos de marca por EFG, con un grado de conocimiento moderado (alrededor del 70%); no obstante, un 10% prefieren uno de marca. En este aspecto, para facilitar la sustitución por EFG algunos autores concluyen que es necesario insistir en las medidas de educación e información clara e independiente al paciente, además de potenciar su utilización en el ámbito de la atención especializada12–16. En general, los pacientes demandan mejor atención sanitaria y exigen una relación coste-efectiva11. Por su parte, los profesionales sanitarios destacan que es importante aumentar el tiempo dedicado al paciente y realizar campañas informativas. La motivación y el conocimiento sobre las EFG por parte del médico son factores influyentes sobre su uso17–19. En una encuesta realizada a médicos se halló que un 43,2% no creen que tengan la misma utilidad terapéutica y que un 52% confían más en la marca11.
Cabe destacar que el incumplimiento y la persistencia terapéutica son unos de los problemas más importantes con que nos enfrentamos en el tratamiento de las enfermedades crónicas, por ejemplo la hipertensión y la dislipidemia. La prevalencia del incumplimiento farmacológico oscila entre el 16 y el 75%, lo cual ocasiona una disminución de la efectividad (control terapéutico) de los fármacos y un aumento de los costes sanitarios asociados20,21. Algunos autores manifiestan sus discrepancias entre medicamentos de marca y genéricos por diversas causas22–24, pero pocos han estudiado la relación entre la sustitución por una EFG y el cumplimiento terapéutico en alguna enfermedad crónica. En este aspecto, Håkonsen et al25 observan que la sustitución puede ser un factor adicional en el incumplimiento y que contribuye a la confusión de los pacientes; y Van Wijk et al26 encuentran mayores tasas de incumplimiento (13,6%) en el tratamiento con EFG. Revisando la literatura disponible en algunos países europeos, no se han encontrado argumentos farmacológicos contrarios a la prescripción de estos productos27.
No obstante, las evidencias disponibles en cuanto al cumplimiento terapéutico con las EFG en la práctica clínica habitual en nuestro país son escasas o nulas; además, el conocimiento general disponible sobre la opinión de los pacientes y los profesionales respecto a su uso en conjunto es limitado, por lo que la realización de este estudio puede ser relevante. Su objetivo fue evaluar el grado de cumplimiento terapéutico al sustituir amlodipino y simvastatina de marca por una EFG en un ámbito poblacional y en situación de práctica clínica habitual. Como objetivo complementario se quiso conocer la opinión de los profesionales médicos (AP y especializada) y de los pacientes sobre el uso de las EFG.
Pacientes y métodosPoblación de estudioSe realizó un estudio observacional, multicéntrico, a partir de la revisión retrospectiva de los registros médicos (programa OMIAPWIN) de pacientes seguidos en régimen ambulatorio. La población de estudio estuvo formada por personas de ambos sexos de seis centros de AP (Apenins-Montigalà, Morera-Pomar, Montgat-Tiana, Nova Lloreda, La Riera y Martí-Julià) gestionados por Badalona Serveis Assistencials, S.A., que dan cobertura a una población urbana de unos 118.460 habitantes, de los cuales un 15,9% son mayores de 64 años. La población asignada es en su mayoría urbana, de nivel socioeconómico medio-bajo, con predominio industrial. El tipo de organización presenta una titularidad pública y provisión de servicios privada. Constituye una organización sanitaria integral formada por seis centros de AP, el hospital municipal de Badalona y el centro sociosanitario El Carme. Además, cuenta con una dotación de personal, una política de formación, un modelo organizativo y una cartera de servicios similares a los de la mayoría de los centros de Cataluña, con un modelo de gestión descentralizada y servicios estructurales únicos.
Criterios de inclusión, exclusión y seguimiento de los pacientesSe incluyeron en el estudio todos los pacientes que iniciaron un nuevo tratamiento con amlodipino o simvastatina de marca (periodo inicial) y posteriormente se les sustituyó por una EFG (periodo final), entre el 1 de enero de 2003 y el 30 de junio de 2009, y que reunían las siguientes características: a) edad superior a 40 años; b) pacientes diagnosticados de hipertensión arterial o dislipidemia entre 5 años y 12 meses antes del inicio del estudio; c) seguir de forma regular el protocolo/guía de riesgo cardiovascular establecido en los centros; d) estar en el programa de prescripciones crónicas para la obtención de recetas médicas (con registro constatado de la dosis diaria, el intervalo de tiempo y la duración de cada tratamiento administrado); y e) haberse dispensado más de cinco envases de productos farmacéuticos durante el periodo de estudio. El seguimiento de los pacientes se realizó a partir de la fecha de sustitución por la EFG. Cada paciente estuvo un mínimo de 1 año antes de esa fecha con medicamento de marca (periodo de inicio) y 1 año después con una EFG (periodo final). Por tanto, el seguimiento mínimo de cada paciente fue de 24 meses para las medidas del cumplimiento y los objetivos terapéuticos de control.
Obtención del grupo control concurrenteSe estableció un grupo control concurrente (de comparación), formado por todos los pacientes que iniciaron un nuevo tratamiento (amlodipino o simvastatina) de marca, entre las fechas antes mencionadas, y que durante un periodo mínimo de 2 años no se les hubiera sustituido la medicación por una EFG. Su finalidad fue observar la pérdida de adherencia al tratamiento cuando éste se prolonga en el tiempo. Todos los pacientes de este grupo concurrente reunían los criterios de inclusión, exclusión y seguimiento descritos en el apartado anterior. Es decir, el seguimiento con el tratamiento de marca fue similar al de los sujetos a quienes se les sustituyó por una EFG, y todos ellos fueron diagnosticados de hipertensión arterial o dislipidemia entre 5 años y 12 meses antes del inicio del estudio. Se consideró el periodo inicial el primer año de seguimiento. Por tanto, el seguimiento de cada paciente fue de 24 meses para las medidas del cumplimiento y los objetivos terapéuticos de control.
Medida de la hipertensión arterial y de la dislipidemia, y subgrupos de estudioEl diagnóstico de hipertensión arterial y dislipidemia se estableció según la Clasificación Internacional de la AP (CIAP-2), códigos K86-K87 y T93, respectivamente, en el componente 7 de las enfermedades y problemas de salud28. En todos los casos, las mediciones de la presión arterial se realizaron mediante aparatos automáticos validados y calibrados en el último año; los valores obtenidos para el estudio son los de la toma del médico o la enfermera en la propia consulta20. Para la dislipidemia se siguieron los criterios del NCEP-ATP III (National Cholesterol Education Program-Adult Treatment Panel III)29. Se realizaron dos subgrupos de estudio: pacientes en tratamiento con amlodipino y simvastatina (códigos ATC: C08CA01 y C10AA01)30. Se seleccionaron estas moléculas por utilizarse con frecuencia en la práctica clínica habitual. Se obtuvo información de la prescripción farmacológica de medicamentos, registrada en las historias clínicas informatizadas (OMIAPWIN) y emitida según las recomendaciones realizadas por el facultativo, y de la dispensación obtenida a partir de las recetas retiradas de la oficina de farmacia, según el aplicativo de seguimiento de la prescripción farmacéutica (SPF) del CatSalut. Además, se obtuvo el promedio de medicaciones crónicas (número de principios activos) de cada paciente, antes y después de la sustitución del medicamento de marca por un genérico.
Cumplimiento y parámetros antropométricos/bioquímicosEl cumplimiento se definió como el grado de coincidencia o concordancia del comportamiento de un paciente en relación al consumo de la medicación en función de las recomendaciones de los profesionales de la salud que lo atienden. La magnitud del incumplimiento terapéutico se calculó para cada paciente y para los principios activos seleccionados, mediante el método indirecto del recuento de comprimidos31. Se calculó el porcentaje de cumplimiento del periodo mediante el cociente entre el número total de comprimidos dispensados y el número total de comprimidos recomendados o prescritos, asumiendo que la dispensación del fármaco (adquisición de la medicación en la farmacia) no supone su consumo o toma real, pero se asocia estrechamente con ésta. Una vez identificada la fecha de sustitución en las bases de datos, se cuantificó el tiempo transcurrido y las prescripciones o dispensaciones realizadas en toda la organización (AP y atención especializada; continuum asistencial). Se consideraron pacientes con incumplimiento (cualitativo) aquellos con valores inferiores al 80%26–31. Los parámetros bioquímicos o los objetivos terapéuticos de control fueron la presión arterial sistólica y diastólica (mmHg), el colesterol total, el colesterol ligado a lipoproteínas de alta densidad (cHDL) y el colesterol ligado a lipoproteínas de baja densidad (cLDL) en mg/dl, según los criterios del NCEP-ATP III29. Como control óptimo de la hipertensión se establecieron unos valores <140/90mmHg, y <130/80mmHg en los pacientes diabéticos, con enfermedad vascular previamente establecida o fallo renal20. En todas las variables estudiadas se obtuvo el último valor registrado durante el periodo de estudio.
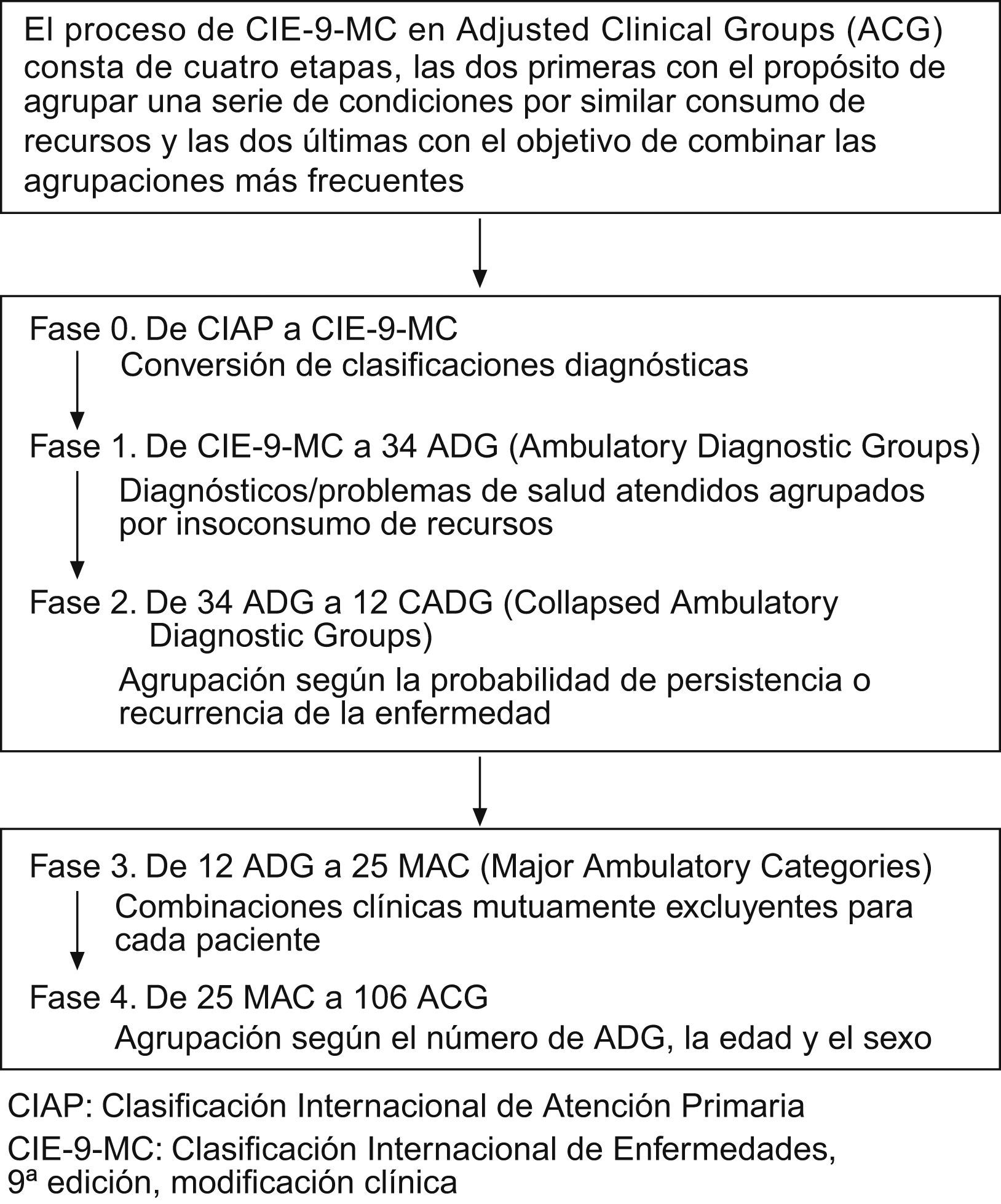
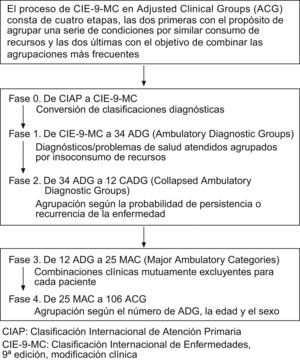
Variables sociodemográficas y de comorbilidadEl número de problemas de salud atendidos para cada paciente/año (promedio de episodios/paciente) se consideró como un proceso de atención de una enfermedad equiparable al diagnóstico. Las principales variables de estudio fueron la edad (continua y por rangos) y el sexo, así como los antecedentes personales obtenidos mediante la CIAP-228: diabetes mellitus (T89,T90), obesidad (T82), tabaquismo (P17), alcoholismo (P15, P16), todos los tipos de fallo orgánico (cardiaco, hepático y renal), cardiopatía isquémica (K74, K76, K75), accidente vascular cerebral (K90, K91, K93), enfermedad pulmonar obstructiva crónica (R95, obstrucción crónica del flujo aéreo), asma bronquial (R96), demencias o trastornos de memoria (P70, P20), enfermedades neurológicas (enfermedad de Parkinson [N87], epilepsia [N88], esclerosis múltiple [N86] y otras enfermedades neurológicas [N99]), síndrome depresivo (P76) y neoplasias malignas (todos los tipos: A79, B72–75, D74–78, F75, H75, K72, L71, L97, N74–76, R84–86, T71–73, U75–79, W72–73, X75–81, Y77–79). Como variable resumen de la comorbilidad general, para cada paciente atendido, se utilizaron el índice de comorbilidad de Charlson32, como una aproximación a la gravedad del paciente, y el índice de casuística individual obtenido a partir de los Adjusted Clinical Groups (ACG, que es un sistema de clasificación de pacientes por isoconsumo de recursos)33. Se realizó una conversión (mapping) de la CIAP a la Clasificación Internacional de Enfermedades (CIE-9-MC). Para su confección se constituyó un grupo de trabajo formado por cinco profesionales (un documentalista, dos médicos clínicos y dos técnicos consultores). Los criterios seguidos fueron diferentes según se estableciera una relación nula (de uno a ninguno), unívoca (de uno a uno) o múltiple (de uno a varios) entre los códigos. El algoritmo de funcionamiento del Grouper ACG®Case-mix System está constituido por una serie de pasos consecutivos hasta la obtención de los 106 grupos ACG mutuamente excluyentes, uno para cada paciente atendido33 (fig. 1). El aplicativo ACG proporciona las bandas de utilización de recursos (BUR), con lo cual cada paciente, en función de su morbilidad general, queda agrupado en una de las cinco categorías mutuamente excluyentes (1: usuarios sanos o de morbilidad muy baja; 2: morbilidad baja; 3: morbilidad moderada; 4: morbilidad elevada; 5: morbilidad muy elevada).
Opinión de los profesionales y los pacientesEsta etapa del estudio consideró la autopercepción de los profesionales y los pacientes sobre el uso regular de las EFG. Las entrevistas estructuradas a profesionales y pacientes se elaboraron ad hoc. La selección de los médicos se realizó a partir de un muestreo consecutivo (no probabilístico), realizado en función de un listado base de los potenciales médicos prescriptores titulares a entrevistar (N=472); se contactó con ellos en las sesiones clínicas realizadas en sus servicios y ningún médico rehusó la entrevista presencial. La selección de los pacientes se hizo por un muestreo aleatorio simple, obtenido de los pacientes incluidos en el estudio (N=1.252); se contactó con ellos mediante entrevista telefónica en su domicilio. En ambos casos (médicos y pacientes), las entrevistas las realizaron dos encuestadores independientes, previamente adiestrados. El procedimiento para calcular el tamaño de la muestra fue el siguiente: a partir de una estimación de una proporción, mediante un intervalo de confianza asintótico normal, con corrección para poblaciones finitas al 95% bilateral, asumiendo que la proporción esperada sea del 80% (aceptación de EFG), en poblaciones finitas y para conseguir una precisión del 5%, es necesario encuestar un mínimo de 201 sujetos.
Antes de la entrevista se estableció contacto con los pacientes/profesionales seleccionados para informarles del estudio, obtener su consentimiento para participar y garantizarles verbalmente la confidencialidad de los datos. En ambos casos se realizó una prueba piloto para valorar la factibilidad y comprensibilidad de la formulación de los ítems y de las propias encuestas, así como para comprobar la viabilidad del procedimiento de su administración. Cada encuesta tuvo una duración media de unos 5 a 10min y se realizó durante los meses de octubre y noviembre de 2009. Se consideraron pérdidas del estudio aquellas personas con incapacidad física o psíquica limitante para responder a un cuestionario telefónico, aquellas cuyo número de teléfono era incorrecto, los sujetos no localizados tras realizar tres llamadas en distintos días y franjas horarias, y los que rehusaron participar.
Confidencialidad de la información y análisis estadísticoComo paso previo al análisis, y en particular a la fuente de información perteneciente a las historias clínicas informatizadas, se revisaron cuidadosamente los datos observando sus distribuciones de frecuencia y buscando posibles errores de registro o de codificación. Se respetó la confidencialidad de los registros marcada por la Ley Orgánica de Protección de Datos (15/1999, de 13 de diciembre). Se efectuó un análisis estadístico descriptivo-univariado con valores de media, desviación estándar (DE) e intervalos de confianza del 95% (IC95%), y se comprobó la normalidad de la distribución con la prueba de Kolmogorov-Smirnov. Para el análisis bivariado se utilizaron las pruebas de χ2, t de Student y correlación lineal de Spearman para grupos independientes, además de las pruebas de McNemar y de comparación de medias para grupos apareados. Se efectuó un análisis de regresión logística mediante el método stepwise para la corrección de la variable «incumplimiento terapéutico» (estadístico: Wald). También se realizó un análisis factorial mediante el procedimiento de componentes principales para la extracción de factores, con rotación Varimax, para valorar los componentes resultantes de las encuestas. Se utilizó el programa SPSSWIN, versión 17, y se estableció una significación estadística de p <0,05.
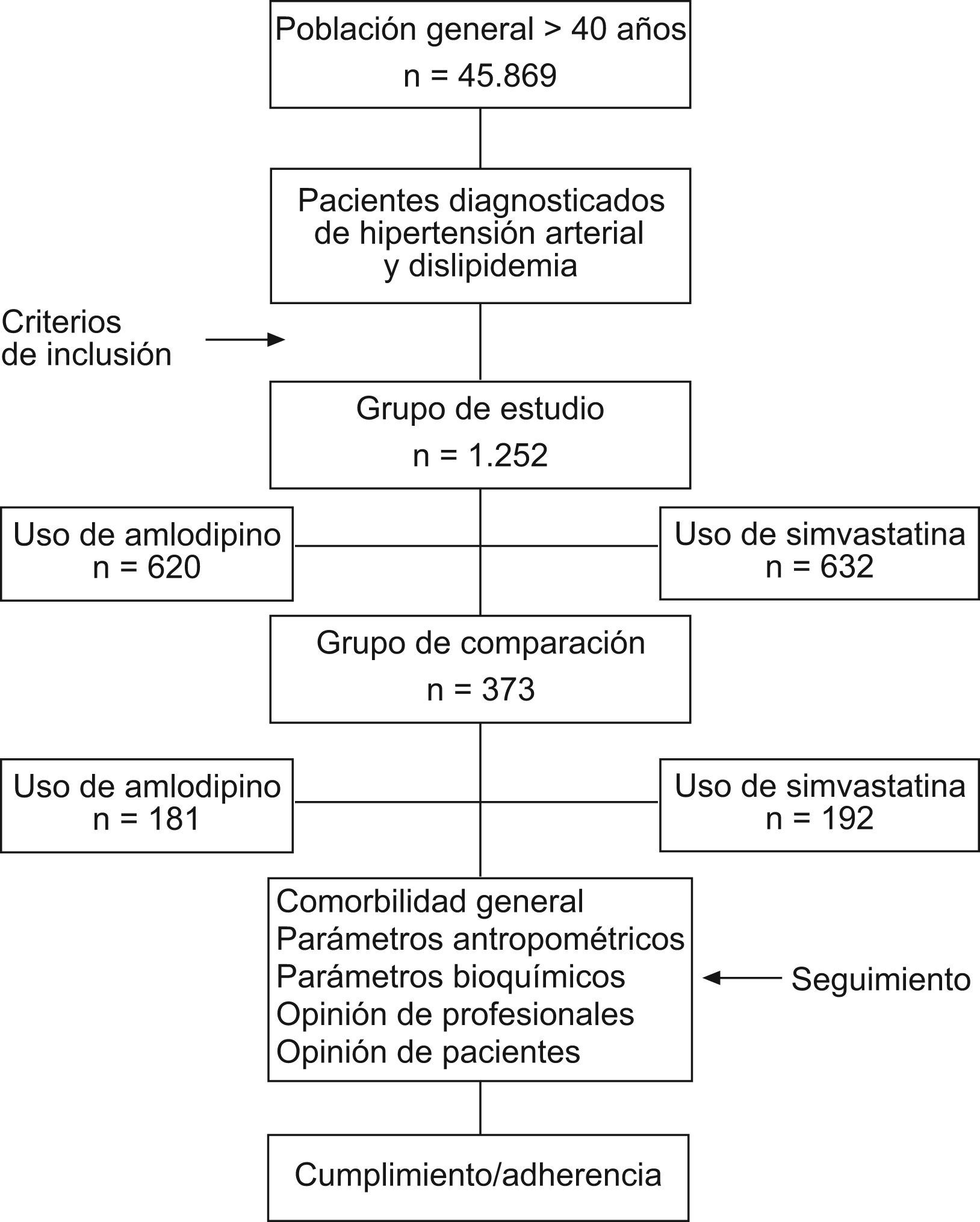
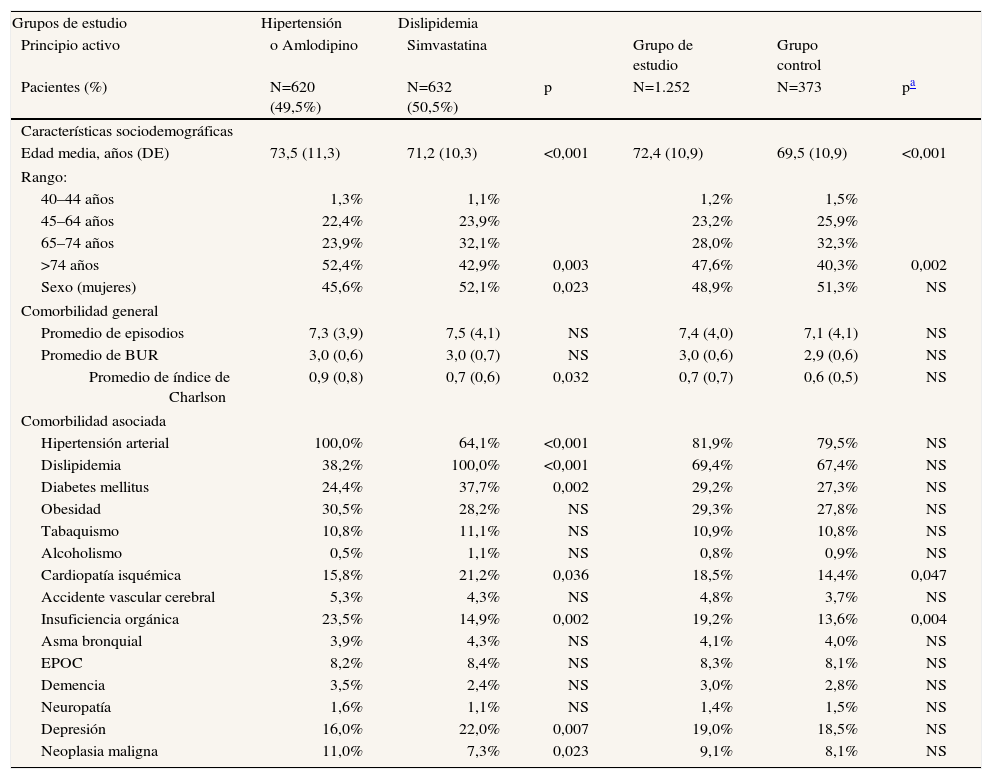
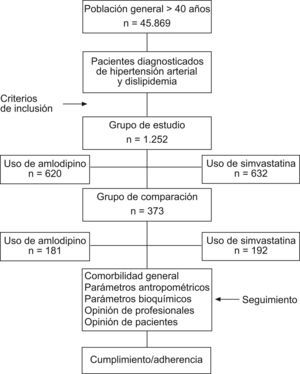
ResultadosDe una selección inicial de 45.869 sujetos de 40 o más años de edad asignados y atendidos regularmente en los seis centros, se seleccionaron 14.616 hipertensos y 20.366 con dislipidemia (prevalencias del 31,9% [IC95%: 31,0-32,8%] y el 44,4% [IC95%: 43,2-45,6%], respectivamente). Se reclutaron 1.252 pacientes que cumplían con los criterios de inclusión y exclusión, 620 (49,5%) en tratamiento con amlodipino y 632 (50,5%) con simvastatina (fig. 2). La media de edad fue de 72,4 años (un 47,6% mayores de 74 años) y el 48,9% eran mujeres. En la tabla 1 se describen las características generales de la serie y la comorbilidad de los pacientes en tratamiento con amlodipino (hipertensión arterial) o simvastatina (dislipidemia). La morbilidad general en los grupos de estudio fue similar (promedio BUR: 3,0). Los sujetos en tratamiento con simvastatina mostraron una media de edad más baja (71,2 frente a 73,5 años; p <0,001) y una mayor proporción de mujeres (52,1 frente a 45,6%; p=0,023). Estos sujetos tenían una mayor proporción de diabetes mellitus (37,7 frente a 24,2%; p=0,002), cardiopatía isquémica (21,2 frente a 15,8%; p=0,036) y síndrome depresivo (22,0 frente a 16,0%; p=0,007). Los pacientes del grupo control, comparados con los del grupo de estudio, presentaron un menor promedio de edad (69,5 frente a 72,4 años; p <0,001), mientras que fueron comparables en la mayoría de las demás variables analizadas.
Características de la serie, comorbilidad asociada según los pacientes (hipertensión arterial y dislipidemia) y comparación con el grupo control
| Grupos de estudio | Hipertensión | Dislipidemia | ||||
| Principio activo | o Amlodipino | Simvastatina | Grupo de estudio | Grupo control | ||
| Pacientes (%) | N=620 (49,5%) | N=632 (50,5%) | p | N=1.252 | N=373 | pa |
| Características sociodemográficas | ||||||
| Edad media, años (DE) | 73,5 (11,3) | 71,2 (10,3) | <0,001 | 72,4 (10,9) | 69,5 (10,9) | <0,001 |
| Rango: | ||||||
| 40–44 años | 1,3% | 1,1% | 1,2% | 1,5% | ||
| 45–64 años | 22,4% | 23,9% | 23,2% | 25,9% | ||
| 65–74 años | 23,9% | 32,1% | 28,0% | 32,3% | ||
| >74 años | 52,4% | 42,9% | 0,003 | 47,6% | 40,3% | 0,002 |
| Sexo (mujeres) | 45,6% | 52,1% | 0,023 | 48,9% | 51,3% | NS |
| Comorbilidad general | ||||||
| Promedio de episodios | 7,3 (3,9) | 7,5 (4,1) | NS | 7,4 (4,0) | 7,1 (4,1) | NS |
| Promedio de BUR | 3,0 (0,6) | 3,0 (0,7) | NS | 3,0 (0,6) | 2,9 (0,6) | NS |
| Promedio de índice de Charlson | 0,9 (0,8) | 0,7 (0,6) | 0,032 | 0,7 (0,7) | 0,6 (0,5) | NS |
| Comorbilidad asociada | ||||||
| Hipertensión arterial | 100,0% | 64,1% | <0,001 | 81,9% | 79,5% | NS |
| Dislipidemia | 38,2% | 100,0% | <0,001 | 69,4% | 67,4% | NS |
| Diabetes mellitus | 24,4% | 37,7% | 0,002 | 29,2% | 27,3% | NS |
| Obesidad | 30,5% | 28,2% | NS | 29,3% | 27,8% | NS |
| Tabaquismo | 10,8% | 11,1% | NS | 10,9% | 10,8% | NS |
| Alcoholismo | 0,5% | 1,1% | NS | 0,8% | 0,9% | NS |
| Cardiopatía isquémica | 15,8% | 21,2% | 0,036 | 18,5% | 14,4% | 0,047 |
| Accidente vascular cerebral | 5,3% | 4,3% | NS | 4,8% | 3,7% | NS |
| Insuficiencia orgánica | 23,5% | 14,9% | 0,002 | 19,2% | 13,6% | 0,004 |
| Asma bronquial | 3,9% | 4,3% | NS | 4,1% | 4,0% | NS |
| EPOC | 8,2% | 8,4% | NS | 8,3% | 8,1% | NS |
| Demencia | 3,5% | 2,4% | NS | 3,0% | 2,8% | NS |
| Neuropatía | 1,6% | 1,1% | NS | 1,4% | 1,5% | NS |
| Depresión | 16,0% | 22,0% | 0,007 | 19,0% | 18,5% | NS |
| Neoplasia maligna | 11,0% | 7,3% | 0,023 | 9,1% | 8,1% | NS |
BUR: bandas de utilización de recursos; EPOC: enfermedad pulmonar obstructiva crónica; NS: no significativo. Valores expresados en porcentaje o media (DE: desviación estándar).
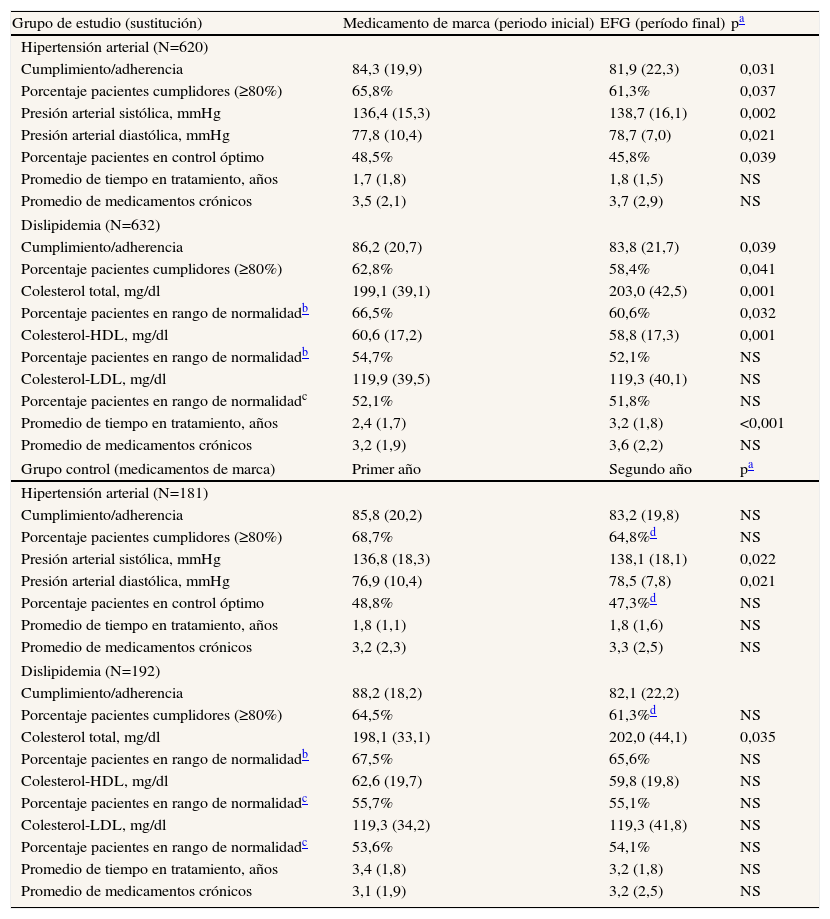
En la tabla 2 se detalla la relación entre el cumplimiento terapéutico y los valores antropométricos o bioquímicos, según el periodo analizado. En los sujetos tratados con amlodipino (N=620), comparando el periodo de tratamiento con marca respecto al de EFG, se observa un aumento del grado de cumplimiento (84,3 frente a 81,9%; p=0,031) y de los pacientes cumplidores (65,8 frente a 61,3%; p=0,037), con un mejor control óptimo de la presión arterial (48,5 frente a 45,8%; p=0,039). En el grupo con simvastatina (N=632), al comparar el periodo de tratamiento con marca respecto al de EFG, se observa un aumento del grado de cumplimiento (86,2 frente a 83,8%; p=0,039) y de los pacientes cumplidores (62,8 frente a 58,4%; p=0,041), con un mejor control del colesterol total (66,5 frente a 60,6%; p=0,032); los restantes valores de lípidos no mostraron resultados concluyentes. En el modelo de regresión logística corregido, el incumplimiento terapéutico se asoció a la edad (odds ratio [OR] =1,1; IC95%: 1,0–1,3; p=0,008), al sexo femenino (OR=1,4; IC95%: 1,1–1,9; p=0,015), a la diabetes mellitus (OR=1,3; IC95%: 1,1–1,5; p=0,046), al síndrome depresivo (OR=1,9; IC95%: 1,2–3,1; p=0,011) y al tiempo transcurrido desde el inicio del tratamiento (OR=1,4; IC95%: 1,2–1,7; p=0,003). En el grupo control concurrente, los sujetos tratados con amlodipino (N=181), comparando los dos periodos de estudio, no mostraron diferencias significativas en el grado de cumplimiento (85,8 frente a 83,2%) y de pacientes cumplidores (68,7 frente al 64,8%), con un control óptimo de la presión arterial similar (48,8 frente a 47,3%). En los sujetos en tratamiento con simvastatina (N=192) también se observaron unos parecidos grado de cumplimiento (88,2 frente a 82,1%) y proporción de pacientes cumplidores (64,5 frente a 61,3%).
Relación entre el cumplimiento y los valores antropométricos o bioquímicos, en los dos periodos analizados. Seguimiento por paciente mínimo de 24 meses. Comparación con el grupo control
| Grupo de estudio (sustitución) | Medicamento de marca (periodo inicial) | EFG (período final) | pa |
| Hipertensión arterial (N=620) | |||
| Cumplimiento/adherencia | 84,3 (19,9) | 81,9 (22,3) | 0,031 |
| Porcentaje pacientes cumplidores (≥80%) | 65,8% | 61,3% | 0,037 |
| Presión arterial sistólica, mmHg | 136,4 (15,3) | 138,7 (16,1) | 0,002 |
| Presión arterial diastólica, mmHg | 77,8 (10,4) | 78,7 (7,0) | 0,021 |
| Porcentaje pacientes en control óptimo | 48,5% | 45,8% | 0,039 |
| Promedio de tiempo en tratamiento, años | 1,7 (1,8) | 1,8 (1,5) | NS |
| Promedio de medicamentos crónicos | 3,5 (2,1) | 3,7 (2,9) | NS |
| Dislipidemia (N=632) | |||
| Cumplimiento/adherencia | 86,2 (20,7) | 83,8 (21,7) | 0,039 |
| Porcentaje pacientes cumplidores (≥80%) | 62,8% | 58,4% | 0,041 |
| Colesterol total, mg/dl | 199,1 (39,1) | 203,0 (42,5) | 0,001 |
| Porcentaje pacientes en rango de normalidadb | 66,5% | 60,6% | 0,032 |
| Colesterol-HDL, mg/dl | 60,6 (17,2) | 58,8 (17,3) | 0,001 |
| Porcentaje pacientes en rango de normalidadb | 54,7% | 52,1% | NS |
| Colesterol-LDL, mg/dl | 119,9 (39,5) | 119,3 (40,1) | NS |
| Porcentaje pacientes en rango de normalidadc | 52,1% | 51,8% | NS |
| Promedio de tiempo en tratamiento, años | 2,4 (1,7) | 3,2 (1,8) | <0,001 |
| Promedio de medicamentos crónicos | 3,2 (1,9) | 3,6 (2,2) | NS |
| Grupo control (medicamentos de marca) | Primer año | Segundo año | pa |
| Hipertensión arterial (N=181) | |||
| Cumplimiento/adherencia | 85,8 (20,2) | 83,2 (19,8) | NS |
| Porcentaje pacientes cumplidores (≥80%) | 68,7% | 64,8%d | NS |
| Presión arterial sistólica, mmHg | 136,8 (18,3) | 138,1 (18,1) | 0,022 |
| Presión arterial diastólica, mmHg | 76,9 (10,4) | 78,5 (7,8) | 0,021 |
| Porcentaje pacientes en control óptimo | 48,8% | 47,3%d | NS |
| Promedio de tiempo en tratamiento, años | 1,8 (1,1) | 1,8 (1,6) | NS |
| Promedio de medicamentos crónicos | 3,2 (2,3) | 3,3 (2,5) | NS |
| Dislipidemia (N=192) | |||
| Cumplimiento/adherencia | 88,2 (18,2) | 82,1 (22,2) | |
| Porcentaje pacientes cumplidores (≥80%) | 64,5% | 61,3%d | NS |
| Colesterol total, mg/dl | 198,1 (33,1) | 202,0 (44,1) | 0,035 |
| Porcentaje pacientes en rango de normalidadb | 67,5% | 65,6% | NS |
| Colesterol-HDL, mg/dl | 62,6 (19,7) | 59,8 (19,8) | NS |
| Porcentaje pacientes en rango de normalidadc | 55,7% | 55,1% | NS |
| Colesterol-LDL, mg/dl | 119,3 (34,2) | 119,3 (41,8) | NS |
| Porcentaje pacientes en rango de normalidadc | 53,6% | 54,1% | NS |
| Promedio de tiempo en tratamiento, años | 3,4 (1,8) | 3,2 (1,8) | NS |
| Promedio de medicamentos crónicos | 3,1 (1,9) | 3,2 (2,5) | NS |
EFG: especialidad farmacéutica genérica; NS: no significativo; HDL: lipoproteínas de alta densidad; LDL: lipoproteínas de baja densidad. Valores expresados como media (DE: desviación estándar).
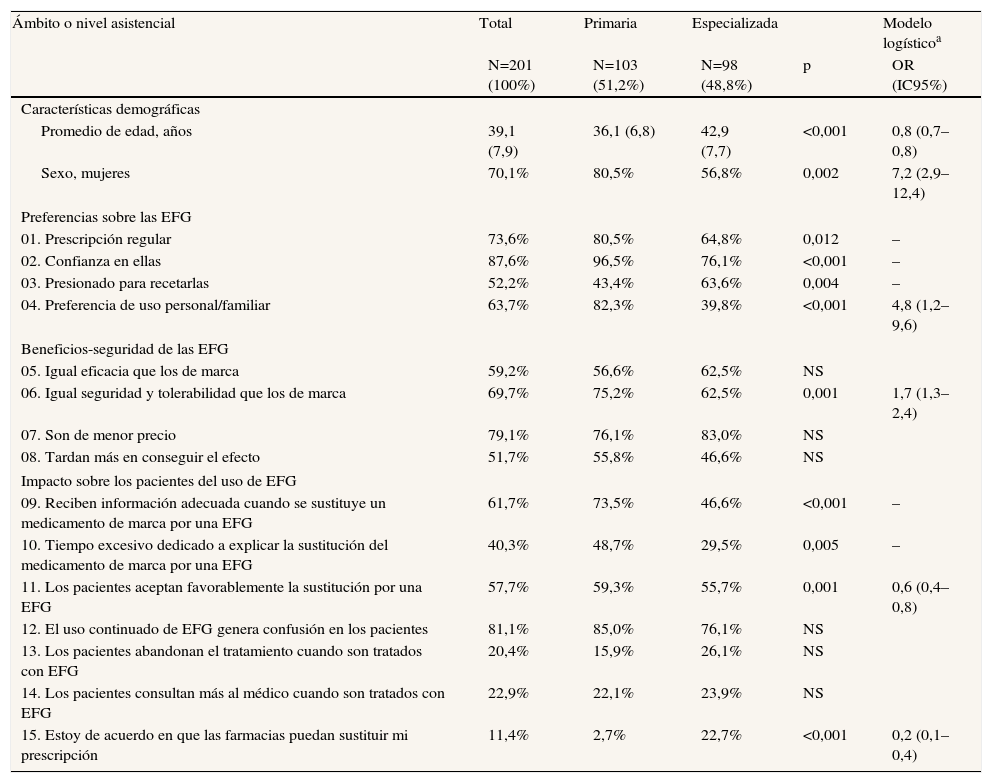
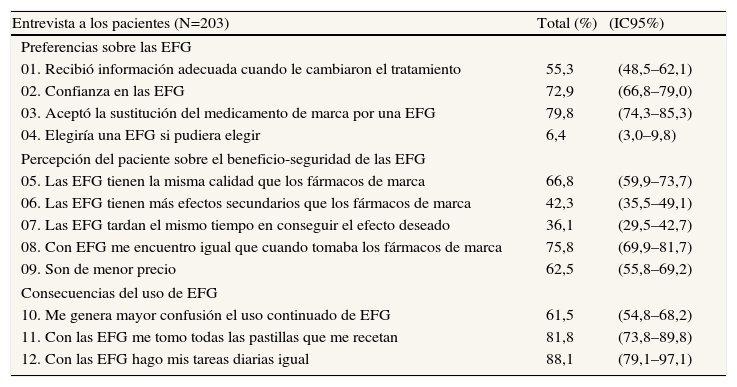
Los resultados de la encuesta realizada a los profesionales (N=201) según el ámbito de atención asistencial se describen en la tabla 3. Un 73,6% de los médicos entrevistados prescriben regularmente una EFG y el 87,6% confían en ellas. Un 59,2% de los encuestados creen que las EFG tienen una eficacia igual que los medicamentos de marca, y un 57,7% que tardan más en conseguir los efectos deseados. Respecto al impacto que en los pacientes puede tener el uso continuado de EFG, un 81,1% creen que les pueden ocasionar cierta confusión las diferentes presentaciones y un 61,7% opinan que informan adecuadamente. Destaca que sólo el 11,4% de los médicos están de acuerdo en que las farmacias puedan sustituir la EFG, y el 52,2% se sienten «presionados» por la administración sanitaria para que los receten. Hay diferencias entre la opinión de los médicos de AP y de atención especializada entrevistados. En el modelo logístico, respecto al uso de EFG los médicos de AP muestran una mejor preferencia de uso personal/familiar (OR=4,8; IC95%: 1,2–9,6) y de perfil de seguridad y tolerabilidad (OR=1,7; IC95%: 1,3–2,4; p <0,02); en cambio, perciben peor que las farmacias puedan sustituir la EFG (OR=0,2; IC95%: 0,1–0,4). Destaca que un 20,4% de los médicos opinan que los pacientes abandonan más el tratamiento cuando son tratados con EFG. Los resultados de las encuestas realizadas a los pacientes (N=203) se muestran en la tabla 4. Un 79,8% (IC95%: 74,3-85,3%) de los pacientes aceptaron la sustitución del medicamento de marca por una EFG, sólo un 55,3% (IC95%: 48,5-62,1%) recibió la información adecuada, un 66,8% creen que las EFG tienen la misma calidad y a un 61,5% les generan confusión las diferencias en la presentación del producto en su uso regular. Además, un 18,2% de los pacientes manifiestan que incumplen el tratamiento. Ningún profesional y cinco pacientes rechazaron la encuesta.
Resultados de la encuesta realizada a los profesionales médicos según el ámbito de atención
| Ámbito o nivel asistencial | Total | Primaria | Especializada | Modelo logísticoa | |
| N=201 (100%) | N=103 (51,2%) | N=98 (48,8%) | p | OR (IC95%) | |
| Características demográficas | |||||
| Promedio de edad, años | 39,1 (7,9) | 36,1 (6,8) | 42,9 (7,7) | <0,001 | 0,8 (0,7–0,8) |
| Sexo, mujeres | 70,1% | 80,5% | 56,8% | 0,002 | 7,2 (2,9–12,4) |
| Preferencias sobre las EFG | |||||
| 01. Prescripción regular | 73,6% | 80,5% | 64,8% | 0,012 | – |
| 02. Confianza en ellas | 87,6% | 96,5% | 76,1% | <0,001 | – |
| 03. Presionado para recetarlas | 52,2% | 43,4% | 63,6% | 0,004 | – |
| 04. Preferencia de uso personal/familiar | 63,7% | 82,3% | 39,8% | <0,001 | 4,8 (1,2–9,6) |
| Beneficios-seguridad de las EFG | |||||
| 05. Igual eficacia que los de marca | 59,2% | 56,6% | 62,5% | NS | |
| 06. Igual seguridad y tolerabilidad que los de marca | 69,7% | 75,2% | 62,5% | 0,001 | 1,7 (1,3–2,4) |
| 07. Son de menor precio | 79,1% | 76,1% | 83,0% | NS | |
| 08. Tardan más en conseguir el efecto | 51,7% | 55,8% | 46,6% | NS | |
| Impacto sobre los pacientes del uso de EFG | |||||
| 09. Reciben información adecuada cuando se sustituye un medicamento de marca por una EFG | 61,7% | 73,5% | 46,6% | <0,001 | – |
| 10. Tiempo excesivo dedicado a explicar la sustitución del medicamento de marca por una EFG | 40,3% | 48,7% | 29,5% | 0,005 | – |
| 11. Los pacientes aceptan favorablemente la sustitución por una EFG | 57,7% | 59,3% | 55,7% | 0,001 | 0,6 (0,4–0,8) |
| 12. El uso continuado de EFG genera confusión en los pacientes | 81,1% | 85,0% | 76,1% | NS | |
| 13. Los pacientes abandonan el tratamiento cuando son tratados con EFG | 20,4% | 15,9% | 26,1% | NS | |
| 14. Los pacientes consultan más al médico cuando son tratados con EFG | 22,9% | 22,1% | 23,9% | NS | |
| 15. Estoy de acuerdo en que las farmacias puedan sustituir mi prescripción | 11,4% | 2,7% | 22,7% | <0,001 | 0,2 (0,1–0,4) |
EFG: especialidad farmacéutica genérica; p: significación estadística de la prueba de independencia (χ2, dos grados de libertad); NS: no significativo; OR: odds ratio; IC 95%: intervalo de confianza del 95%.
aModelo logístico: sólo se detallan los resultados significativos (p <0,02 en todos los casos). Variable dependiente: médicos de atención primaria.
Resultados de la encuesta realizada a los pacientes
| Entrevista a los pacientes (N=203) | Total (%) | (IC95%) |
| Preferencias sobre las EFG | ||
| 01. Recibió información adecuada cuando le cambiaron el tratamiento | 55,3 | (48,5–62,1) |
| 02. Confianza en las EFG | 72,9 | (66,8–79,0) |
| 03. Aceptó la sustitución del medicamento de marca por una EFG | 79,8 | (74,3–85,3) |
| 04. Elegiría una EFG si pudiera elegir | 6,4 | (3,0–9,8) |
| Percepción del paciente sobre el beneficio-seguridad de las EFG | ||
| 05. Las EFG tienen la misma calidad que los fármacos de marca | 66,8 | (59,9–73,7) |
| 06. Las EFG tienen más efectos secundarios que los fármacos de marca | 42,3 | (35,5–49,1) |
| 07. Las EFG tardan el mismo tiempo en conseguir el efecto deseado | 36,1 | (29,5–42,7) |
| 08. Con EFG me encuentro igual que cuando tomaba los fármacos de marca | 75,8 | (69,9–81,7) |
| 09. Son de menor precio | 62,5 | (55,8–69,2) |
| Consecuencias del uso de EFG | ||
| 10. Me genera mayor confusión el uso continuado de EFG | 61,5 | (54,8–68,2) |
| 11. Con las EFG me tomo todas las pastillas que me recetan | 81,8 | (73,8–89,8) |
| 12. Con las EFG hago mis tareas diarias igual | 88,1 | (79,1–97,1) |
EFG: especialidad farmacéutica genérica; IC95%: intervalo de confianza del 95%.
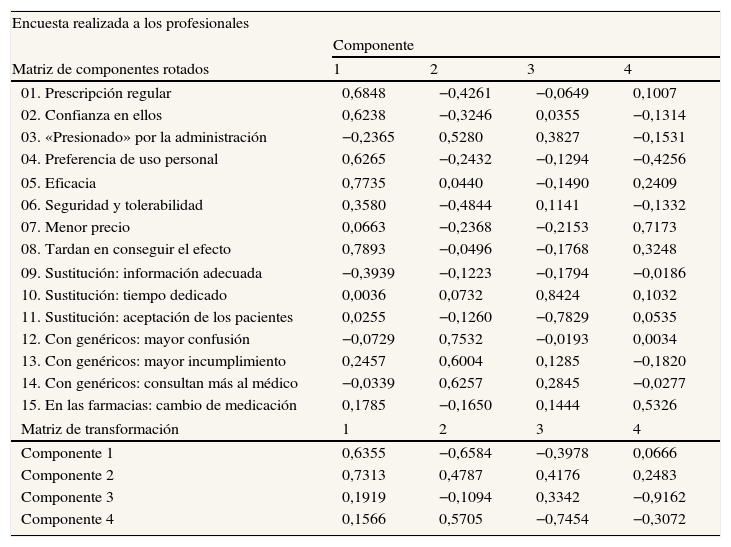
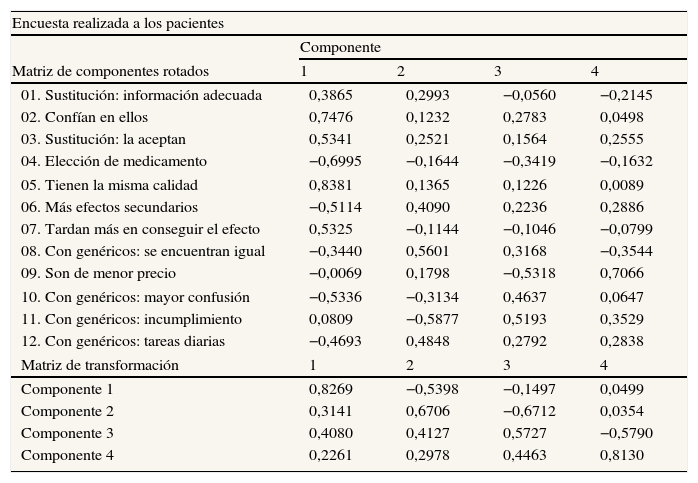
Los resultados del análisis factorial de las encuestas realizadas a los profesionales y pacientes se detallan en las tablas 5 y 6. En ambos casos, cuatro componentes resumen las preguntas realizadas, aunque en la matriz de transformación se observa que las asociaciones entre todas ellas son grandes. En los profesionales, el primer componente muestra las preferencias de uso personal y eficacia de las EFG; el segundo, las posibles repercusiones en cuanto a prescripción, obligatoriedad, seguridad, confusión, incumplimiento y aumento de consultas al médico; el tercero, en las repercusiones a los pacientes, el tiempo de información y la aceptación; y el cuarto, en su sustitución en las farmacias y en el precio. En los pacientes, el primer componente (aceptación y confianza) explica un 82,7% de la variabilidad; el segundo detalla las posibles consecuencias del incumplimiento y sobre la calidad de vida; y el tercero y el cuarto muestran su repercusión en la presentación y el importe de las EFG.
Análisis de componentes principales aplicado a las entrevistas médicas
| Encuesta realizada a los profesionales | ||||
| Componente | ||||
| Matriz de componentes rotados | 1 | 2 | 3 | 4 |
| 01. Prescripción regular | 0,6848 | −0,4261 | −0,0649 | 0,1007 |
| 02. Confianza en ellos | 0,6238 | −0,3246 | 0,0355 | −0,1314 |
| 03. «Presionado» por la administración | −0,2365 | 0,5280 | 0,3827 | −0,1531 |
| 04. Preferencia de uso personal | 0,6265 | −0,2432 | −0,1294 | −0,4256 |
| 05. Eficacia | 0,7735 | 0,0440 | −0,1490 | 0,2409 |
| 06. Seguridad y tolerabilidad | 0,3580 | −0,4844 | 0,1141 | −0,1332 |
| 07. Menor precio | 0,0663 | −0,2368 | −0,2153 | 0,7173 |
| 08. Tardan en conseguir el efecto | 0,7893 | −0,0496 | −0,1768 | 0,3248 |
| 09. Sustitución: información adecuada | −0,3939 | −0,1223 | −0,1794 | −0,0186 |
| 10. Sustitución: tiempo dedicado | 0,0036 | 0,0732 | 0,8424 | 0,1032 |
| 11. Sustitución: aceptación de los pacientes | 0,0255 | −0,1260 | −0,7829 | 0,0535 |
| 12. Con genéricos: mayor confusión | −0,0729 | 0,7532 | −0,0193 | 0,0034 |
| 13. Con genéricos: mayor incumplimiento | 0,2457 | 0,6004 | 0,1285 | −0,1820 |
| 14. Con genéricos: consultan más al médico | −0,0339 | 0,6257 | 0,2845 | −0,0277 |
| 15. En las farmacias: cambio de medicación | 0,1785 | −0,1650 | 0,1444 | 0,5326 |
| Matriz de transformación | 1 | 2 | 3 | 4 |
| Componente 1 | 0,6355 | −0,6584 | −0,3978 | 0,0666 |
| Componente 2 | 0,7313 | 0,4787 | 0,4176 | 0,2483 |
| Componente 3 | 0,1919 | −0,1094 | 0,3342 | −0,9162 |
| Componente 4 | 0,1566 | 0,5705 | −0,7454 | −0,3072 |
Método de extracción: análisis de componentes principales. Método de rotación: normalización varimax. Prueba de Kaiser-Meyer-Olkin: 62,3% (p <0,001)
Análisis de componentes principales aplicado a las entrevistas de los pacientes
| Encuesta realizada a los pacientes | ||||
| Componente | ||||
| Matriz de componentes rotados | 1 | 2 | 3 | 4 |
| 01. Sustitución: información adecuada | 0,3865 | 0,2993 | −0,0560 | −0,2145 |
| 02. Confían en ellos | 0,7476 | 0,1232 | 0,2783 | 0,0498 |
| 03. Sustitución: la aceptan | 0,5341 | 0,2521 | 0,1564 | 0,2555 |
| 04. Elección de medicamento | −0,6995 | −0,1644 | −0,3419 | −0,1632 |
| 05. Tienen la misma calidad | 0,8381 | 0,1365 | 0,1226 | 0,0089 |
| 06. Más efectos secundarios | −0,5114 | 0,4090 | 0,2236 | 0,2886 |
| 07. Tardan más en conseguir el efecto | 0,5325 | −0,1144 | −0,1046 | −0,0799 |
| 08. Con genéricos: se encuentran igual | −0,3440 | 0,5601 | 0,3168 | −0,3544 |
| 09. Son de menor precio | −0,0069 | 0,1798 | −0,5318 | 0,7066 |
| 10. Con genéricos: mayor confusión | −0,5336 | −0,3134 | 0,4637 | 0,0647 |
| 11. Con genéricos: incumplimiento | 0,0809 | −0,5877 | 0,5193 | 0,3529 |
| 12. Con genéricos: tareas diarias | −0,4693 | 0,4848 | 0,2792 | 0,2838 |
| Matriz de transformación | 1 | 2 | 3 | 4 |
| Componente 1 | 0,8269 | −0,5398 | −0,1497 | 0,0499 |
| Componente 2 | 0,3141 | 0,6706 | −0,6712 | 0,0354 |
| Componente 3 | 0,4080 | 0,4127 | 0,5727 | −0,5790 |
| Componente 4 | 0,2261 | 0,2978 | 0,4463 | 0,8130 |
Método de extracción: análisis de componentes principales. Método de rotación: normalización varimax. Prueba de Kaiser-Meyer-Olkin: 75,1% (p <0,001)
Este estudio pretende dar una visión general sobre una cuestión relevante en la práctica clínica, como es la prescripción de EFG11. En el grupo control se observa un descenso no significativo tanto del grado de cumplimiento terapéutico como de los pacientes cumplidores. A medida que pasa el tiempo, este descenso es ligeramente menor que en el grupo de estudio. En este aspecto, parte del descenso en el cumplimiento que se observa en el grupo de estudio podría deberse a la generación de desconfianza en los pacientes, ya que el médico les cambia su medicación (aspecto de difícil comprobación). En función de los resultados, el cumplimiento desciende con el tiempo (en los dos grupos: estudio y control) con independencia de que se cambie o no a una EFG. Sin embargo, cabe destacar que sin una adecuada estandarización de la metodología en cuanto a las características de los pacientes, así como en el número y la medida de las variables, los resultados deben interpretarse con prudencia y nos obligan a ser cautelosos en su generalización34.
Además de las conocidas razones de incumplimiento o adhesión al tratamiento farmacológico, que pueden ser intencionadas (factores sociodemográficos, efectos secundarios, precio de los medicamentos, falta de comprensión del tratamiento o del estado de salud; o del propio paciente: mala relación de proveedor) o no intencionadas (olvido de cómo tomar la medicación correctamente)22,27,35, los resultados del estudio muestran que la sustitución por una EFG podría considerarse un factor más. Estas observaciones, además de las constatadas por los profesionales y los pacientes, son consistentes con otros estudios publicados17 y merecen ser consideradas25,26,37. Cabe destacar que uno de cada cuatro pacientes y profesionales opina que se abandona/incumple más el tratamiento con una EFG; en este aspecto, es posible que el propio diseño del estudio, en cuanto al largo periodo de seguimiento de los pacientes, sea un factor de incumplimiento27,35,36. Esta circunstancia es concordante con diversos estudios publicados que muestran que un 24 a 51% de los pacientes hipertensos incumplen el tratamiento en los primeros 2 años22,35,36. No obstante, el ser pacientes incluidos en programas específicos de seguimiento, junto con los datos de las encuestas realizadas, refuerzan los resultados observados. En cuanto a la asociación entre cumplimiento y mejora de los objetivos terapéuticos de control, éste es un aspecto conocido y replicado en numerosos países31,36.
La inclusión de un grupo control concurrente demostró un alto grado de comparabilidad con el grupo de estudio. En este grupo se observó en general una menor proporción de algunas comorbilidades (cardiopatía isquémica) y una menor edad media de los pacientes; aspectos que pueden estar relacionados (tabla 1). Cabe destacar que en los sujetos tratados con amlodipino (N=181) y simvastatina (N=192), comparando los dos periodos (inicial y final), no se evidenciaron diferencias significativas en el grado de cumplimiento terapéutico ni en los pacientes cumplidores. A pesar de que esta falta de significación puede deberse, en parte, a un menor tamaño muestral en los dos subgrupos de estudio (baja potencia estadística), proporcionalmente parece haber un menor grado de adherencia al tratamiento cuando a los pacientes se les sustituye una medicación de marca por una EFG. Otro aspecto a destacar (limitación en el diseño) es la dificultad de obtener un grupo control concurrente comparable al grupo de estudio en la situación de práctica clínica habitual; obtener un número de sujetos y realizar un seguimiento similares es complicado cuando estas sustituciones se realizan mayoritariamente en los centros de AP.
Los pacientes y los profesionales sanitarios otorgan una puntuación baja a la información recibida al sustituir un medicamento de marca por una EFG. A pesar de que esto es similar a lo hallado en otros estudios12-19,22,23,37, deberíamos dedicar aún más esfuerzos a la educación para la salud, pero también convendría disminuir la presión asistencial de los profesionales. Las intervenciones tendrían que incluir estrategias encaminadas a modificar hábitos de comportamiento, es decir, insistir en la importancia de la educación por parte de todos los actores sanitarios11,14,19,22. También sería conveniente que las oficinas de farmacia colaborasen más activamente en la política de sustitución de genéricos, tanto en aspectos educativos de la población como en la dispensación regular de una EFG (misma marca comercial), a pesar de la normativa vigente2,8,12. Por otro lado, resulta preocupante que la eficacia y la seguridad de las EFG sean cuestionadas por los profesionales tras más de una década de utilización. Este hecho está relacionado con que algunos médicos consideran que las EFG no tienen garantizada su bioequivalencia10,11,24, y otro motivo (mayoritariamente en los especialistas) podría ser el hecho de no confiar en la utilización de genéricos en fármacos con un estrecho margen terapéutico23,37. Además, en algunos estudios poblacionales realizados en Estados Unidos se observa que los pacientes consideran que la utilización de genéricos tiene más riesgo que la de los mismos productos de marca38. En este sentido, la legislación española garantiza que sólo se puedan comercializar como genéricos aquellos fármacos con un amplio margen terapéutico6,8,9, aunque parece que debería haber una mayor sintonía entre las exigencias de la administración y la información percibida por nuestros profesionales basada en estudios contrastados.
Nuestros resultados evidencian las diferencias de opinión entre médicos de AP y de atención especializada respecto al uso de las EFG. A pesar de que en nuestra organización se fomenta el continuum asistencial con la instauración de guías de práctica clínica comunes, parece que son necesarias más políticas para aunar esfuerzos y no desorientar al paciente14. Otro aspecto relacionado es la opinión desfavorable de los médicos y los pacientes respecto a la sustitución por una EFG en la oficina de farmacia. Es conocido que el farmacéutico tiene la posibilidad de sustituir el fármaco prescrito por: a) causa legítima (no disponer del medicamento prescrito), b) prescripción de EFG, y c) delegación. Esta situación es factible en función de criterios legales, pero pone en cuestión la coherencia clínica y los principios de confianza que deben regir la relación entre profesional y paciente3,7,8,12. Algunos autores contribuyen a la reflexión, puesto que opinan que hay argumentos para mantener cierta cautela con la prescripción de EFG, por varios motivos: a) no se dispone de evidencias científicas contrastadas de que a largo plazo contribuyan a contener el coste sanitario; b) la legislación debería ser más exigente con la calidad; c) las grandes compañías farmacéuticas alegan que sólo los beneficios de las especialidades no genéricas producen inversiones para la investigación de nuevos productos; y d) los cambios constantes de marca y presentación en los envases puede ocasionar problemas con la seguridad del medicamento, especialmente a los pacientes ancianos39–41. Un resultado que llama la atención, más en los profesionales pero también en los pacientes, es la percepción de que las EFG tienen un precio inferior a los fármacos de marca, cuando las evidencias son que con el tiempo éstos tienden a alcanzar el precio de referencia y, por tanto, similar al de los EFG. Creemos que esto puede ser fruto de las campañas publicitarias a favor del uso de las EFG, que han enfatizado este punto más que otros aspectos diferenciadores.
Las posibles limitaciones del estudio se encuentran en la medida del cumplimiento, el posible sesgo de clasificación de los pacientes en el control terapéutico, la selección de los medicamentos seleccionados (sólo amlodipino y simvastatina) y el hecho de obtener información de profesionales y pacientes mediante un cuestionario cerrado ad hoc, cuyos resultados no fueron contrastados como para asegurar la validez de concepto y constructo. No obstante, la principal limitación del estudio debe buscarse en su validez externa, puesto que el modelo organizativo, el funcionamiento interno de los equipos y la variabilidad de los propios profesionales pueden repercutir en los resultados. Aun teniendo en cuenta estas limitaciones, los resultados presentados son una buena aproximación a la relación entre incumplimiento terapéutico y sustitución de medicamentos de marca por genéricos. Futuras investigaciones requieren disponer de estudios de coste-efectividad del uso continuado de EFG, así como replicar la investigación en otras organizaciones sanitarias. El éxito del uso de las EFG dependerá de la adhesión de los profesionales sanitarios.
En conclusión, aunque la utilización de EFG es una importante medida de contención del gasto farmacéutico, en los pacientes en que se sustituyó el amlodipino o la simvastatina de marca por una EFG se observa que el cumplimiento desciende con el tiempo, independientemente de que se cambie o no a una EFG. Las encuestas realizadas a los profesionales y los pacientes demuestran una falta de información.
Contribuciones de autoríaA. Sicras y R. Navarro elaboraron el protocolo de estudio y estructuraron la búsqueda bibliográfica. A. Sicras obtuvo los datos. A. Sicras y R. Navarro realizaron el análisis y la interpretación de los resultados iniciales. Ambos aportaron ideas, interpretaron los hallazgos y revisaron los borradores del manuscrito hasta aprobar la versión final del artículo. A. Sicras es el responsable principal del estudio.
FinanciaciónEl trabajo fue financiado por Laboratorios Pfizer, S.A., sin implicación en los resultados del estudio, su diseño ni su interpretación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses. La financiación de Laboratorios Pfizer, S.A., no influyó en los resultados finales del estudio.
A los diferentes profesionales sanitarios de la organización, ya que sin su constante introducción de datos día a día no hubiera sido posible la realización de este estudio.