La salud de los colectivos depende en gran parte de factores del entorno. Cabe plantearse cuál ha de ser el papel de los profesionales sanitarios, en especial de la salud pública y la atención primaria, en la formulación de objetivos y en el desarrollo de acciones para la mejora de la salud de la población. Se plantea un recorrido desde el conocimiento de las potencialidades y las necesidades de salud hasta las actividades que suponen una verdadera y positiva transformación, es decir, desde la información hasta la acción. Este recorrido transcurre a modo de conversacciones que sobre la salud cabe llevar a cabo. Se analiza la situación actual, sus debilidades y fortalezas, y se elaboran propuestas para todo el proceso: información, encuentro y acción. La información exige trascender los datos que las diferentes fuentes proporcionan, generando conocimiento a quienes pertenecen a la comunidad o están muy cerca de ella. Esta mirada debe contemplar, además de los déficits, los activos en salud, conocimiento útil para todos los que pueden influir en los determinantes de la salud, incluidos los sanitarios. Finalmente, al considerar las acciones para mejorar la salud, se insiste en los beneficios de la promoción de la salud en el sentido más genuino del término, mediante una reflexión en términos de efectividad y de eficiencia. El fracaso de una intervención que no consigue mejorar la salud, ¿se debe a su inutilidad o a que se desarrolla de manera inadecuada?
The health of the population largely depends on environmental factors, raising the issue of what the role of health professionals, particularly those in public health and primary care, should be in the planning of objectives and actions for improvement. The present article proposes a trajectory, starting with knowledge of the community's strong points in health and its needs, and ending with taking action. This trajectory requires discussion on how information can be transformed into action. We analyze the current situation and its strengths and weaknesses, and make proposals for the entire process: from information to action. Information is more than just the available data gathered from different sources; it is also knowledge of those who belong to the community or are very close to it. This perspective should include both health deficits and health assets. This information should be used not only by health professionals, but by all those in a position to influence the determinants of health. Finally, when considering the actions required to improve the health of a community, we emphasize the benefits of health promotion, in the genuine sense of the term, by reflecting on effectiveness and efficiency. The question of whether the failure of an intervention to improve health is due to the futility of the action, or to be action being undertaken in an inefficient way, is discussed.
- •
La perspectiva clínica es insuficiente para contextualizar, ordenar, priorizar y desarrollar intervenciones sanitarias que satisfagan las necesidades de «salud» de las personas relativas a la dimensión social de los seres humanos y, por supuesto, de las poblaciones.
- •
Una insuficiencia todavía mayor cuando se trata de desarrollar intervenciones no sanitarias, relativas a la dimensión social para proteger y promover la salud de las personas, lo que implica la necesidad de una salud pública no sanitaria o de incluir la salud en todas las políticas.
- •
Una alternativa sería desandar el camino y que el sistema sanitario se limitara a la atención de enfermos siguiendo a Iona Heath. Es una propuesta justificada porque la ampliación de los ámbitos de intervención sanitarios ha implicado medicalización, usurpación, expropiación o alienación a un coste económico, sanitario y político no desdeñable.
- •
Como este planteamiento es de dudosa factibilidad, dados los cambios sociales y sanitarios que se han producido, hay que valorar la posible reorientación de los servicios sanitarios que proponía la carta de Ottawa hace 25 años.
- •
Una reorientación que reequilibre los componentes y las acciones del sistema sanitario y establezca un pacto de la sanidad con la sociedad. Desde la salud pública (como orientación, más que como servicios), a lo mejor es posible esta reorientación. La crisis puede ser una oportunidad para ello.
If the major determinants of health are social, so must be the remedies.
Michael Marmot
El reconocimiento de los determinantes ambientales y culturales de la salud lo encontramos literalmente en Hipócrates, pero debemos a Rene Dubos (1959) la visión crítica que impide atribuir las espectaculares mejoras en la esperanza de vida a la medicina, al menos hasta antes de mediados del siglo xx. «El espejismo de la salud» fue inspirador del posterior «El papel de la medicina: sueño, espejismo o Némesis» de Thomas McKeown (1976). Aunque la perspectiva de McKeown ha sido criticada1, sigue influyendo en los postulados actuales de la Organización Mundial de la Salud que destacan la importancia de los determinantes sociales en la salud de las poblaciones2,3.
A pesar de otros intentos posteriores, la visión que más ha calado en el sistema sanitario es la de Marc Lalonde, inspirada en la aproximación voluntariamente reduccionista de Laframboise. Visión explicativa, pero que condujo a una medicalización de los estilos de vida por parte del sistema sanitario, con el consiguiente encarecimiento y, por desgracia, con muy poca repercusión en las conductas saludables, en su caso incluso a costa de incrementar las desigualdades. El modelo apenas aborda una reflexión profunda sobre la importancia de los determinantes sociales en la salud, las condiciones de vida, y se queda en la superficie, en el abordaje de los estilos de vida.
Todo ello ha llevado a algunos a plantearse si no sería mejor que el sistema sanitario se limitara a atender la enfermedad4, sobre todo por las distorsiones que comporta el desarrollo de la prevención clínica5. Una reflexión muy sugerente, aunque difícil de aplicar dada la confluencia de los valores que motivan a los agentes sociales directamente implicados: una expectativa exagerada en la capacidad de la medicina para solucionar todo tipo de problemas, incluso los que no tienen su origen en la patología ni aquellos que pueden beneficiarse de las intervenciones sanitarias, sino que requieren medidas familiares, laborales, económicas o sociales; la impaciencia en obtener resultados; la intolerancia hacia la incertidumbre; la ocultación y la negación de la muerte, o la ignorancia de los efectos adversos de las intervenciones médicas; en definitiva, la falta de respeto o la trivialización6. De ahí que, considerando la dificultad y como una aportación más posibilista, podamos contemplar tres escenarios simultáneos y compatibles:
- 1.
Mirando desde la consulta de atención primaria: trabajar con una orientación comunitaria del encuentro clínico (lo que se conoce como atención contextualizada o atención individual con orientación comunitaria)7 y facilitar la utilización cotidiana de herramientas para el abordaje familiar y comunitario.
- 2.
Reorientando el sistema sanitario como han reclamado la carta de Ottawa de 1986 o los recientes Informes SESPAS8 y del Institute of Medicine en 20109, lo cual podría materializarse en una alianza entre los servicios de atención primaria del sistema sanitario y los de salud pública tanto sanitarios como extrasanitarios10,11, y con una activa participación de la comunidad en el desarrollo de actuaciones de promoción de la salud y de la salud comunitaria.
- 3.
Desarrollando la estrategia de salud en todas las políticas, propuesta en diversos documentos de los anteriores Informes SESPAS8, a partir de iniciativas no sanitarias que promueven la salud al actuar sobre los determinantes de la salud, y de las propuestas del informe «Avanzando hacia la equidad. Propuesta de políticas en intervenciones para reducir las desigualdades sociales en España»12. En este punto es determinante el compromiso explícito de las administraciones estatales y locales en el abordaje de los determinantes de la salud en términos de desarrollo del estado del bienestar mediante políticas de empleo, gasto público en educación, sanidad y procesos de democracia participativa13.
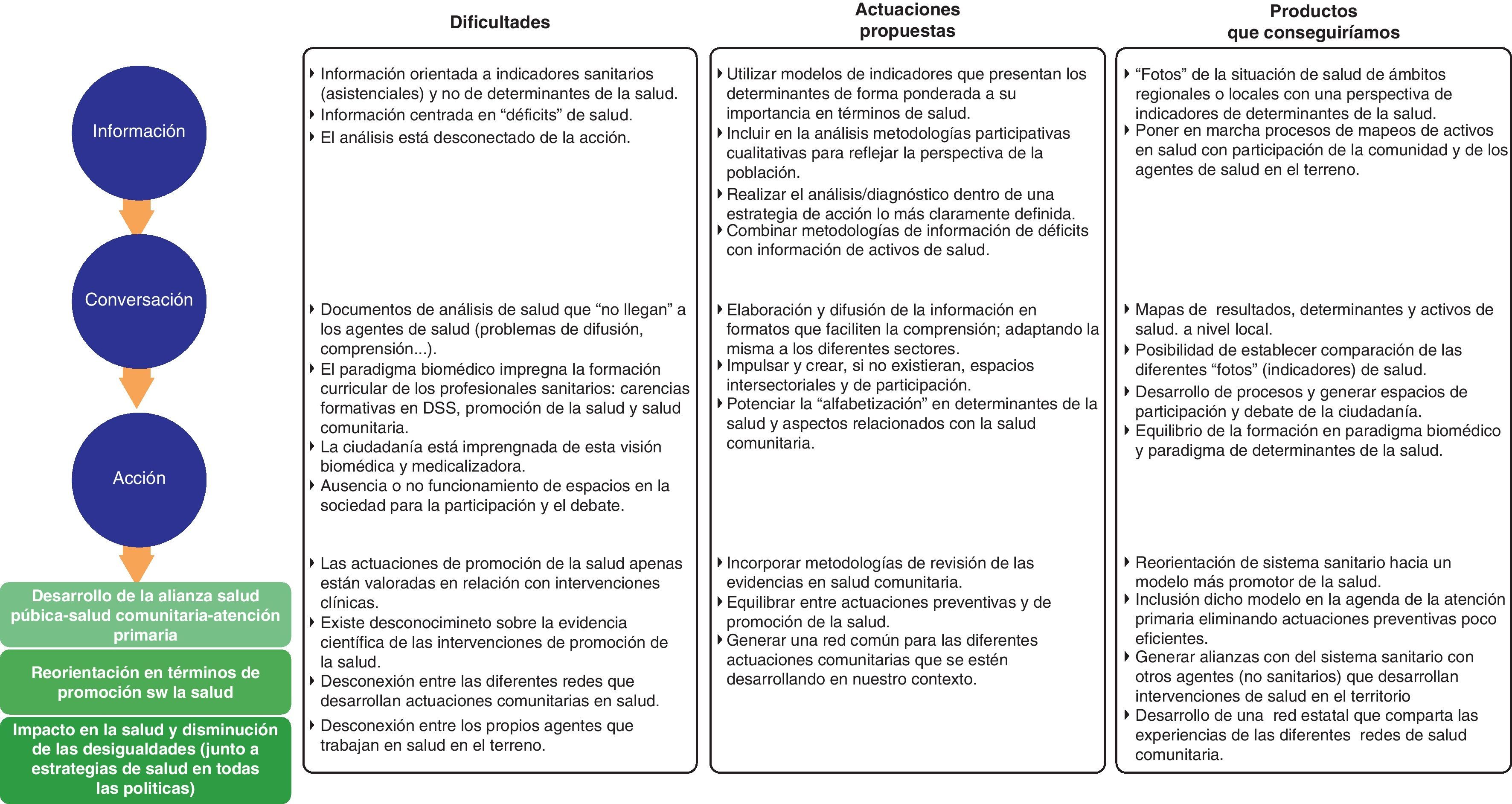
En este texto nos centramos en la segunda opción, con la ayuda del modelo trabajado por el Observatorio de Salud en Asturias con los County Health Rankings y la Universidad de Wisconsin14,15. Para describir este modelo seguiremos tres pasos: la información, la conversación sobre dicha información y las acciones necesarias. En cada uno de ellos analizaremos las dificultades y señalaremos las propuestas, las actuaciones y los productos a través de diferentes experiencias desarrolladas en nuestro contexto. Todo el proceso aparece resumido en la figura 1.
InformarSistema, poeta, sistema
empieza contando piedras
luego aprenderás a contar las estrellas
León Felipe
La mayoría de los agentes de salud que trabajan en la comunidad desconocen la «foto» de la situación de salud de su población. El profesional sanitario de atención primaria puede tener muchas «fotos» sobre su mesa de trabajo, pero son imágenes en las que acostumbra a aparecer un solo determinante: la calidad del sistema de salud, con instantáneas de múltiples y bizarros indicadores asociados a la calidad asistencial o al contrato programa, pero con ausencia de información sobre otros determinantes de la salud.
Por otra parte, en los casos en que hay información sobre determinantes (conductas, indicadores sociales, económicos o medioambientales) suelen ser imágenes de los «déficits» (una aproximación clásica de la epidemiología).
Un elemento nuclear de esta parte y de todo el proceso (información-conversacción) es que hay una «hermosa» tradición en nuestro medio de hacer profundos análisis de situación de salud (también de desarrollar líneas de investigación o formación) que no van ligados a la acción: la experiencia intensa de diagnósticos comunitarios en la primera época del desarrollo de nuestra atención primaria es un buen ejemplo.
Propuestas para mejorar la información- •
Retratar la salud poblacional desde una perspectiva de determinantes y resultados de salud. Hay interesantes revisiones sobre qué indicadores utilizar16–18. En nuestro entorno existen algunas experiencias sobre sistemas de información con indicadores a disposición de atención primaria y de los agentes comunitarios para conocer la situación de salud de sus poblaciones13,19.
- •
Para conocer adecuadamente los problemas y dinámicas de salud de una comunidad, los datos deben completarse con información cualitativa y con una participación directa y activa de la comunidad a través de metodologías que proporcionen diagnósticos más ampliados20,21.
- •
Mejorar la coordinación entre los organismos que producen estadísticas, facilitando la obtención y el uso de información de diferentes fuentes y evitando la duplicidad o la clonación de informes.
- •
Añadir a la perspectiva tradicional del diagnóstico epidemiológico de los «déficits» la visualización de las riquezas (o activos en salud) de esa comunidad mediante el enfoque que produce el modelo de la salutogénesis22. En este sentido, es importante la incorporación de metodologías de mapeos comunitarios basados en activos con la implicación de la ciudadanía14,23.
Cada vez que no estemos de acuerdo
empecemos mejor
por la buena noticia:
hoy, aquí
dos personas, se han hecho a la vez
la misma pregunta
Laura Casielles
Un elemento determinante para la acción es la brecha existente en los procesos de transferencia de conocimiento. Asistimos a un debate sobre la importancia en la transmisión de la información y cómo conseguir que ésta genere «movimientos»24.
Demasiados informes de salud envejecen en las estanterías. A menudo porque son poco comprensibles. Generalmente son de carácter técnico y tienen poco en cuenta las particularidades de los responsables de la planificación (gestión, niveles políticos) o de la acción (personas de la comunidad, profesionales o no).
Claro que la responsabilidad no es sólo del emisor, ya que los receptores de la información pueden carecer de criterios adecuados para interpretarlos. En la mente de muchos profesionales sanitarios, y de buena parte de la población, mejorar la salud implica ampliar los servicios sanitarios, incrementar las pruebas diagnósticas o incorporar nuevas tecnologías. Y esto no es forzosamente cierto. Ignorancia o distorsión que refleja la hegemonía del paradigma biomédico; el incremento de la medicalización y la ausencia de contenidos relacionados con la salud comunitaria y los determinantes sociales en la salud. Los conceptos de promoción de la salud o de participación comunitaria en salud acostumbran a ser elusivos para muchos de los agentes sanitarios, incluidos los directivos.
Otro elemento determinante es la falta (y hasta la desaparición en algunos casos) de espacios donde poder conversar, debatir y reflexionar entre los diferentes agentes, aspecto éste muy relacionado con elementos de la democracia participativa.
Propuestas para mejorar las conversaciones- •
Generar estrategias de comunicación de la situación de salud a todos los agentes, desde el nivel macro (consejos de gobierno, consejos de dirección, juntas municipales, etc.) al micro (tejido asociativo, centros de salud, escuelas, etc.), pasando por el meso (gerencias del sistema sanitario, órganos de participación locales, consejos de salud de área o municipales, etc.), e incorporar agentes de sectores no sanitarios con un papel clave en el desarrollo de estrategias de salud en todas las políticas.
- •
Adaptar la información a cada contexto y a cada uno de los sectores, incidiendo en sus áreas de interés, pero sin perder la perspectiva de los determinantes de la salud.
- •
Difundir la información en formatos que faciliten su comprensión y el debate: utilizar rankings, mapas; emplear canales accesibles adaptados a la población destinataria. El formato de ranking o clasificaciones, aunque genera ciertas resistencias en nuestro medio, apunta a ser un buen generador de debate, entendido éste como una oportunidad de mejora y no como un freno14,25.
- •
Impulsar y crear espacios intersectoriales y de participación en el ámbito local, si no existieran26–29. La experiencia en Cataluña del «Programa Salud en los Barrios»18 muestra que es posible constituir, en barrios especialmente vulnerables, grupos de recursos comunitarios que agrupen servicios de atención primaria, salud pública, servicios sociales, municipales, planes de desarrollo comunitario si los hay y entidades locales propias del barrio. Este grupo, a partir del diagnóstico participativo de salud, decide con qué herramientas modificar la situación desde la acción comunitaria.
- •
Sumar el impulso de las nuevas tecnologías como herramientas para generar espacios de difusión, pero también de debate y participación.
- •
Incidir muy especialmente en procesos formativos de todos los sectores implicados, profundizando en la «alfabetización en salud comunitaria y en determinantes de la salud»30. Es clave aumentar la formación de pregrado y posgrado de los profesionales, así como potenciar la investigación en salud realizada de forma activa por profesionales de atención primaria.
A la calle, que ya es hora de pasearnos a cuerpo
Gabriel Celaya
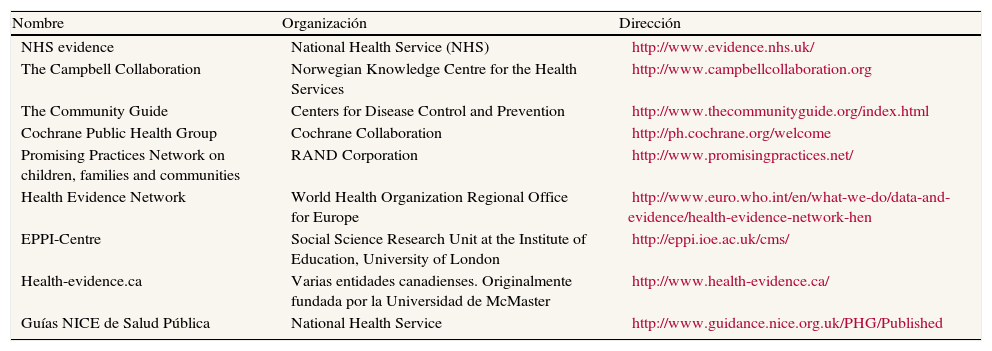
El desarrollo de acciones comunitarias en salud, en un espacio donde prima y se incentiva lo biomédico, no es fácil. Es necesario poner en valor y contrastar la eficiencia, la efectividad o el impacto en la salud de las actividades comunitarias en salud. En este sentido se han desarrollado notables avances en cuanto a las metodologías y las revisiones de las evidencias de las intervenciones complejas en salud pública y en promoción de la salud (tabla 1).
Algunas de las principales direcciones web para la búsqueda de evidencias sobre intervenciones de promoción de la salud, salud comunitaria y salud pública
| Nombre | Organización | Dirección |
| NHS evidence | National Health Service (NHS) | http://www.evidence.nhs.uk/ |
| The Campbell Collaboration | Norwegian Knowledge Centre for the Health Services | http://www.campbellcollaboration.org |
| The Community Guide | Centers for Disease Control and Prevention | http://www.thecommunityguide.org/index.html |
| Cochrane Public Health Group | Cochrane Collaboration | http://ph.cochrane.org/welcome |
| Promising Practices Network on children, families and communities | RAND Corporation | http://www.promisingpractices.net/ |
| Health Evidence Network | World Health Organization Regional Office for Europe | http://www.euro.who.int/en/what-we-do/data-and-evidence/health-evidence-network-hen |
| EPPI-Centre | Social Science Research Unit at the Institute of Education, University of London | http://eppi.ioe.ac.uk/cms/ |
| Health-evidence.ca | Varias entidades canadienses. Originalmente fundada por la Universidad de McMaster | http://www.health-evidence.ca/ |
| Guías NICE de Salud Pública | National Health Service | http://www.guidance.nice.org.uk/PHG/Published |
Existe confusión entre lo que es la prevención de enfermedades y la promoción de la salud. Es necesario replantear múltiples intervenciones preventivas que han saturado la práctica cotidiana de las consultas de atención primaria y del sistema sanitario en general, sin haber sido objeto de una rigurosa evaluación de su eficiencia, equidad y oportunidad31. Por ejemplo, el casi exclusivo desarrollo de la prevención clínica sobre los factores de riesgo cardiovasculares (un abordaje más individual, distal, muchas veces muy medicalizador), obviando otras intervenciones sobre las condiciones de vida, desarrollo comunitario, urbanismo, políticas sociales y económicas (que son un abordaje más poblacional, proximal, menos medicalizador)32.
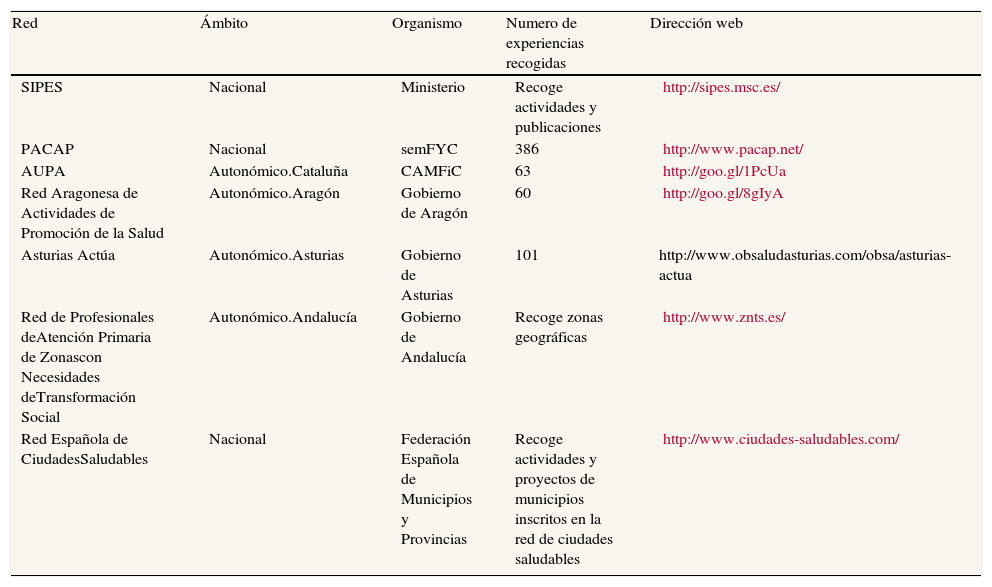
En el terreno de la atención primaria, el movimiento liderado por los grupos de medicina, trabajo social y enfermería comunitaria ocupa un lugar destacado. El grupo de Atención Primaria Orientado a la Comunidad (APOC), de la Sociedad Catalana de Medicina Familiar y Comunitaria, y el Programa de Actividades Comunitarias en Atención Primaria (PACAP; www.pacap.net), de la Sociedad Española de Medicina Familiar y Comunitaria, son un buen ejemplo de ello. Todas estas iniciativas, y otras incluidas en la tabla 2, deberían conectarse y trabajar coordinadamente.
Redes de actividades comunitarias y de promoción de la salud en España
| Red | Ámbito | Organismo | Numero de experiencias recogidas | Dirección web |
| SIPES | Nacional | Ministerio | Recoge actividades y publicaciones | http://sipes.msc.es/ |
| PACAP | Nacional | semFYC | 386 | http://www.pacap.net/ |
| AUPA | Autonómico.Cataluña | CAMFiC | 63 | http://goo.gl/1PcUa |
| Red Aragonesa de Actividades de Promoción de la Salud | Autonómico.Aragón | Gobierno de Aragón | 60 | http://goo.gl/8gIyA |
| Asturias Actúa | Autonómico.Asturias | Gobierno de Asturias | 101 | http://www.obsaludasturias.com/obsa/asturias-actua |
| Red de Profesionales deAtención Primaria de Zonascon Necesidades deTransformación Social | Autonómico.Andalucía | Gobierno de Andalucía | Recoge zonas geográficas | http://www.znts.es/ |
| Red Española de CiudadesSaludables | Nacional | Federación Española de Municipios y Provincias | Recoge actividades y proyectos de municipios inscritos en la red de ciudades saludables | http://www.ciudades-saludables.com/ |
En el ámbito local, el desarrollo de actuaciones de salud comunitaria exige la participación de todos los sectores. El papel de los profesionales sanitarios puede quedar en segunda línea, apoyando actuaciones que impulsen otros agentes de la comunidad, pero su contribución más apropiada puede ser generar o traducir la información sobre por qué es importante una determinada intervención en términos de mejora de salud, detectando las personas que puedan beneficiarse, contribuyendo al diseño y a la evaluación de las actividades comunitarias, y procurando no incrementar las desigualdades en salud de la comunidad sino disminuirlas. En este sentido, y además de las ya señaladas en la tabla 2, están en marcha experiencias que desarrollan actuaciones comunitarias en salud, conjuntamente entre los servicios asistenciales, de salud pública y los agentes de salud comunitaria (tabla 3).
Algunos proyectos de salud comunitaria de relevancia en nuestro contexto
| Proyecto | Información sobre el proyecto |
| A pie de barrio | http://www.apiedebarrio.es/ |
| Área de Salud de Puertollano | http://www.gapllano.es/pciudadana/index.html |
| Proceso Comunitario Margen Derecho del Guadiana | http://procesocomunitario-mdg.blogspot.com/ |
| Proceso Comunitario de Las Remudas-Pardilla | http://procesoelpatio.blogspot.com/ |
| Proceso de desarrollo comunitario Tetuán | http://www.tetuanparticipa.org/ |
| Projecte Riu | http://goo.gl/eKoi7 |
| Proyecto Fresneda | http://www.proyectofresneda.org/ |
| Plan Comunitario de Roquetes | http://www.noubarris.net/pcroquetes/ |
| Salud en los barrios | De modo autonómico: http://www.gencat.cat/salut/depsalut/html/ca/dir3484/index.html |
| En Barcelona: http://www.aspb.es/quefem/salut-als-barris.htm |
- •
Desarrollar metodologías ágiles para la evaluación o la revisión de la evidencia científica de las actuaciones comunitarias en salud incluidas en las diferentes redes14. Revisiones que sirvan para equilibrar adecuadamente el peso de los distintos componentes (promoción, protección y restauración de la salud) y ámbitos (personas, comunidades) de los servicios sanitarios.
- •
Reconocer que la participación activa de los profesionales en los procesos de salud comunitaria sea adecuada a las necesidades y, en cualquier caso, forme parte como actividad regular de sus agendas de trabajo, que sea reconocida, y que no se trate de acciones erráticas y voluntaristas.
- •
Generar espacios comunes para las diferentes redes que están funcionando en nuestro país, construyendo una metodología común para la presentación y la difusión de las actuaciones, mediante bases de datos on-line, que permiten compartir experiencias y conocimiento, y crean un cuerpo colectivo en el ámbito de la salud comunitaria con la participación de diferentes asociaciones, organismos, sociedades profesionales, instituciones y la propia administración.
Es preciso un cambio en la orientación del sistema, desde el paradigma biomédico al de los determinantes sociales de la salud. El sistema sanitario ha de asumir que su influencia sobre la dimensión colectiva de la salud, siendo relevante, es parcial12,15 y menor que la de otros sectores que afectan directamente los aspectos sociales, económicos y de condiciones de vida, como los agentes de urbanismo, educación, cultura, servicios sociales, etc. Por ello es conveniente desarrollar la estrategia de salud en todas las políticas8.
La contribución del sistema sanitario a la efectiva promoción de la salud requiere una alianza entre la atención primaria, la salud pública y la ciudadanía, que denominamos «salud comunitaria».
Introducir y desarrollar nuevas actuaciones supondrá dejar de hacer cosas porque los recursos son finitos. Priorizar comporta limitar o suprimir algunas intervenciones, para sustituirlas por otras más pertinentes y apropiadas, más eficientes y equitativas, ya sea la prevención de la yatrogenia o la contribución a un entorno social más apropiado para la promoción de la salud. La viabilidad del Sistema Nacional de Salud puede beneficiarse de una mejora de la eficiencia y de la reducción del gasto innecesario30,33.
Las experiencias, señaladas en el texto, que actualmente se desarrollan en España y que toman como referencia distintos antecedentes, merecen una cuidadosa atención tanto desde el punto de vista de sus potenciales consecuencias sobre la salud como de los efectos sobre la calidad del trabajo desempeñado por los profesionales de atención primaria y salud pública en un marco global de transparencia, democracia deliberativa, participación de profesionales y ciudadanía, y buena gobernanza.
Contribuciones de autoríaR. Cofiño participa en el desarrollo del Observatorio de Salud en Asturias, proyecto desarrollado conjuntamente con la School of Public Health de la Universidad de Wisconsin. Todos los autores han participado en el diseño del artículo y en su redacción.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
A Javier Nieto, Patrick Remington, Amelia González, Mario Margolles y Federico F. Noval, por ser puntos de referencia en el desarrollo del modelo lógico sobre el que se centra este documento.