El principal objetivo del estudio es determinar los factores relacionados con la fragilidad y el desequilibrio de la estabilidad psicosocial en los mayores que residen en la comunidad.
MétodosEstudio prospectivo multicéntrico sobre una muestra representativa de las personas mayores de 75 años que residen en la comunidad en la provincia de Huesca. Seguimiento a 5 años con evaluaciones periódicas semestrales. Entrevista individual estandarizada realizada por médicos de atención primaria entrenados para evaluar depresión, ansiedad, deterioro cognoscitivo, síntomas psicóticos, sarcopenia, red de apoyo social, dependencia para las actividades básicas e instrumentales de la vida diaria, gravedad física, riesgo de dependencia y calidad de vida. Evaluación a los 2 y 5 años después para cuantificar acontecimientos adversos: institucionalización, dependencia funcional o mortalidad. Se valorarán posibles factores de riesgo: sexo, edad, situación social, situación funcional, situación psíquica y gravedad física. Se diseñarán modelos predictivos y de cuantificación del riesgo individual para definir finalmente las personas mayores con alta fragilidad psicosocial y riesgo de desestabilización.
ConclusionesConociendo los posibles factores de riesgo, sería posible definir al anciano con gran riesgo o mayor fragilidad psicosocial, y aplicarlo a actividades preventivas dirigidas a reducir la fragilidad y los acontecimientos adversos asociados (institucionalización, mortalidad, etc.).
The main objective of this study is to define the factors associated with frailty and psychosocial imbalance in elderly people who live in the community.
MethodsMulticentre prospective study with a representative sample of subjects older than 75 years who live in the community in the province of Huesca (Spain). 5-year follow-up with biannual assessment. Standardised individual assessment carried out by GPs trained to assess depression, anxiety, cognitive impairment, psychotic symptoms, sarcopenia, social network, dependence for basic and instrumental activities of daily living, physical severity, risk of dependence and quality of life. Further assessment two and five years later to quantify adverse events: institutionalisation, functional impairment or mortality. Possible risk factors will be assessed: gender, age, social status, functional status, mental status and physical severity. Predictive and individual risk models will be designed in order to identify elderly people with high psychosocial frailty and destabilisation risk.
ConclusionsAn understanding of the possible risk factors would facilitate the identification of elderly subjects at greater risk of psychosocial frailty, thereby enabling preventive activities to be implemented aimed at reducing frailty and associated adverse events (institutionalisation, mortality, etc.).
Uno de los mayores problemas de la población envejecida es la condición clínica de fragilidad, considerada como una consecuencia del deterioro debido a la edad y que puede llevar a la vulnerabilidad de sufrir cambios de salud repentinos por eventos estresantes menores. Se estima que un cuarto de las personas mayores de 85 años son frágiles y presentan un mayor riesgo de caídas, discapacidad, necesidad de cuidados y muerte. En este sentido, ya en los años 1980, la idea de redefinir perfiles de salud y estado de fragilidad se convirtió en un objetivo común en la medicina geriátrica1,2.
La fragilidad puede considerarse un estado dinámico que afecta a los individuos que experimentan pérdidas en uno o más dominios del funcionamiento humano (físico, psicológico o social). Estas pérdidas pueden deberse a numerosas variables que incrementan el riesgo y la vulnerabilidad de las personas mayores para presentar acontecimientos adversos, como caídas, delirio, hospitalización y muerte3,4. La dependencia observada en las personas mayores frágiles ha sido denominada en algunos estudios «discapacidad inestable» (inestable disability) para referirse a los marcados cambios funcionales que observan los profesionales5. Los principales modelos utilizados para explicar la fragilidad son dos: el modelo de fenotipo y el modelo de déficit acumulativo. El primero utiliza las siguientes variables para definir al anciano frágil: pérdida de peso no intencionada, sensación de cansancio, baja energía, caminar lento y fuerza de agarre débil. Para considerar a una persona frágil según este modelo se exigen tres variables alteradas (sarcopenia), y una o dos para ser prefrágil. Se considera un modelo positivo para detectar fragilidad, pero no está clara la traslación a la práctica clínica. Además, no contempla un factor importante como es el deterioro cognitivo, ni la afectación psíquica o social. Por otra parte, el modelo de déficit acumulativo es interesante porque permite considerar la fragilidad como graduable más que como presencia o ausencia. Según este modelo, cuantos más déficits acumula una persona en cualquiera de las dimensiones del bienestar humano, mayor es el riesgo de resultados adversos en la salud3,6. Debido a la complejidad del concepto, se ha consensuado la definición de fragilidad como una situación de desregulación en múltiples sistemas biológicos, con acumulación de déficits, disminución de la reserva biológica y propensión a diversos eventos adversos3.
Otros autores alertan, con acierto, sobre el riesgo que supone la etiqueta de «anciano frágil» por el mero hecho del propio envejecimiento, identificando edad con fragilidad, con el riesgo asociado de estigmatización y potenciación del «ageísmo», discriminando a estos mayores «frágiles» por su condición, sin profundizar en las causas de la fragilidad y sin identificar las causas subyacentes potencialmente corregibles7, pues, como sugieren diversos autores, el envejecimiento saludable se asocia con una disminución y un retardo de la discapacidad8.
Parece que la fragilidad es una de las causas más importantes relacionadas con la muerte en personas mayores, en comparación con otros problemas orgánicos, el cáncer o la demencia.
La prevalencia de fragilidad oscila en un amplio margen: entre un 4% y un 59%. Esta diferencia puede ser explicada por las diferentes definiciones de fragilidad y los distintos criterios de inclusión y de exclusión utilizados en los estudios. Con el modelo fenotipo, la prevalencia de fragilidad es del 9,9% y la de prefragilidad es del 44,2%. La fragilidad parece ser más frecuente en las mujeres y aumenta con la edad3.
Las destrezas de las que depende un buen grado de autonomía son fundamentalmente las capacidades psíquica, motriz, sensorial y para las actividades básicas de la vida diaria (ABVD). Entre el 11% y el 14% de la población geriátrica padece algún grado de incapacidad funcional para las ABVD, y son los procesos de mayor potencial discapacitante los incluidos en el grupo de enfermedades crónico-degenerativas altamente prevalentes en la población anciana y que ocupan los primeros lugares tanto en la clasificación por grupos diagnósticos como por enfermedades. Otro concepto, relativamente reciente, que supone un factor importante para la aparición de fragilidad, es la multimorbilidad, entendida como la acumulación en un mismo individuo de varias enfermedades graves9.
Las enfermedades mentales son altamente prevalentes en las personas mayores de 65 años, siendo las demencias y el resto de los trastornos mentales la principal causa de discapacidad en esta población. De la misma manera, ha suscitado gran interés la posible relación entre los trastornos psiquiátricos y la mortalidad en las personas mayores, aunque es un tema todavía en discusión porque es posible que existan factores de confusión intercurrentes (gravedad física, dependencia funcional…) que hacen imprescindible una valoración geriátrica integral para obtener conclusiones válidas10. Esta vulnerabilidad para las complicaciones supone que los aspectos psicológicos son una de las causas principales de fragilidad en los mayores, tanto por el envejecimiento cerebral en sí mismo como por las consecuencias asociadas a la enfermedad mental3,11. Se observa que, además de la importante prevalencia de las enfermedades crónico-degenerativas en los ancianos, el alto riesgo para la presentación de síntomas psiquiátricos y trastornos mentales supone en sí mismo una fuente de fragilidad psicológica. Por eso, en nuestro grupo, al igual que Gobbens et al.4, y en respuesta al interrogante planteado por algunos autores12, vemos necesaria una definición integral de «fragilidad» que englobe tanto problemas físicos como psicológicos y sociales. Sin embargo, la descripción de ancianos con alto riesgo de desestabilización o ancianos frágiles en la comunidad exige no solo la detección de los factores asociados, sino sobre todo la de los factores de riesgo, los factores predictivos, la magnitud de su efecto y su impacto individual y colectivo en la aparición de acontecimientos adversos, discapacidad y mortalidad en los mayores.
ObjetivosLos objetivos del estudio PSICOTARD III, tras dos estudios transversales previos, son:
- 1)
Principales:
- •
Detectar factores de cualquier dimensión (orgánica, psiquiátrica o social) relacionados con la disminución de la resistencia del anciano, el desequilibrio en su estabilidad sociosanitaria y su dependencia, institucionalización o muerte.
- •
Determinación de incidencias de los eventos que definen la fragilidad en las personas mayores de 75 años residentes en la comunidad.
- •
Construcción de un modelo predictivo de desestabilización del anciano capaz de cuantificar riesgos individuales en función de la agregación personal de los distintos factores determinantes.
- •
Definición del perfil de «anciano de riesgo» («persona mayor de riesgo») o con fragilidad física y psicosocial.
- •
- 2)
Secundario: diseñar programas complementarios de actividades preventivas para los mayores con fragilidad que residen en la comunidad.
El proyecto PSICOTARD III es un estudio prospectivo observacional multicéntrico con participación de todos los centros de salud de la provincia de Huesca, que cuenta con 224.909 habitantes, una población dispersa (densidad de 14,39 hab/km2) y envejecida (22% de la población mayor de 65 años). Precisamente, estas características demográficas han supuesto un estímulo para el diseño y la implementación del estudio.
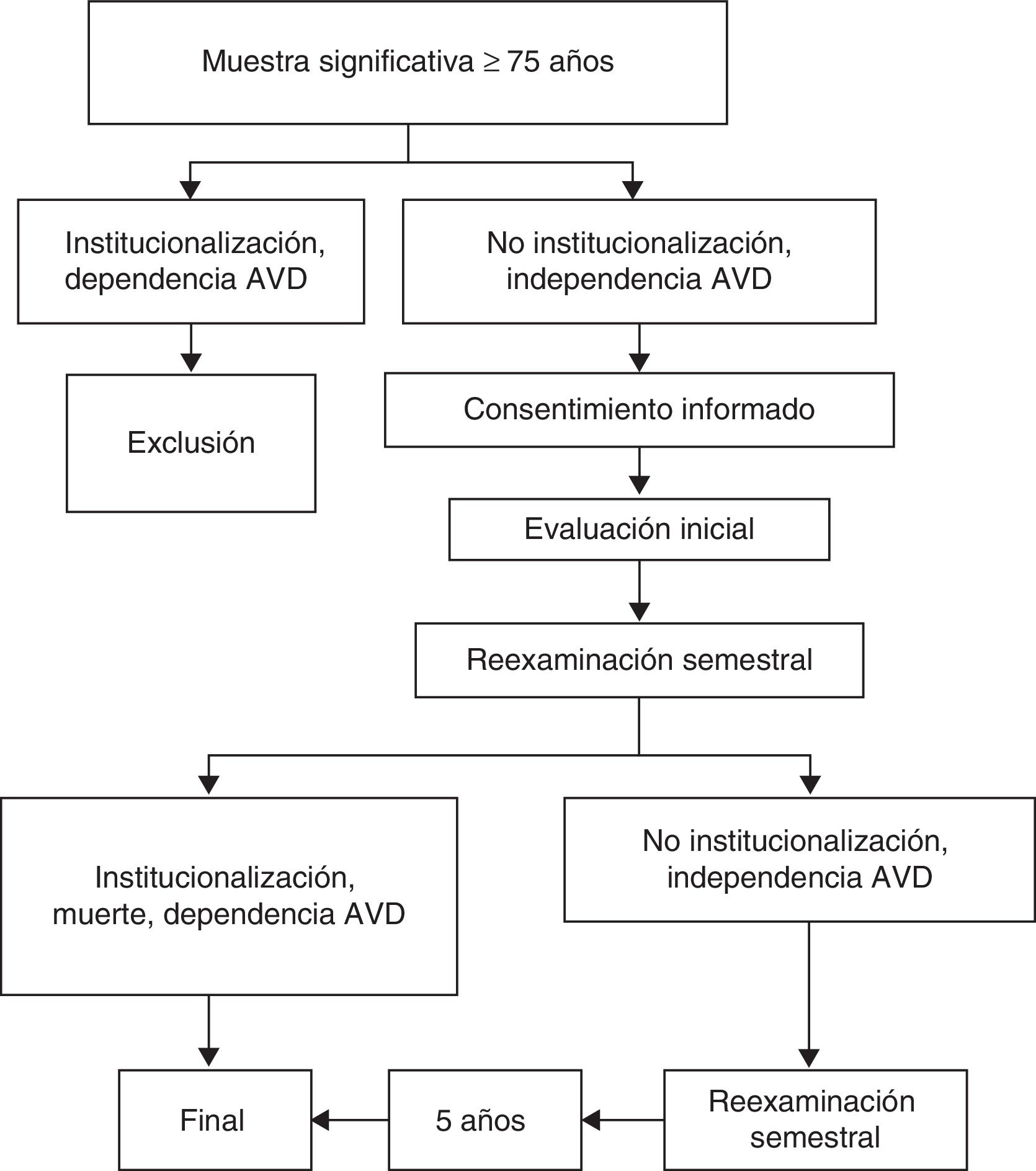
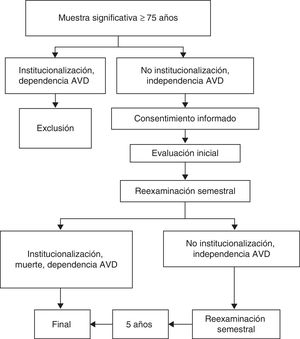
Se estudiará una cohorte cerrada de ancianos de la población general. Los criterios de inclusión son tener una edad de 75 años o más, ser independiente para las ABVD (test de Barthel con puntuación >60) y no estar institucionalizado en residencia de ancianos, centro de larga estancia u otra institución sociosanitaria en régimen de ingreso permanente.
La selección de la muestra se realizará en el primer trimestre de 2016, mediante muestreo aleatorio sistemático entre la población general de 75 años o mayor de toda la provincia de Huesca, empleando como marco de sondeo la base de datos de la tarjeta sanitaria individual.
Para el cálculo del tamaño de la muestra se tendrá en cuenta que uno de los objetivos es estimar la prevalencia de eventos finales de institucionalización, dependencia y mortalidad. Se espera que dichas incidencias sean como máximo del 20%. Así, para una confianza del 95%, resultaría un tamaño muestral de 246 participantes.
Por otra parte, se prevé construir un modelo multivariado de regresión logística, en el cual se incluirán un máximo de 15 factores predictores. Asumiendo un mínimo de 10-15 participantes por cada factor introducido en el modelo, resultaría una muestra mínima de 225 participantes.
Por último, para la evaluación del modelo predictivo será necesario disponer de un número adicional de sujetos que no hayan participado con sus datos en la creación de dicho modelo. De esa forma podrá llevarse a cabo una evaluación no sesgada de su validez. Esta subpoblación deberá ser de al menos un 25% de la original. Resultaría, pues, 225+57=282 participantes. Con el fin de prevenir pérdidas que puedan afectar la potencia del estudio, el tamaño de la muestra se incrementará hasta 350 participantes.
Se trata de un estudio prospectivo a 5 años. Tras la valoración inicial se realizará un seguimiento semestral de las personas seleccionadas con el fin de detectar la aparición, en el periodo, de algún grado de dependencia, institucionalización o muerte, y evaluar su relación con los posibles factores determinantes.
Se recogerá información de todas aquellas circunstancias que podrían comportarse como factores de riesgo de fragilidad en el anciano y que trataremos como variables predictoras:
- •
Variables de la esfera orgánica: edad, sexo, grado de dependencia para las actividades básicas e instrumentales de la vida diaria, padecimiento de enfermedades crónicas o graves, multimorbilidad, gravedad física, polifarmacia (cinco o más fármacos de acción sistémica), mala salud/calidad de vida autopercibida, ingresos hospitalarios en el último año, déficits sensoriales, trastorno de esfínteres, dificultad para la masticación, caídas, desnutrición, hábitos tóxicos, riesgo de dependencia y sarcopenia.
- •
Variables de la esfera psiquiátrica: deterioro cognoscitivo, depresión, ansiedad, síntomas psicóticos.
- •
Variables de la esfera social: eventos vitales estresantes, nivel educativo, nivel de ingresos, estado civil, convivencia, relaciones sociales y apoyo social, etnia, lugar de residencia.
Como variables desenlace se considerarán:
- •
Pérdida de autonomía/aparición de dependencia, que se comprobará mediante el test de Barthel (puntuaciones ≤60).
- •
Institucionalización: ingreso en residencias de ancianos, centros de larga estancia u otras instituciones sociosanitarias en régimen de ingreso permanente.
- •
Defunción por cualquier causa.
Los instrumentos empleados para la valoración de los participantes (tabla 1) tienen una amplia difusión en el ámbito de la geriatría y la atención primaria. Todos ellos han sido aceptados para su uso en nuestro idioma, poseen validez y fiabilidad acreditada, y de hecho son utilizados habitualmente en nuestro medio.
Instrumentos de evaluación
| Nombre | Referencia bibliográfica | Descripción |
|---|---|---|
| Índice de Barthel para las actividades básicas de la vida diaria | Mahoney FI y Barthel DW, 196513Baztan JJ et al., 199314 | Medida genérica que valora el nivel de independencia del paciente con respecto a la realización de algunas actividades básicas de la vida diaria |
| Escala de valoración sociofamiliar de Gijón (versión Barcelona) | Miralles R et al., 200315 | Evalúa la situación sociofamiliar a través de una escala que recoge tres áreas de valoración: situación familiar y convivencia, relaciones y contactos sociales, red social y apoyos. Abreviada a partir de la versión original de Gijón |
| Índice acumulativo de enfermedad (IAE) | Linn BS et al., 196816Bulbena A et al., 199617 | Evalúa enfermedad global y gravedad física. Con un formato reducido, recoge información a partir de la exploración clínica, la anamnesis, datos de la historia clínica y pruebas complementarias |
| Riesgo de sarcopenia (criterios de Fried) | Fried LP et al., 20011Ávila-Funes et al., 200818 | Evalúa cinco criterios de fragilidad: pérdida involuntaria de peso, baja energía o «agotamiento», lentitud en movilidad, debilidad muscular y baja actividad física. Ávila-Funes modifica el procedimiento de medida de alguno de los criterios para favorecer su aplicación en la práctica clínica |
| Cuestionario Barber | Barber JH et al., 198019Grupo UDMFyC Huesca, 199020 | Cuestionario diseñado para detectar ancianos con riesgo de dependencia |
| Mini Nutritional Assessment | Guigoz Y et al., 199421 | Método simple y rápido para identificar personas ancianas en riesgo de desnutrición o desnutridas antes de que ocurran cambios graves en el peso o en las concentraciones séricas de proteínas |
| Índice de Lawton y Brody | Lawton MP et al., 196922 | Evalúa ocho actividades instrumentales de la vida diaria. Se considera «dependiente» a la incapacidad para realizar una o varias actividades |
| Mini-Examen Cognoscitivo (MEC) | Folstein MF et al., 199923Lobo A et al., 199924 | Escala breve para evaluar el estado cognoscitivo de las personas mayores |
| Escala abreviada de depresión geriátrica de Yesavage (GDS) | Sheik J y Yesavage J, 198625Onis MC et al., 199826 | Instrumento de elección para la valoración de la depresión en pacientes ancianos. No se centra en molestias físicas, sino en aspectos relacionados con el estado de ánimo |
| Escala de ansiedad de Goldberg (EADG), subescala de ansiedad | Goldberg D et al., 198827Monton C et al., 199828 | Instrumento sencillo, breve y de fácil utilización para evaluar sintomatología de ansiedad en personas mayores |
| Subescala de síntomas paranoides y síntomas psicóticos CAMDEX | Roth M et al., 198629Vilalta et al., 199030 | Subescala para evaluar síntomas psicóticos en personas mayores |
| Test de calidad de vida (EuroQol-5D) | EuroQol Group 199031Badía X et al., 199932 | Instrumento de medición de la calidad de vida relacionada con la salud para ser utilizado tanto en población general como en pacientes con diferentes patologías |
Los datos se recogerán mediante entrevistas de 35-45 minutos, realizadas por 70 médicos de familia –investigadores colaboradores– con actividad clínica en los centros de salud de la provincia de Huesca. En una primera evaluación se trazará una línea base de la muestra que será reevaluada semestralmente. El desarrollo del proyecto se muestra en la figura 1. El cuaderno de recogida de datos que contiene las distintas pruebas y tests diagnósticos será pilotado previamente para detectar problemas de fiabilidad o interpretación. También se han realizado diversos talleres y sesiones destinadas a la formación de los investigadores colaboradores en lo referente al empleo de los tests psicométricos, la adecuada cumplimentación del cuaderno de vaciado de datos y la unificación de criterios.
Se analizarán las pérdidas que se presenten durante el seguimiento y se investigará su causa (cambio de domicilio, rechazo de participación, no localización del participante, etc.). Se descartará que el motivo esté relacionado con los eventos finales que se investigan. Se llevará un registro de pérdidas para cuantificar el porcentaje que suponen respecto del total de pacientes seleccionados inicialmente.
El análisis estadístico se realizará en varias fases:
- 1)
Estadística descriptiva que informará sobre las características de la muestra estudiada. Se emplearán indicadores de tendencia central y dispersión para las variables cuantitativas, y para las cualitativas se construirán tablas de distribución de frecuencias de las distintas categorías.
- 2)
Estimación de las incidencias de los factores desencadenantes y de los eventos adversos finales, controlando la precisión de las estimaciones con intervalos de confianza del 95%. Se presentarán resultados globales y estratificados por las variables más trascendentes.
- 3)
Construcción del modelo multivariante «explicativo» de regresión multivariada de Cox, para detectar factores independientes de desestabilización y cuantificación de los efectos de dichos factores mediante razones de azar (hazard ratio) y su correspondiente intervalo de confianza del 95%. Dicho modelo permitirá realizar estimaciones de los efectos, ajustadas por el resto de los factores incluidos en el modelo, a fin de descartar factores de confusión.
- 4)
Diseño de un modelo predictivo de regresión de Cox de las situaciones de desequilibrio-disautonomía en el anciano. El modelo permitirá calcular la probabilidad de un determinado sujeto de presentar cada uno de los eventos finales estudiados.
- 5)
Evaluación de la validez de las predicciones del modelo con el estudio de una submuestra de 75 participantes que no se habrán considerado en los cálculos de dicho modelo predictivo. Las predicciones realizadas sobre este subgrupo de participantes y su comparación con los eventos aparecidos realmente permitirán el cálculo de valores de sensibilidad, especificidad, valores predictivos, razones de probabilidad y área bajo la curva ROC.
- 6)
En caso de tener capacidad predictiva significativa, se diseñará un instrumento de fácil aplicación en la práctica diaria (fórmula, tabla…) que facilite la cuantificación del riesgo individual para un determinado anciano.
La literatura coincide en señalar la fragilidad como uno de los problemas de salud más importantes en la población de edad avanzada3. Hasta 1980 no se encuentran, de forma clara, los términos «frágil» y «fragilidad» aplicados a adultos mayores, aunque existen indicios en la década de 1970. Ya desde el mismo momento de su aparición se ha venido observando tanto una falta de consenso en la definición y las estrategias de manejo del anciano frágil como una escasez de herramientas diagnósticas33.
Ante la falta de consenso, la Agencia de Evaluación de Tecnologías Sanitarias de Andalucía, junto al Ministerio de Sanidad, realizaron en 2010 una revisión sistemática, que incluyó 1136 artículos, con el objetivo de clarificar el concepto de fragilidad y mostrar sus predictores. Este informe revela la existencia de gran cantidad de definiciones, señala numerosos factores considerados como relacionados y concluye que no existe en la actualidad una herramienta validada para identificar la fragilidad34. Finalmente, en 2013, el consenso propuesto por Clegg et al.3 considera la fragilidad como una situación de desregulación provocada por factores referidos a cualquiera de las dimensiones del ser humano (física, psíquica y social), que produce acumulación de déficits, descenso de la reserva biológica y propensión a padecer efectos adversos.
El estudio planteado surge en el contexto de la consideración de la fragilidad como algo sistémico y global dependiente de las diferentes áreas que pueden influir en las personas mayores en riesgo (orgánica, social, funcional y psicológica, incluyendo la cognitiva). Su utilidad radica en la determinación de los factores predictores de fragilidad en las diferentes dimensiones, así como en la construcción de un modelo predictivo que permita cuantificar riesgos individuales. Todos los instrumentos utilizados para la evaluación de los participantes son reflejo de la complejidad de su valoración. La evaluación exhaustiva que se pretende en el protocolo de investigación permitirá la definición concreta de factores de riesgo, evitando la equiparación de edad y envejecimiento con fragilidad y los riesgos de discriminación que ello comporta7.
Es precisamente en estos «mayores con riesgo de fragilidad» o «mayores vulnerables» en quienes la aplicación de aspectos preventivos puede evitar el consiguiente desarrollo de eventos adversos y una muerte más temprana35.
Otra de las aportaciones del proyecto es la extensa participación de colaboradores, médicos de familia, con ejercicio clínico en los correspondientes centros de salud, lo que garantiza la fiabilidad de los datos recogidos y del seguimiento de los posibles diagnósticos clínicos posteriores.
En todo estudio prospectivo, la limitación principal es la posibilidad de aparición de un número excesivo de pérdidas que afecte a la generalización de los resultados y la potencia del estudio. Se intentará controlar este problema al haber sobredimensionado la muestra en la fase de diseño del estudio. Adicionalmente se ha previsto que las distintas visitas de seguimiento y reevaluación de los participantes sean llevadas a cabo preferentemente por el médico de familia del mismo. De esta manera se controlarán de una forma más eficaz las distintas características y los cambios en las circunstancias de cada participante.
Al ser muchos los investigadores colaboradores que deben recoger la información, podría verse comprometida la fiabilidad en la uniformidad de criterios. Se han planteado varias estrategias para controlar este factor: el pilotaje de los cuadernos de recogida de datos, las reuniones y los talleres de revisión de criterios de los tests a emplear y la facilitación de una «guía de procedimientos» con información exhaustiva de los tests, su modo de aplicación, criterios diagnósticos y puntos de corte.
La posibilidad de colaboración entre geriatría, salud mental y atención primaria en un estudio multicéntrico y multidisciplinario supone también una aportación a la capacidad de enlace y cooperación entre estas tres especialidades dedicadas a la atención de la salud de los mayores. Del entendimiento entre estas disciplinas, fundamentalmente clínico, pero también en proyectos de investigación como el presente, pueden surgir acciones preventivas encaminadas a mejorar el pronóstico y la calidad de vida de las personas mayores frágiles.
Editor responsable del artículoCarlos Álvarez-Dardet.
Declaración de transparenciaEl autor principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
FinanciaciónEste estudio ha sido financiado por el Proyecto PI13/02690 (Instituto de Salud Carlos III) y por el Fondo Europeo de Desarrollo Regional (FEDER) «Una manera de hacer Europa».
La fragilidad en las personas mayores ha sido investigada en los últimos años por su importancia tanto en clínica como en la calidad de vida de las personas que sufren este estado dinámico de pérdida de funcionamiento que lleva a presentar riesgo de dependencia, institucionalización o mortalidad. Por otra parte, en la literatura científica hay una falta de consenso que impide identificar con criterios integrales a las personas con riesgo de presentar fragilidad.
¿Qué aporta el estudio realizado a la literatura?Desde el grupo PSICOTARD se lleva investigando en psicogeriatría desde el año 2005. En la actualidad, ya en la tercera parte del estudio, se plantea la posibilidad de identificar unos factores de riesgo de padecer fragilidad en las personas mayores. Estos factores son tanto biológicos y psicológicos como sociales. Esperamos que esto nos permita definir al anciano de riesgo desde un punto de vista sistémico, para su uso en la clínica y en futuras investigaciones.
M. Rodríguez Torrente: responsable y garante de que todos los aspectos que integran el manuscrito han sido revisados y discutidos entre los autores con la finalidad de que sean expuestos con la máxima precisión e integridad. J. Olivera Pueyo: concepción y diseño del trabajo, aprobación final para su publicación. S. Benabarre Ciria: escritura del artículo y recogida de datos. T. Lorente Aznar: diseño del trabajo y recogida, análisis e interpretación de los datos. S. Lorés Casanova: recogida de datos. C. Pelegrín Valero: concepción y revisión crítica. J. Galindo Ortiz de Landazuri: concepción y revisión crítica. J. Valles Noguero: concepción y revisión crítica.
Conflicto de interesesNinguno.
Al grupo PSICOTARD: Acín Sampietro, Ana; Aguaviva Bascuñana, Jesús; Alastrué Pinilla, Carmen; Alcay Marín, Francisco; Alcubierre Cura, José; Aldea Dorado, Carmen; Arnal Urroz, Santiago; Bandrés Franco, Elena; Barros Loscertales, Alfonso (psicólogo); Benabarre Ciria, Sergio (psicólogo); Bernués Sanz, Guillermo; Bertrán Gracia, Gabriel; Blasco Oliete, Melitón; Bobé Pellicer, Mª Ángeles; Bornao Casas, Sara (enfermería); Borrel Martínez, José; Burgos Díaz, Mª Victoria; Cajaraville Aso, Pilar; Camara Abón, Elena; Campo Revilla, Isabel; Campos Reig, Ramón; Canudo Azor, Dolores; Casado Ortiz, Charo; Castillón Fantova, Antonio; Charte Alegre, Elena; Chavarri Alaman, Eva; Clemente Jiménez, Lourdes; Cortina Lacambra, Raquel; Corvinos Loscertales, Mónica; De Juan Asenjo, José Ramón; De Miguel Antón, María; Eito Cativiela, José Luis; Elduque Palomo, Amadeo; Fanlo Abella, Sara; Fernández Izarbez, Mª Mar; Ferrer Asín, Mª Paz; Galindo Ortiz de Landazuri, José (geriatra); García Bello, Mª Jesús; Gavín Anglada, Natividad; Giménez Baratech, Ana Carmen; Giménez de Marco, Beatriz; Gracia Arnillas, Rosa; Grasa Arnal, Ana; Hijos Larraz, Luis (enfermería); Idáñez Rodríguez, Dolores; Jodrá Aparicio, Cristina; Jordán Lanaspa, Gisela; Labarta Pascual, Mariano; Lafragüeta Puente, Belén; Laplaza Ara, Sonia; Lausín Marín, Sagrario; Lera Omiste, Inmaculada; Leris Oliva, José Mª; Lloro Lloro, Miguel; López Abad, Olga; López Cortes, Virginia; Lorente Aznar, Teófilo; Lorés Casanova, Soledad; Lueza Lampurlanes, Cristina; Martínez Sánchez, Raquel; Maza Carcas, Mariano; Meriz Rubio, Julia; Millan Barrio, Mª Luisa; Millaruelo Arilla, Sonia; Monterde Guerrero, José Miguel; Montero Morata, Carlos; Mur Lalueza, Mª Jesús; Naya Atares, Sergio; Olivera Pueyo, Javier (psiquiatra); Ordás Lafarga, Olga; Pascual Franco, Mónica; Pelegrín Valero, Carmelo (psiquiatra); Pelegrina Gómez, Virtudes; Perpiñán Sánchez, Pedro; Piedrafita Carilla, José Ignacio; Pinito Soler, Emili; Piñol Jané, Ana; Pueyo García, Rosa; Puy Cabrero, Alicia; Quintana Velasco, Carmen; Rivilla Marugan, Laura; Rodríguez Torrente, Mariano; Samper Secorun, Mª Jesús; Sanmartín Sánchez, Esteban; Soria Jaime, Azucena; Tarongi Saleta, Ana; Torres Clemente, Elisa; Ullate Jiménez, Isabel; Valles Noguero, Juan (geriatra); Vázquez Echevarría, Adela; Ysebie Ronse, Isabel.