Analizar el papel de la atención primaria (AP) como eje vertebrador de la coordinación asistencial, con énfasis en la medicina de familia y la enfermería. Explorar modelos integrados de atención como referencia para superar la fragmentación.
MétodoRevisión narrativa de carácter técnico, orientada a describir y analizar la coordinación asistencial entre la AP y la atención hospitalaria, identificando marcos conceptuales, herramientas y experiencias relevantes. La búsqueda se realizó en PubMed y Scopus, así como en informes técnicos.
ResultadosSe identifican tres elementos clave de la coordinación, que son continuidad de la información, comunicación entre profesionales y relaciones interpersonales basadas en la confianza. Se destaca el papel de nodo de la medicina de familia y la relevancia de la enfermería, incluida la enfermera gestora de casos. Las rutas asistenciales, los informes de continuidad de cuidados y las tecnologías digitales pueden mejorar la coordinación, especialmente cuando implican a profesionales y pacientes.
ConclusionesMejorar la coordinación requiere modelos de gestión complejos como la atención integrada, con la AP como nodo central, sistemas de información interoperables y un enfoque centrado en las personas. La colaboración entre profesionales, la implicación institucional y las evaluaciones sistemáticas de los modelos por parte de los servicios regionales de salud son esenciales para avanzar hacia una atención más eficiente, equitativa y adaptada a las necesidades reales de las personas.
To analyze the role of primary care (PC) as the backbone of care coordination, with emphasis on family medicine and nursing. To explore integrated care models as a reference to overcome fragmentation.
MethodA narrative technical review aimed at describing and analyzing care coordination between PC and hospital care, identifying conceptual frameworks, tools, and relevant experiences. The literature search was conducted in PubMed and Scopus, as well as in technical reports.
ResultsThree key elements of coordination were identified: continuity of information, communication among professionals, and interpersonal relationships based on trust. The role of family medicine as a coordination hub is highlighted, along with the relevance of nursing, including the case management nurse. Clinical pathways, continuity of care reports, and digital technologies can improve coordination, especially when involving both professionals and patients.
ConclusionsImproving coordination requires complex management models such as integrated care, with PC as a central hub, interoperable information systems, and a person-centred approach. Collaboration among professionals, institutional commitment, and systematic evaluations of these models by regional health services are essential to move toward more efficient, equitable, and needs-based care.
- •
La coordinación entre atención primaria (AP) y atención hospitalaria debe centrarse en las personas y ser liderada desde AP.
- •
Se requieren herramientas de gestión clínica (guías, procesos y rutas integradas) y modelos de atención integrada con la AP como eje.
- •
La coordinación de cuidados es una función compartida entre todos los profesionales, no solo de la enfermera gestora de casos.
- •
La integración plena implica un cambio cultural en la relación entre profesionales de ambos ámbitos.
- •
Información compartida, comunicación y vínculos de confianza son esenciales para la coordinación.
- •
Un modelo integrado y equitativo requiere compromiso político, gestión eficaz, fortalecimiento de la AP y participación activa de los pacientes.
La coordinación asistencial se ha convertido en un eje central en los sistemas sanitarios contemporáneos, especialmente en contextos de cronicidad y complejidad clínica, en los que se requiere la intervención de distintos profesionales en diferentes niveles.
Aunque los términos «continuidad», «integración» y «coordinación» suelen utilizarse indistintamente, en realidad responden a conceptos diferenciados que es preciso delimitar.
La continuidad se refiere a la coherencia de la atención a lo largo del tiempo. Por su parte, la integración es el conjunto de servicios preventivos, curativos y rehabilitadores adaptados a las necesidades de las personas. Y la coordinación implica el complejo de actuaciones y derivaciones intra- e internivel para que las personas reciban la asistencia sanitaria que necesitan1.
La Agency for Healthcare Research and Quality (AHRQ) define la coordinación de la atención como «la organización deliberada de las actividades de atención al paciente entre dos o más participantes (incluidos el propio paciente) implicados en su atención para facilitar la prestación de servicios sanitarios adecuados y garantizar la continuidad asistencial»2. Se pone el foco en la necesidad de comunicación y el intercambio de información para evitar duplicidades, retrasos y errores, y garantizar que las intervenciones respondan a las necesidades de las personas.
Además, tal como concluyen Peterson et al.3 en su revisión sistemática de marcos teóricos de coordinación (health care coordination theoretical frameworks), existen múltiples aproximaciones que integran componentes estructurales (sistemas de información, recursos), de procesos (mecanismos de comunicación, rutas asistenciales) y relacionales (confianza, trabajo en equipo). Estos marcos ofrecen una visión holística que permite evaluar y mejorar la coordinación en diferentes contextos. En nuestro trabajo, utilizamos estos referentes para orientar las propuestas hacia un modelo de coordinación centrado en las personas.
La coordinación asistencial es un elemento intrínseco de la atención centrada en la persona, ya que asegura que las transiciones entre niveles y profesionales se produzcan sin interrupciones, duplicidades ni pérdida de información, respetando las preferencias y las necesidades del paciente. En este sentido, la Organización Mundial de la Salud (OMS) señala que una atención verdaderamente centrada en la persona requiere no solo estructuras organizativas adecuadas, sino también mecanismos efectivos de comunicación y participación del paciente en las decisiones. Por ello, para la evaluación de la coordinación se introducen, además de indicadores como por ejemplo el porcentaje de altas hospitalarias con informe de continuidad de cuidados, medidas basadas en la experiencia del paciente4.
Final del formularioEn este artículo defendemos la tesis de que la coordinación entre la atención primaria (AP) y la atención hospitalaria (AH) debe orientarse desde una atención centrada en las personas, dirigida desde el ámbito asistencial de la AP, lo que requiere superar la fragmentación y tender a innovaciones organizativas complejas, como los modelos integrados, junto con una evaluación sistemática periódica de estos para adaptarlos y mejorarlos.
Por lo anterior, en esta revisión nos proponemos como objetivos analizar el papel de la AP como eje vertebrador en la coordinación, con énfasis en la medicina de familia y la enfermería, incluida la enfermera gestora de casos; explorar modelos integrados de atención como referencia para superar la fragmentación; y revisar experiencias y estrategias organizativas para la integración de AP y AH.
MétodoSe realizó una revisión narrativa de carácter técnico, orientada a analizar y describir la coordinación asistencial entre AP y AH, e identificar marcos conceptuales, herramientas y experiencias relevantes.
Se consultaron fuentes bibliográficas documentales e institucionales en español e inglés, indexadas en PubMed y Scopus, así como informes y documentos técnicos de organismos internacionales (OMS y AHRQ), nacionales (Ministerio de Sanidad) y autonómicos (servicios regionales de salud). Se realizó una búsqueda dirigida e intencional utilizando los siguientes términos: “care coordination”, “integrated care”, “continuity of care”, “primary care”, “hospital care”, “person-centred care”, “electronic health record”, “clinical pathways” y “case management nurse”. Se incluyeron documentos que definieran o analizaran la coordinación asistencial entre AP y AH, que presentaran marcos conceptuales, modelos o herramientas relevantes para el Sistema Nacional de Salud (SNS), o que estuvieran alineados con un enfoque de atención centrada en las personas.
ResultadosLa medicina de familia como eje vertebrador en la coordinación entre AP y AHLa coordinación entre niveles asistenciales es un elemento esencial para garantizar la continuidad asistencial, especialmente desde la perspectiva de la medicina de familia5. A los valores clásicos de la AP (longitudinalidad, accesibilidad y continuidad)6 se suma el compromiso ético del médico de familia hacia las personas7, lo que refuerza la necesidad de una atención centrada en el paciente.
La AP ocupa un lugar central en el SNS y representa el primer punto de contacto del paciente con el sistema sanitario. En este marco, la coordinación efectiva entre los distintos niveles asistenciales es imprescindible para garantizar la continuidad del cuidado. En Cataluña, los estudios cualitativos han revelado problemas de coordinación entre niveles, atribuibles a factores sistémicos, organizativos y profesionales8.
La coordinación asistencial debe basarse en tres tipos de continuidad:
- •
Continuidad de la información, que incluye el intercambio de datos clínicos, sanitarios y sociosanitarios a través de historias clínicas compartidas.
- •
Continuidad de la comunicación, que se refiere al flujo de información entre profesionales para una atención compartida e integrada.
- •
Continuidad de la coordinación, entendida como la relación personal entre profesionales y con el paciente, que requiere vínculos sólidos de confianza y colaboración.
Además, hay tres aspectos éticos clave que deben guiar esta coordinación:
- •
La implicación individual de los profesionales y el fomento de buenas prácticas de atención compartida5.
- •
La creación de un entorno organizativo que promueva la confianza y la comunicación entre profesionales9.
- •
El desarrollo de estrategias de gestión que impulsen objetivos comunes para una atención integrada y continuada10.
El SNS presenta una gran heterogeneidad en cuanto a modelos organizativos y de gestión9,11, lo que condiciona los niveles de coordinación entre AP y AH. Aunque se han dado pasos importantes, como la implantación de las historias clínicas unificadas en muchas comunidades autónomas, el reto sigue siendo avanzar hacia una historia clínica digital del SNS (HCDSNS) plenamente funcional. Sin embargo, contar con una HCDSNS no garantiza, por sí solo, una buena coordinación. Es necesario acompañarla de herramientas de gestión clínica, como guías de práctica clínica, procesos asistenciales integrados o rutas clínicas interdisciplinarias. También son esenciales los procedimientos consensuados entre todos los profesionales implicados en un mismo proceso asistencial.
La coordinación requiere modelos de gestión asistencial integrada, con la AP como eje vertebrador. Este modelo debe apoyarse en acuerdos territoriales entre centros que comparten recursos, con criterios y circuitos definidos para atender de forma eficiente a los pacientes, especialmente aquellos que necesitan atención sociosanitaria.
Además, la coordinación no puede limitarse al uso de la historia clínica. En muchas ocasiones es fundamental mantener un contacto directo entre profesionales para compartir el relato clínico de un caso concreto. Las nuevas tecnologías, aunque útiles, no deben sustituir la comunicación interpersonal, especialmente cuando se trata de tomar decisiones clínicas complejas que requieren conciliación de tratamientos o intervenciones.
La longitudinalidad propia de la AP es una gran fortaleza que permite una atención centrada en la persona. La toma de decisiones compartidas entre profesionales y con el paciente pasa por una buena comunicación.
La comunicación entre niveles en la enfermeríaEl concepto de continuidad de los cuidados, y por lo tanto de coordinación asistencial por parte de enfermería, experimentó un importante cambio de paradigma a principios de este siglo y comenzó a adoptar las perspectivas de los pacientes. Actualmente se pretende involucrar dominios interpersonales, longitudinales, de gestión e informativos. En este sentido, las enfermeras destacan por sus acciones dirigidas a la coordinación y la continuidad en diferentes niveles de atención, lo que contribuye al fortalecimiento de una atención centrada en las personas.
En el entorno de la enfermería, la comunicación efectiva se logra con distintas herramientas, personales o humanas, documentales y tecnológicas, como es el caso del informe de cuidados al alta, las aplicaciones de entornos web disponibles y la figura de la enfermera gestora de casos.
- 1)
El informe de continuidad de cuidados
El informe de cuidados al alta o de continuidad de cuidados es un documento integrado en la historia clínica electrónica en la práctica totalidad de la geografía nacional. Su utilidad ha sido demostrada en diversas ocasiones, en el sentido de una disminución de las complicaciones relacionadas con el alta, por lo que identificar los datos clínicos que tienen una mayor relación con la estancia hospitalaria prolongada podría ser una herramienta útil para la gestión enfermera y para la implementación de estrategias de prevención de eventos adversos durante la hospitalización12.
Dentro de sus contenidos es prioritario que incluya, al menos, los siguientes ítems específicos:
- •
Medicación al alta: indicar si está conciliada o pendiente de conciliación.
- •
Constantes vitales al alta.
- •
Escalas de valoración realizadas, con su evolución al alta.
- •
Plan de cuidados específicos: heridas, medidas ortopédicas, etc.
- •
Fecha de las revisiones.
- •
Cita con su enfermera de AP.
- •
Necesidades especiales que requieran gestión de casos.
- 2)
Aplicaciones web para gestión de datos clínicos
La opción del formato electrónico ofrece una gran cantidad de opciones para el intercambio de información entre los mismos niveles asistenciales y también entre distintas áreas de atención, fundamentalmente entre AP y AH, partiendo de la premisa de que una gestión eficaz de las instituciones sanitarias se considera como algo crucial para garantizar una atención óptima y una utilización eficiente de los recursos13.
Para su desarrollo se han tenido en cuenta tecnologías modernas, como JavaScript, React y Node.js, de manera que cada herramienta permite almacenar datos clínicos, programar consultas y reducir la dependencia de llamadas y gestiones manuales14, y además se está investigando la inteligencia artificial mediante modelos de lenguaje natural, entrenados para comprender texto humano y que pueden interpretar texto libre para tareas como extracción de datos, clasificación, análisis de sentimientos, etc.15
Hay un amplio surtido de sistemas de información de estas características, útiles tanto en la gestión de pacientes como de muestras en los laboratorios clínicos, en unidades de radiología, etc. La característica común siempre es la compatibilidad y la usabilidad de estas aplicaciones. Todas ellas cumplen con las características comentadas y permiten una coordinación eficiente entre distintos niveles de salud, de modo que el flujo de información bidireccional no quede interrumpido.
- 3)
La figura de la enfermera gestora de casos hospitalaria y de AP
La enfermera gestora de casos puede incorporarse de manera estratégica en la gestión y el abordaje de la cronicidad dentro del SNS, potenciando las actuaciones de enfermería en la atención a los procesos crónicos, orientando su responsabilidad, en especial en el rol de educadoras o entrenadoras en autocuidados, como gestoras de casos en pacientes con condiciones de especial complejidad, y como profesionales de enlace para mejorar la transición entre ámbitos y unidades de atención16.
A pesar de que un estudio realizado en 2017 puso de relevancia que ninguna comunidad autónoma había alcanzado el estándar máximo de implantación y que la situación era muy heterogénea, constatándose un débil y errático grado de institucionalización de la enfermera gestora de casos en España, es reconocido su papel en la atención al paciente crónico17.
En los últimos años ha habido cambios en este sentido, aunque en muchos casos se mantienen diferencias en cuanto a tareas y funciones. Las comunidades autónomas con mejor implantación de la enfermera gestora de casos son Andalucía y Cataluña, quedando en último lugar las dos ciudades autónomas17. La situación en Andalucía puede ser paradigmática, ya que el sistema sanitario contempla esta figura profesional en AP y en AH. La comunicación se ha demostrado muy efectiva, con estudios al respecto desde 2008, apenas 6 años después de su implantación18,19.
Ahora bien, es importante subrayar que la coordinación de los cuidados no debe entenderse como responsabilidad exclusiva de la enfermera gestora de casos, sino como una función compartida entre los diferentes profesionales implicados en la atención sanitaria (médicos, enfermeras, trabajadores sociales y otros perfiles profesionales según las necesidades del paciente), especialmente en contextos de elevada complejidad clínica y social. En este sentido, la enfermera gestora de casos debe ser vista como una figura facilitadora clave dentro de un modelo de coordinación clínica más amplio, orientado a la corresponsabilidad, el trabajo en equipo y la toma de decisiones compartidas.
De la coordinación a la atención integrada basada en AP: innovaciones organizativas para superar la fragmentación de la asistenciaAdoptamos el concepto de atención integrada y centrada en las personas propuesto por la OMS. Esta implica que las personas reciben servicios de promoción de la salud, prevención de enfermedades, diagnóstico, tratamiento, rehabilitación y cuidados paliativos coordinados entre los distintos niveles y centros de atención, dentro y fuera del sector sanitario, y de acuerdo con las necesidades integrales de las personas y no de las enfermedades. Esta atención no solo se presta durante los encuentros clínicos, sino que se extiende a la comunidad, implicando a las personas en las decisiones sobre su salud20. Una coordinación adecuada de los servicios conduce a una atención integrada.
Las resoluciones de todas las Regiones de la OMS y de los comités regionales llaman a una atención centrada en las personas y más integrada20.
Leatt et al.21 señalan nueve criterios que ayudan a los pacientes a saber si están siendo atendidos en un sistema de salud integrado, todos ellos relacionados con sistemas de información interconectados y una AP efectiva.
La integración asistencial se produce a lo largo de una colaboración continua, dando lugar a diferentes niveles de implantación. Aunque no son marcos referenciales en el estudio de la coordinación, se incluyen aquí de forma descriptiva porque ofrecen ejemplos de cómo la relación entre niveles asistenciales puede evolucionar hacia modelos integrados asentados en una AP fortalecida.
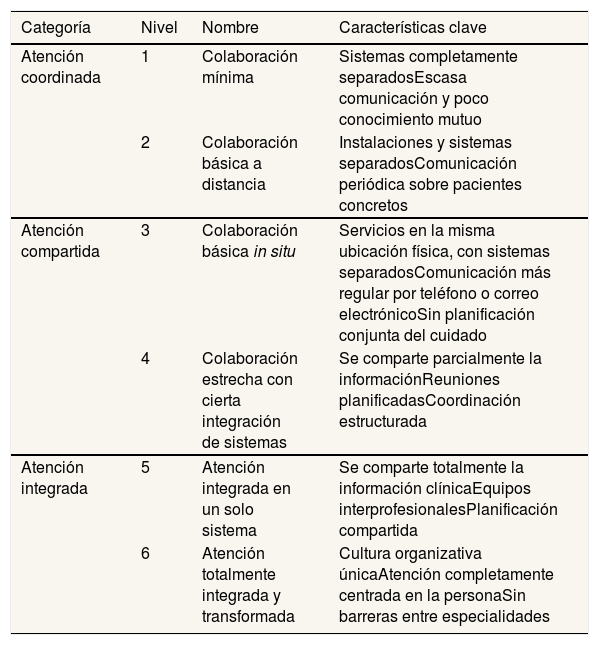
Doherty22 propuso la primera clasificación de estos niveles, con el objetivo de que las instituciones pudieran establecer un modelo integrado, evaluarlo y comparar los resultados entre ellas. Basándose en este, Heath et al.23 han diseñado un nuevo marco, con referencia a la coordinación entre AP y salud mental, que incluye seis niveles agrupados en tres categorías: atención coordinada, atención compartida y atención integrada (Tabla 1). Cada una de estas categorías tiene un elemento que la caracteriza. En el caso de la coordinación, la clave es la comunicación que establece relaciones sólidas entre profesionales. La proximidad física es la clave de la asistencia compartida al fomentar la confianza y las relaciones entre ellos, aunque no se puede garantizar que esto siempre sea así. En el caso de la integración, lo más relevante es el cambio cultural en la organización que hace que los profesionales trabajen de forma integrada23.
Categorías y niveles de integración asistencial: de la atención coordinada a la atención totalmente integrada23
| Categoría | Nivel | Nombre | Características clave |
|---|---|---|---|
| Atención coordinada | 1 | Colaboración mínima | Sistemas completamente separadosEscasa comunicación y poco conocimiento mutuo |
| 2 | Colaboración básica a distancia | Instalaciones y sistemas separadosComunicación periódica sobre pacientes concretos | |
| Atención compartida | 3 | Colaboración básica in situ | Servicios en la misma ubicación física, con sistemas separadosComunicación más regular por teléfono o correo electrónicoSin planificación conjunta del cuidado |
| 4 | Colaboración estrecha con cierta integración de sistemas | Se comparte parcialmente la informaciónReuniones planificadasCoordinación estructurada | |
| Atención integrada | 5 | Atención integrada en un solo sistema | Se comparte totalmente la información clínicaEquipos interprofesionalesPlanificación compartida |
| 6 | Atención totalmente integrada y transformada | Cultura organizativa únicaAtención completamente centrada en la personaSin barreras entre especialidades |
Adaptada de Heath et al.23.
Distintos programas han sido incluidos entre los modelos integrados, tales como las consultas en AP de los especialistas hospitalarios, que no cumplen los criterios de atención integrada definidos por Leatt et al.21, y que más allá de reportar algunos beneficios sobre variables intermedias no suponen una mejora en la atención centrada en las personas24.
En una revisión sistemática que valora la efectividad de distintos modelos para la integración asistencial en España se concluye que las hospitalizaciones a domicilio, la enfermeras gestora de casos y las mejoras en el autocuidado redujeron los reingresos en ancianos con insuficiencia cardiaca o con enfermedad pulmonar obstructiva crónica, aunque la calidad de la evidencia de los estudios es baja25. Sin embargo, en el ámbito internacional sí hay estudios más concluyentes sobre los beneficios de estas estrategias26.
Los procesos asistenciales integrados son un ejemplo de modelo de gestión coordinada, que se inició en Andalucía en el año 2000, dentro del primer Plan de Calidad de la Consejería de Salud27. Trabajar por procesos asistenciales requiere una reorganización más descentralizada de los servicios, así como un sistema de información potente para medir los resultados de la aplicación de estos procesos.
Pero, desde la óptica de la gestión, ¿qué se necesita para implantar prácticas que añadan valor a la asistencia? Parece que la gestión clínica, con una mayor implicación y participación entre diferentes profesionales20, y la gestión por competencias27, reconociendo las habilidades y las actitudes necesarias para llevar a cabo una práctica clínica de calidad, son aspectos clave.
Para ello es necesaria la colaboración de los profesionales de AP y AH. Las iniciativas ancladas de forma aislada en los distintos niveles asistenciales han demostrado ser ineficientes y perjudiciales para el paciente, por la demora en el diagnóstico y en el tratamiento, así como por la realización de pruebas innecesarias8.
- 1)
Integración vertical
La integración vertical implica un modelo de cuidados en distintos niveles de atención, con el objetivo de aumentar la continuidad y la calidad de la asistencia que se presta a las personas. Los resultados derivados de esta indican una atención óptima en algunas condiciones de salud específicas, sin cambios en la eficiencia del sistema28.
Se han descrito algunas experiencias de integración vertical en diversos países. En España, en concreto, en el Sistema Sanitario Público Andaluz se cuenta con una experiencia reciente mediante la creación de las Áreas de Gestión Sanitaria, que integran los centros de AP con un hospital comarcal, donde se pueden establecer dinámicas más directas y fluidas que con hospitales generales o de especialidades. Estas desarrollan las funciones de organización, gestión y evaluación de las actividades y de los programas de atención sanitaria a la población, incluyendo la promoción y la protección de la salud, la prevención de las enfermedades, la asistencia y la rehabilitación29. Sin embargo, aunque ya llevan varios años en funcionamiento, aún no hay estudios que demuestren su efectividad en la coordinación entre niveles asistenciales.
- 2)
Rutas asistenciales
Los profesionales encargados de la gestión, tanto a nivel macro (direcciones generales) como meso (gerencias), tienen el deber de implantar sistemas de coordinación utilizando instrumentos que hayan demostrado su efectividad. Las rutas asistenciales pueden ser herramientas adecuadas para fomentar la coordinación entre AP y AH porque son multidisciplinarias y están adaptadas a la práctica real de los centros, detallando los pasos esenciales en la atención a los pacientes con un problema de salud concreto. No obstante, su utilidad radica en que sean elaboradas con la participación de todos los implicados en las actuaciones, incluidos los pacientes, y en su capacidad para determinar indicadores de seguimiento.
Las rutas asistenciales basadas en datos en tiempo real y análisis digitales avanzados son un paso más en la integración asistencial, porque apoyan la toma de decisiones compartidas con el paciente en todo el proceso asistencial. La disponibilidad de datos en tiempo real del preingreso, la admisión, la hospitalización, el alta y el seguimiento posterior, como son los datos clínicos, los informes de exámenes médicos y del laboratorio, o de AP, además de los facilitados por los mismos pacientes, permite la toma de decisiones en entornos clínicos complejos30. Precisamente porque las actuaciones y las preferencias de los pacientes son diferentes, los modelos de optimización de datos y las técnicas de aprendizaje automático se pueden utilizar para identificar nuevas vías adaptadas a las necesidades de las personas en cada momento de su enfermedad.
- 3)
Estrategias de cronicidad y atención a pacientes pluripatológicos
Las estrategias de cronicidad de los diferentes servicios de salud tienen entre sus líneas de actuación el fomento de la continuidad, la integración y la coordinación intersectorial31. Las estrategias de cronicidad recogen la integración como uno de sus componentes en diferentes formas, como sistemas de información para coordinar los cuidados, implantación de procesos clínicos integrados, integración de instituciones sanitarias y sociales, o de los dispositivos de salud mental y urgencias32.
Así mismo, la integración asistencial es uno de los componentes del proceso asistencial integrado de atención a pacientes pluripatológicos. Se trata de un modelo de atención compartida entre el ámbito de la primaria, el hospital y lo sociosanitario, que incluye profesionales de la medicina y de enfermería de familia, enfermera gestora de casos, internista del hospital y trabajador social, quienes comparten información y mantienen una comunicación continua sobre la situación del paciente33.
Limitaciones del estudioAl tratarse de una revisión narrativa con un enfoque técnico, la selección de los estudios no fue rigurosa y se realizó en función de la relevancia, la aplicabilidad y la calidad de los documentos.
ConclusionesLa coordinación entre AP y AH es imprescindible para garantizar una atención sanitaria eficiente, continuada y centrada en las personas. Desde el nivel de coordinación básica hasta el nivel de integración plena hay un proceso que culmina con un cambio en la cultura de la relación entre profesionales de ambos ámbitos asistenciales.
La atención integrada se extiende más allá del encuentro clínico, involucrando a las comunidades y fomentando la participación de los pacientes en las decisiones.
La AP tiene una posición central como garante de longitudinalidad, accesibilidad y continuidad. Las enfermeras, entre ellas también las gestoras de casos, desempeñan un papel fundamental en la coordinación y la continuidad de los cuidados.
Se necesitan herramientas que faciliten esta coordinación, como la historia clínica digital compartida, las rutas asistenciales o la comunicación directa entre profesionales.
Es imprescindible una evaluación constante y sistemática de los resultados derivados de la implantación de los modelos de integración.
Solo mediante una implicación activa de todos los niveles —profesionales clínicos, de gestión y políticos—, el fortalecimiento de la AP y la incorporación de los pacientes en las decisiones se logrará un modelo de atención verdaderamente integrado, equitativo y centrado en las necesidades de las personas.
Editor responsable del artículoSalvador Peiró.
Contribuciones de autoríaTodas las personas firmantes son responsables de todos los aspectos del manuscrito, incluyendo la revisión crítica de su contenido intelectual, la aprobación final de la versión publicada y el compromiso de responder por su integridad y rigor académico.
V. Coronado-Vázquez participó en la conceptualización del manuscrito, la estructuración argumental y la redacción inicial del texto.
R. Martín-Álvarez contribuyó al desarrollo del marco conceptual, la revisión y síntesis de la literatura científica y la revisión crítica del contenido.
J. Gómez-Salgado participó en la interpretación argumental, la integración y cohesión de los contenidos, la supervisión académica del proceso y la edición final del documento.
El autor de correspondencia certifica que todas las personas mencionadas cumplen los criterios de autoría establecidos y que no se ha excluido a nadie que reúna dichos requisitos.
FinanciaciónNinguna.
Conflictos de interesesNinguno.