Informe SESPAS 2022: La respuesta a la pandemia de COVID-19
Más datosLa pandemia de COVID-19ha mostrado su carácter sindémico, ya que al contagio por coronavirus se une la alta prevalencia de enfermedades crónicas en un contexto de gran desigualdad social, con un claro gradiente en todas ellas. Los objetivos de este artículo son: 1) mostrar un marco conceptual que permita identificar los determinantes de la desigualdad social en la COVID-19; 2) mostrar la evidencia disponible sobre las desigualdades socioeconómicas en diversos aspectos relacionados con la COVID-19 en España; y 3) realizar recomendaciones para monitorizar, comunicar e intervenir con políticas para la disminución de las desigualdades sociales en la COVID-19, mostrando ejemplos desarrollados en España. El marco conceptual incluye factores determinantes estructurales e intermedios que reflejan los diferentes ejes de desigualdad que caracterizan el carácter sindémico de la COVID-19. La revisión de la literatura publicada en España hasta julio de 2021 describe un gradiente socioeconómico en la COVID-19, aunque con hallazgos no siempre consistentes, así como un impacto desigual de muchas medidas de control de la pandemia. Las propuestas para la disminución de las desigualdades sociales en la COVID-19 incluyen: 1) garantizar la monitorización y la investigación con perspectiva de equidad; 2) reducir las desigualdades en COVID-19 a través de sus factores determinantes intermedios y estructurales; y 3) diseñar modelos de comunicación y marcos de comprensión de la pandemia que den prioridad explicativa a la desigualdad social. Teniendo en cuenta la naturaleza sindémica de la COVID-19 y el conocimiento acumulado, los sistemas de vigilancia, las intervenciones y la comunicación deben incluir la perspectiva de la equidad.
The COVID-19 pandemic has shown its syndemic nature where the contagion by coronavirus joins the high prevalence of chronic diseases in a context of great social inequality and a clear gradient of those pathologies. The objectives of this article are: 1) to show a conceptual framework of the determinants of social inequality in the COVID-19; 2) to review the available literature on socioeconomic inequalities in various aspects related to COVID-19 in Spain; and 3) propose recommendations to monitor, intervene with policies and communication guides to reduce social inequalities in COVID-19, showing examples developed in Spain. The conceptual framework includes structural and intermediate determinants reflecting the different axes of inequality that characterize the syndemic nature of COVID-19. The literature review published up to July 2021 in Spain describes a socioeconomic gradient of COVID-19, not always consistent among studies, as well as an uneven impact of many measures to control the pandemic. Finally, the proposals for reducing social inequalities in COVID-19 include: 1) to guarantee information systems and research with an equity perspective; 2) to reduce inequalities in COVID-19 through its intermediate, and economic and political determinants; and 3) to design communication models and understanding frameworks that break with hegemonies that hide the relevance of social inequality in the pandemic. Given the syndemic nature of COVID-19 and accumulated knowledge, surveillance systems, interventions and communication must include a clear perspective of health equity.
- •
La pandemia de COVID-19ha mostrado su carácter sindémico en una situación en la que al contagio por coronavirus se une la alta prevalencia de enfermedades crónicas en un contexto de gran desigualdad social, con un claro gradiente social en todas ellas.
- •
No hay que perder de perspectiva la relevancia de una mirada interseccional de esta pandemia, ya que las poblaciones se sitúan simultáneamente en varios ejes de desigualdad social (clase, género, etnia, situación administrativa o edad) que las exponen a riesgos mayores y específicos en la medida en que acumulan situaciones de vulnerabilidad.
- •
En España, la literatura publicada hasta julio de 2021 muestra un gradiente socioeconómico de la COVID-19, así como un impacto desigual de muchas medidas de control de la pandemia.
- •
Teniendo en cuenta la naturaleza sindémica de la COVID-19 y el conocimiento acumulado, los sistemas de información, las intervenciones políticas y la comunicación respecto a la COVID-19 deben incluir la perspectiva de la equidad en salud.
- •
Es necesario construir un relato que deje de priorizar la responsabilidad individual en la pandemia y sus causas más inmediatas, y que, en cambio, ponga la atención en los factores estructurales sociopolíticos que la condicionan.
Es innegable el carácter pandémico de la COVID-19, debido a su extensión geográfica mundial y al elevado número de personas afectadas, que en septiembre de 2021 alcanzaban los casi 223 millones de contagios y más de 4 millones de fallecimientos en todo el mundo. En España, las personas infectadas superaban los 5 millones y habían fallecido más de 87.000 personas.
Las raíces de la pandemia de la COVID-19 son de carácter sindémico. El antropólogo médico Merrill Singer describió cómo las enfermedades o las condiciones adversas de salud de tipo epidémico no ocurren de forma aislada, sino que interaccionan y producen efectos negativos no aditivos, sino multiplicativos, en las personas que las sufren. En el caso de la actual pandemia, existen dos categorías de enfermedades —la COVID-19 y otra serie de enfermedades crónicas no transmisibles que, a su vez, son factores de gravedad de la COVID-19— que interactúan, y que al presentar todas ellas un gradiente por nivel socioeconómico exacerban los efectos adversos de cada una de ellas en un contexto de profunda desigualdad social1. Singer destacó que las raíces últimas de las sindemias se sitúan en la violencia estructural generada por el contexto sociopolítico de cada sociedad, que expone a diversos grupos sociales en posiciones de vulnerabilidad o de directa exclusión social a riesgos directos sobre su salud. La teoría de las «causas fundamentales» de Link y Phelan refuerza esta visión, ya que sería el acceso desigual por nivel socioeconómico al capital económico, cultural y simbólico entre grupos sociales el que generaría desigualdades en los diferentes ámbitos de la pandemia. En este sentido, se ha ido publicando abundante evidencia que muestra mayores tasas de infección, de porcentajes de positividad, de ingresos hospitalarios y en unidades intensivas, así como de mortalidad por COVID-19, en zonas de mayor privación socioeconómica, en clases sociales ocupacionales manuales y en minorías étnicas2.
La concurrencia de todas estas características hace que la pandemia de COVID-19 se haya convertido en una forma extrema de sindemia, una pansindemia3, a la que la salud pública debe dar respuesta rechazando la concepción biologicista que se ha instalado como hegemónica en el debate público. Pandemias previas, como las de SARS, Zika o Ébola, ya mostraron patrones desiguales en su incidencia, tanto entre países como entre grupos socioeconómicos, siendo los brotes más frecuentes en las poblaciones más desfavorecidas, con infraestructuras más deficientes o con limitado acceso a unos servicios sanitarios de calidad. Las narrativas políticas ligadas a estas pandemias fueron miopes, con mensajes carentes de un marco de análisis de desigualdad, y tendentes a la culpabilización de las poblaciones más desfavorecidas4.
Este artículo, que se centra en la dimensión socioeconómica de las desigualdades en la COVID-19, no pierde de perspectiva la necesidad de una mirada interseccional de la sindemia, ya que las poblaciones se sitúan simultáneamente en varios ejes de desigualdad social —clase social, género, etnia, situación administrativa o edad— que las exponen a riesgos específicos añadidos, que no son el simple resultado acumulado de los derivados de su pertenencia a diferentes categorías sociales5. En este contexto, los objetivos de este artículo son: 1) describir un marco conceptual que recoja la relación entre los factores determinantes de la desigualdad social y la COVID-19; 2) mostrar la evidencia disponible sobre las desigualdades socioeconómicas en diversos aspectos relacionados con la COVID-19 en España; y 3) proponer recomendaciones para monitorizar, comunicar e intervenir con políticas para la disminución de las desigualdades socioeconómicas en la COVID-19, mostrando ejemplos útiles que se hayan desarrollado en España.
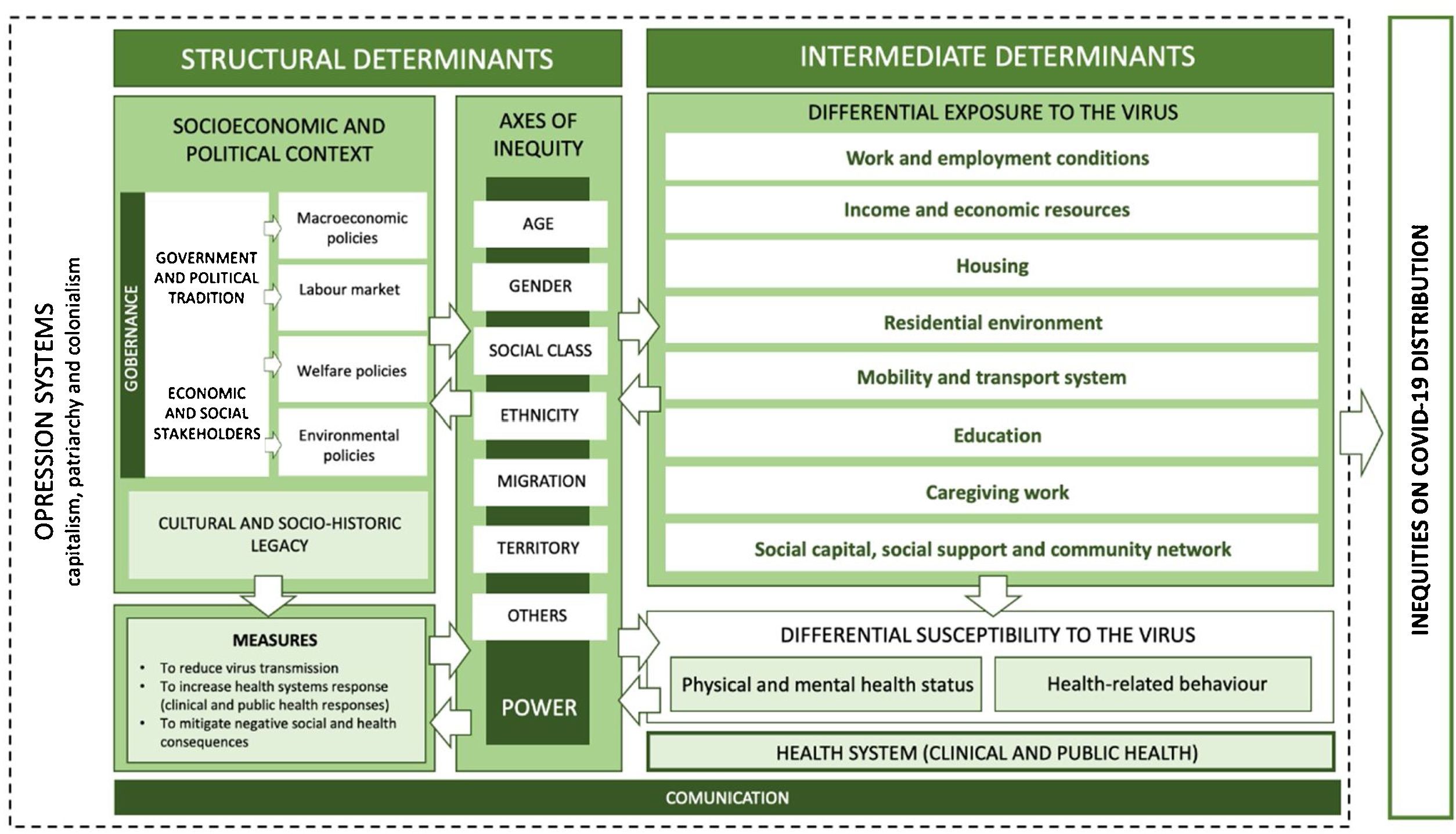
Factores determinantes de las desigualdades en la COVID-19: un marco conceptualLa figura 1 muestra los principales determinantes de las desigualdades sociales en la COVID-19, según la propuesta de Vásquez et al.6. El modelo describe los determinantes estructurales e intermedios implicados, cuya actuación se enmarca en sistemas de dominación más complejos, como son el capitalismo, el patriarcado o el colonialismo. Los determinantes estructurales son el contexto socioeconómico y político, que incluye la gobernanza, el contexto socio-histórico y cultural de cada contexto, y también las políticas relacionadas con la pandemia, que influyen en los ejes de desigualdad y, por lo tanto, en las características que tendrá la estructura social. Los distintos ejes de desigualdad —la edad, el género, la clase social, la etnia, la migración o el territorio, entre otros— determinan una distribución desigual del poder en la sociedad, lo cual repercute en las oportunidades de sufrir COVID-19 a través de la exposición a los determinantes intermedios. Estos determinantes son las condiciones de vida y trabajo de las personas, como la vivienda, el tipo de empleo, la capacidad de teletrabajo o la movilidad. Todos estos factores están relacionados con la distinta susceptibilidad al virus en función de un estado de salud previo y de unas conductas relacionadas con la salud, ya que habitualmente tienen peor estado de salud y mayor prevalencia de enfermedades crónicas las personas socioeconómicamente más desfavorecidas. Asimismo, los servicios de salud pública desempeñan un papel clave en la prevención y la vigilancia de la COVID-19, y los servicios sanitarios resultan imprescindibles para evitar un pronóstico negativo entre las personas enfermas.
Marco conceptual sobre los determinantes de las desigualdades de la COVID-19. (Fuente: Vázquez et al.6)
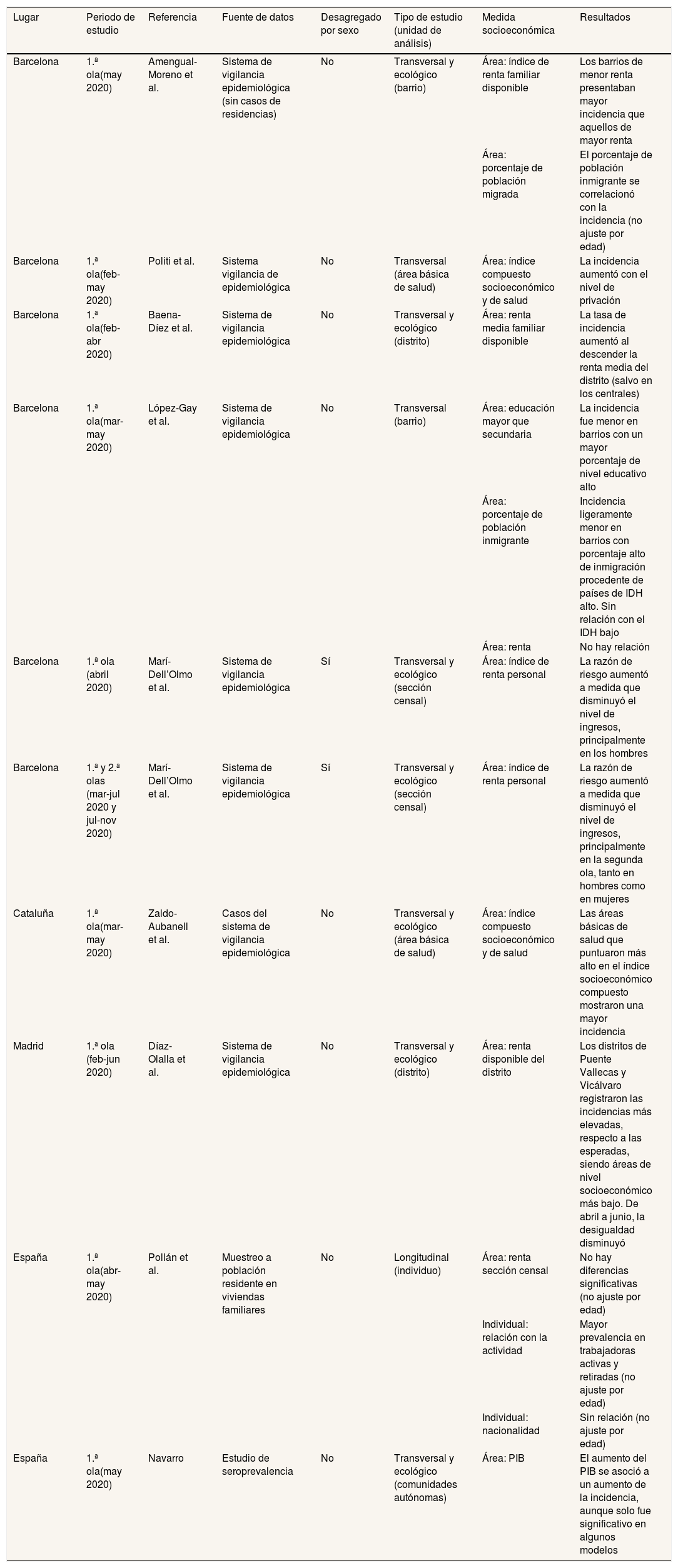
Las tablas 1-3 recogen los estudios (artículos científicos y literatura gris) publicados hasta julio de 2021 sobre desigualdades socioeconómicas en los contagios y el pronóstico de la COVID-19 en España identificados en una búsqueda no sistemática en PubMed, a partir de la combinación de los MeSH COVID-19 y SARS-CoV-2, Socioeconomic Factors y Spain. Asimismo, se localizaron publicaciones al consultar webs de las comunidades autónomas, instituciones productoras de datos sobre COVID-19 y personas expertas. Se realizó una revisión bibliográfica narrativa7 que recogió el lugar y el period de los estudios, la fuente de datos y el tipo de estudio, así como la desagregación por sexo, la medida socioeconómica utilizada y sus principales resultados.
Publicaciones sobre desigualdades socioeconómicas en la incidencia de COVID-19 en España, hasta julio de 2021
| Lugar | Periodo de estudio | Referencia | Fuente de datos | Desagregado por sexo | Tipo de estudio (unidad de análisis) | Medida socioeconómica | Resultados |
|---|---|---|---|---|---|---|---|
| Barcelona | 1.ª ola(may 2020) | Amengual-Moreno et al. | Sistema de vigilancia epidemiológica (sin casos de residencias) | No | Transversal y ecológico (barrio) | Área: índice de renta familiar disponible | Los barrios de menor renta presentaban mayor incidencia que aquellos de mayor renta |
| Área: porcentaje de población migrada | El porcentaje de población inmigrante se correlacionó con la incidencia (no ajuste por edad) | ||||||
| Barcelona | 1.ª ola(feb-may 2020) | Politi et al. | Sistema vigilancia de epidemiológica | No | Transversal (área básica de salud) | Área: índice compuesto socioeconómico y de salud | La incidencia aumentó con el nivel de privación |
| Barcelona | 1.ª ola(feb-abr 2020) | Baena-Díez et al. | Sistema de vigilancia epidemiológica | No | Transversal y ecológico (distrito) | Área: renta media familiar disponible | La tasa de incidencia aumentó al descender la renta media del distrito (salvo en los centrales) |
| Barcelona | 1.ª ola(mar-may 2020) | López-Gay et al. | Sistema de vigilancia epidemiológica | No | Transversal (barrio) | Área: educación mayor que secundaria | La incidencia fue menor en barrios con un mayor porcentaje de nivel educativo alto |
| Área: porcentaje de población inmigrante | Incidencia ligeramente menor en barrios con porcentaje alto de inmigración procedente de países de IDH alto. Sin relación con el IDH bajo | ||||||
| Área: renta | No hay relación | ||||||
| Barcelona | 1.ª ola (abril 2020) | Marí-Dell’Olmo et al. | Sistema de vigilancia epidemiológica | Sí | Transversal y ecológico (sección censal) | Área: índice de renta personal | La razón de riesgo aumentó a medida que disminuyó el nivel de ingresos, principalmente en los hombres |
| Barcelona | 1.ª y 2.ª olas (mar-jul 2020 y jul-nov 2020) | Marí-Dell’Olmo et al. | Sistema de vigilancia epidemiológica | Sí | Transversal y ecológico (sección censal) | Área: índice de renta personal | La razón de riesgo aumentó a medida que disminuyó el nivel de ingresos, principalmente en la segunda ola, tanto en hombres como en mujeres |
| Cataluña | 1.ª ola(mar-may 2020) | Zaldo-Aubanell et al. | Casos del sistema de vigilancia epidemiológica | No | Transversal y ecológico (área básica de salud) | Área: índice compuesto socioeconómico y de salud | Las áreas básicas de salud que puntuaron más alto en el índice socioeconómico compuesto mostraron una mayor incidencia |
| Madrid | 1.ª ola (feb-jun 2020) | Díaz-Olalla et al. | Sistema de vigilancia epidemiológica | No | Transversal y ecológico (distrito) | Área: renta disponible del distrito | Los distritos de Puente Vallecas y Vicálvaro registraron las incidencias más elevadas, respecto a las esperadas, siendo áreas de nivel socioeconómico más bajo. De abril a junio, la desigualdad disminuyó |
| España | 1.ª ola(abr-may 2020) | Pollán et al. | Muestreo a población residente en viviendas familiares | No | Longitudinal (individuo) | Área: renta sección censal | No hay diferencias significativas (no ajuste por edad) |
| Individual: relación con la actividad | Mayor prevalencia en trabajadoras activas y retiradas (no ajuste por edad) | ||||||
| Individual: nacionalidad | Sin relación (no ajuste por edad) | ||||||
| España | 1.ª ola(may 2020) | Navarro | Estudio de seroprevalencia | No | Transversal y ecológico (comunidades autónomas) | Área: PIB | El aumento del PIB se asoció a un aumento de la incidencia, aunque solo fue significativo en algunos modelos |
IDH: índice de desarrollo humano; PIB: producto interior bruto.
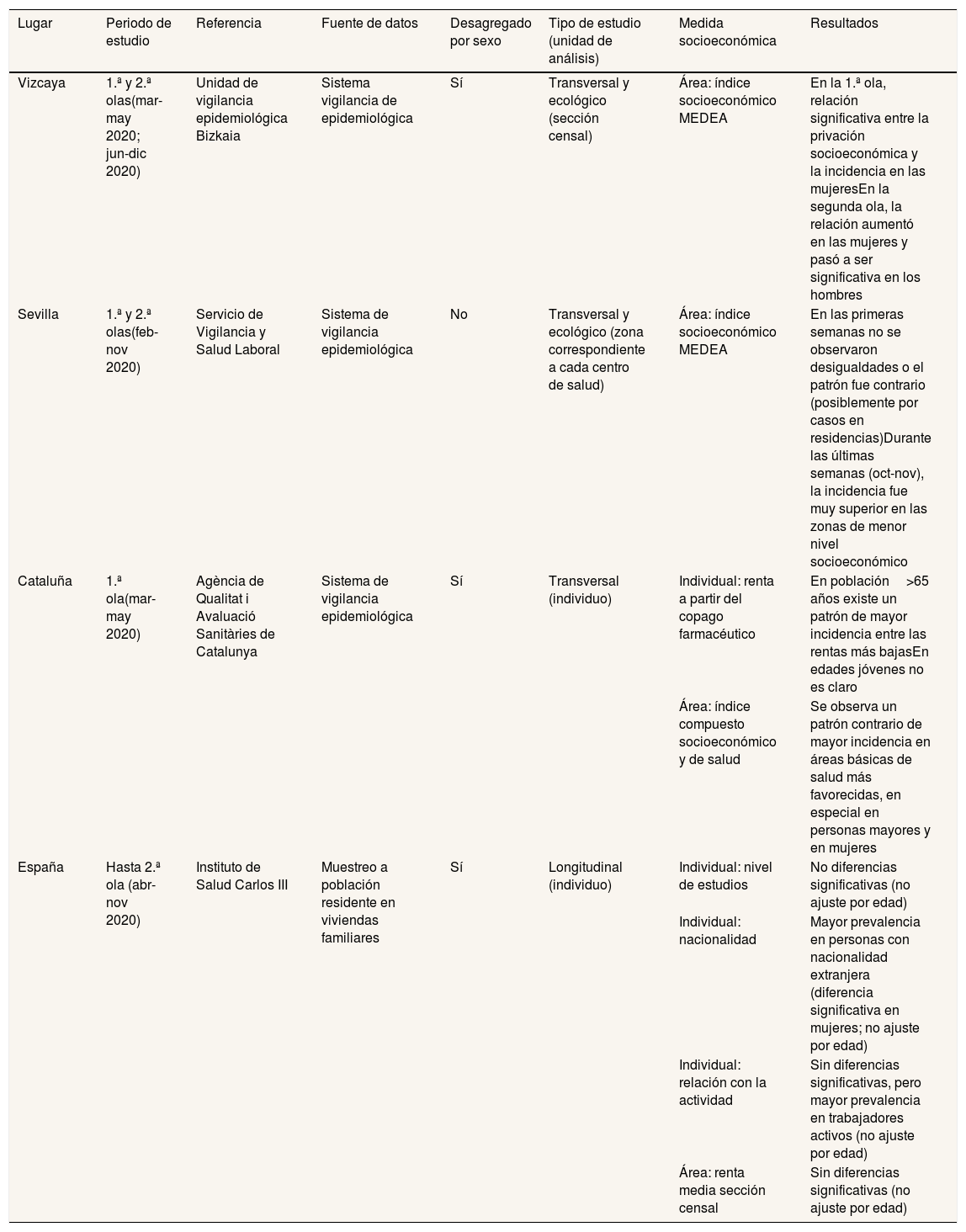
Informes y literatura gris sobre desigualdades socioeconómicas en la incidencia de COVID-19 en España, publicados hasta julio de 2021
| Lugar | Periodo de estudio | Referencia | Fuente de datos | Desagregado por sexo | Tipo de estudio (unidad de análisis) | Medida socioeconómica | Resultados |
|---|---|---|---|---|---|---|---|
| Vizcaya | 1.ª y 2.ª olas(mar-may 2020; jun-dic 2020) | Unidad de vigilancia epidemiológica Bizkaia | Sistema vigilancia de epidemiológica | Sí | Transversal y ecológico (sección censal) | Área: índice socioeconómico MEDEA | En la 1.ª ola, relación significativa entre la privación socioeconómica y la incidencia en las mujeresEn la segunda ola, la relación aumentó en las mujeres y pasó a ser significativa en los hombres |
| Sevilla | 1.ª y 2.ª olas(feb-nov 2020) | Servicio de Vigilancia y Salud Laboral | Sistema de vigilancia epidemiológica | No | Transversal y ecológico (zona correspondiente a cada centro de salud) | Área: índice socioeconómico MEDEA | En las primeras semanas no se observaron desigualdades o el patrón fue contrario (posiblemente por casos en residencias)Durante las últimas semanas (oct-nov), la incidencia fue muy superior en las zonas de menor nivel socioeconómico |
| Cataluña | 1.ª ola(mar-may 2020) | Agència de Qualitat i Avaluació Sanitàries de Catalunya | Sistema de vigilancia epidemiológica | Sí | Transversal (individuo) | Individual: renta a partir del copago farmacéutico | En población>65 años existe un patrón de mayor incidencia entre las rentas más bajasEn edades jóvenes no es claro |
| Área: índice compuesto socioeconómico y de salud | Se observa un patrón contrario de mayor incidencia en áreas básicas de salud más favorecidas, en especial en personas mayores y en mujeres | ||||||
| España | Hasta 2.ª ola (abr-nov 2020) | Instituto de Salud Carlos III | Muestreo a población residente en viviendas familiares | Sí | Longitudinal (individuo) | Individual: nivel de estudios | No diferencias significativas (no ajuste por edad) |
| Individual: nacionalidad | Mayor prevalencia en personas con nacionalidad extranjera (diferencia significativa en mujeres; no ajuste por edad) | ||||||
| Individual: relación con la actividad | Sin diferencias significativas, pero mayor prevalencia en trabajadores activos (no ajuste por edad) | ||||||
| Área: renta media sección censal | Sin diferencias significativas (no ajuste por edad) |
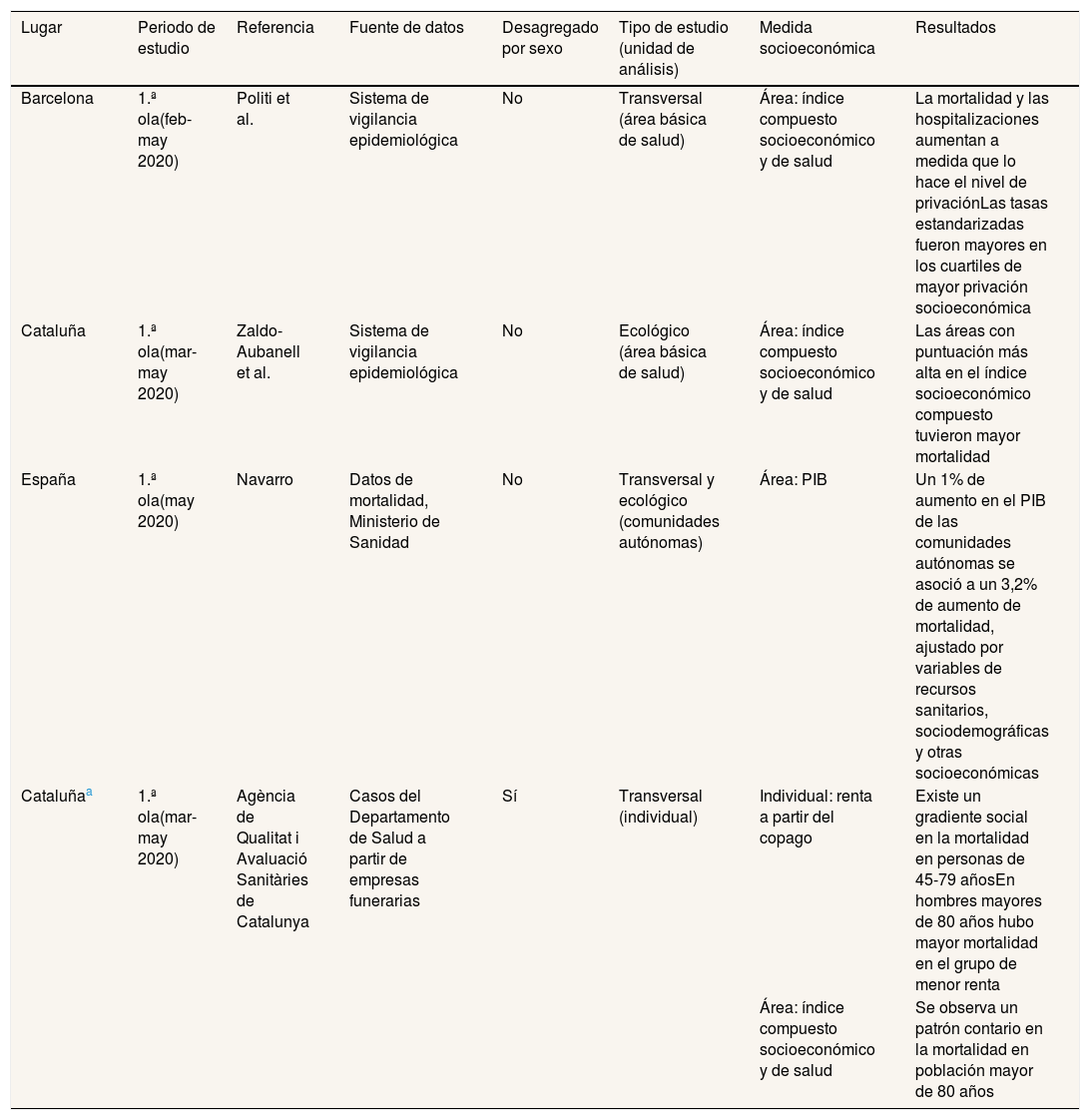
Publicaciones sobre desigualdades socioeconómicas en las hospitalizaciones y la mortalidad por COVID-19 en España, hasta julio de 2021
| Lugar | Periodo de estudio | Referencia | Fuente de datos | Desagregado por sexo | Tipo de estudio (unidad de análisis) | Medida socioeconómica | Resultados |
|---|---|---|---|---|---|---|---|
| Barcelona | 1.ª ola(feb-may 2020) | Politi et al. | Sistema de vigilancia epidemiológica | No | Transversal (área básica de salud) | Área: índice compuesto socioeconómico y de salud | La mortalidad y las hospitalizaciones aumentan a medida que lo hace el nivel de privaciónLas tasas estandarizadas fueron mayores en los cuartiles de mayor privación socioeconómica |
| Cataluña | 1.ª ola(mar-may 2020) | Zaldo-Aubanell et al. | Sistema de vigilancia epidemiológica | No | Ecológico (área básica de salud) | Área: índice compuesto socioeconómico y de salud | Las áreas con puntuación más alta en el índice socioeconómico compuesto tuvieron mayor mortalidad |
| España | 1.ª ola(may 2020) | Navarro | Datos de mortalidad, Ministerio de Sanidad | No | Transversal y ecológico (comunidades autónomas) | Área: PIB | Un 1% de aumento en el PIB de las comunidades autónomas se asoció a un 3,2% de aumento de mortalidad, ajustado por variables de recursos sanitarios, sociodemográficas y otras socioeconómicas |
| Cataluñaa | 1.ª ola(mar-may 2020) | Agència de Qualitat i Avaluació Sanitàries de Catalunya | Casos del Departamento de Salud a partir de empresas funerarias | Sí | Transversal (individual) | Individual: renta a partir del copago | Existe un gradiente social en la mortalidad en personas de 45-79 añosEn hombres mayores de 80 años hubo mayor mortalidad en el grupo de menor renta |
| Área: índice compuesto socioeconómico y de salud | Se observa un patrón contario en la mortalidad en población mayor de 80 años |
PIB: producto interior bruto.
La mayoría de los estudios analizaron datos de incidencia durante la primera ola (marzo-junio 2020), centrados en Cataluña o Barcelona desde una perspectiva ecológica. Los estudios apenas aportaron datos desagregados por sexo8–12. Se observó un gradiente por el cual en las áreas socioeconómicamente más desfavorecidas (según la renta11–15 u otros índices compuestos8,16–18) se registraron incidencias de COVID-19 más altas. Se encontraron desigualdades aun utilizando unidades de análisis extensas y heterogéneas, como los distritos de las ciudades.
La magnitud de las desigualdades fue diversa dependiendo de la unidad de análisis, lo que no permite comparaciones precisas entre estudios. En Barcelona, se observó una tasa de incidencia acumulada 2,5 veces mayor en el distrito socioeconómicamente más desfavorecido15 y un 42% mayor en el quintil más desfavorecido14. En Vizcaya, la incidencia fue un 20% superior en el quintil de secciones censales más desfavorecido al comienzo de la pandemia8. No se encontró un patrón claro por sexo en la magnitud de las desigualdades.
Respecto a las diferencias entre la primera y la segunda olas (julio-diciembre de 2020), los estudios basados en datos socioeconómicos del censo8,11 mostraron un aumento de las desigualdades, en especial en las mujeres. Con datos del distrito sanitario de Sevilla, otro informe describió que, mientras en la primera ola no se observaron desigualdades o la incidencia fue superior en áreas correspondientes a los centros de salud de mayor nivel socioeconómico, durante la segunda ola las áreas de menor nivel registraron una incidencia más de un 50% superior18. Hay que considerar la limitada comparabilidad entre olas, debido a que la información proveniente de la primera se basaba, fundamentalmente, en los casos hospitalizados o de personas trabajadoras en los servicios sanitarios. La extensión del diagnóstico mediante prueba de reacción en cadena de la polimerasa (PCR) a partir de la segunda ola permitió realizar análisis con un enfoque poblacional12.
En algunos estudios no se encontraron desigualdades o el patrón fue inverso17,19. Destaca el estudio de seroprevalencia ENE-COVID, de base individual, que analizó la presencia de anticuerpos en la población española y que solo halló desigualdades según la nacionalidad, con mayor prevalencia en personas extranjeras9,19.
En cuanto a los estudios sobre hospitalizaciones y mortalidad por COVID-19, los resultados fueron diversos. Un estudio con datos individuales describió que las tasas aumentaban a medida que lo hacía la privación16. Este mismo gradiente se ha descrito también para la mortalidad en el conjunto de Cataluña según la renta individual10. Por el contrario, un estudio que analizó la asociación entre distintas variables (contaminación, industrias, uso de la tierra, índice de nivel socioeconómico de la zona básica de salud) y la mortalidad por COVID-19 en Cataluña describió que, a mayor nivel socioeconómico, aumentaba la mortalidad. Hay que señalar que el índice de nivel socioeconómico utilizado también incluía variables de salud (esperanza de vida, mortalidad prematura y hospitalizaciones prevenibles), lo que dificulta su interpretación17.
Más allá de los contagios: impacto desigual de la gestión de la pandemiaLa sindemia también ha tenido un impacto en las desigualdades en salud a través de las medidas para su gestión. En España, varios estudios han mostrado que el confinamiento domiciliario estricto de 2020 impactó negativamente sobre la salud mental de la población y sobre diferentes determinantes sociales de la salud, y que este impacto fue mayor en las personas de las clases más desfavorecidas20–22.
Las medidas de distanciamiento social y de reducción de la actividad y la movilidad han impactado enormemente en la situación económica y el mercado laboral. Este impacto fue mayor en las personas con trabajos menos cualificados23, que se han concentrado en mayor medida en los sectores económicos más afectados por la pandemia y con menor posibilidad de teletrabajar. Un estudio mostró que, en España, la posibilidad de teletrabajar era más de tres veces mayor en las personas con estudios universitarios que en las personas que no habían superado el bachillerato24. Asimismo, pese a la importancia de haber implementado los expedientes de regulación temporal de empleo (ERTE)25, estos han cubierto menos a la población trabajadora más precaria, reproduciendo la dualidad del mercado laboral23. Un estudio con datos de mayo y noviembre de 2020 mostró que la pérdida de renta durante la pandemia fue mayor cuanto menor era la renta en el periodo prepandemia26.
El cierre del sistema educativo fue otra de las medidas con un impacto desigual en la salud y el bienestar de la infancia y la adolescencia27. En relación con las desigualdades generadas sobre los resultados académicos, en los Países Bajos (con un sistema de educación pública universal, muy bien dotado y con un alto nivel de digitalización en los hogares) se ha mostrado que el impacto negativo de las 8 semanas de cierre en el aprendizaje fue un 60% mayor en las familias más desfavorecidas28. En España, diversos estudios han descrito importantes desigualdades en las oportunidades de aprendizaje y en las condiciones para el seguimiento de las clases durante el periodo de cierre escolar y de confinamiento domiciliario, debido en parte a la brecha digital existente29. La reapertura de las escuelas durante las fases sucesivas de la pandemia tuvo efectos positivos en la socialización y en la salud física y mental de las criaturas, sobre todo para la infancia más desfavorecida30.
Respecto a los cambios que introdujo la pandemia en el sistema sanitario público en cuanto a la atención telemática, los resultados preliminares parecen mostrar que han podido aumentar las desigualdades en el acceso a la atención sanitaria31.
Líneas de actuación para la reducción de las desigualdades en la COVID-19A pesar de lo preliminar de los hallazgos incluidos, puede afirmarse que en España también se han observado desigualdades sociales, tanto en la incidencia como en el pronóstico y en las consecuencias de la gestión de la COVID-19. Sin embargo, los estudios publicados presentan algunas limitaciones metodológicas en sus diseños, en su mayoría de tipo ecológico, y existen discrepancias entre ellos que requieren un análisis con mayor detalle. La inexistencia de desigualdades según el estudio de base individual ENE-COVID9 es una de ellas. Además, la mayoría de los estudios han analizado la primera ola, muy afectada por la infrarrepresentación de casos, lo que deja pendiente aún el estudio de la evolución de estas desigualdades. Esta revisión no ha considerado la influencia específica de otros ejes de desigualdad, como el género, la etnia o la edad (de los que se habla en otros artículos de este Informe SESPAS), lo que también limita el alcance de sus conclusiones.
En todo caso, tal como describe el marco teórico mostrado (fig. 1), la desigual distribución en los determinantes sociales de la salud podría explicar dichos resultados. Las condiciones inadecuadas de las viviendas y la aglomeración de personas, las condiciones de trabajo precarias, con derechos laborales limitados, la imposibilidad de aislamiento real, y los mayores desplazamientos de grupos sociales más desaventajados, podrían explicar lo recogido por el nivel socioeconómico de los estudios incluidos. Asimismo, el pronóstico negativo de la enfermedad aumenta en poblaciones con un estado de salud deteriorado y con problemas crónicos preexistentes, siendo la probabilidad de padecer estas condiciones inversamente proporcional al nivel socioeconómico2.
Se han publicado varias propuestas en el contexto español23,32 y en el ámbito internacional33 que recogen recomendaciones acerca de cómo incorporar la mirada de la equidad en la actual pandemia y en posibles futuras. Tomando como base algunos de sus planteamientos, proponemos cuatro líneas de actuación para la reducción de las desigualdades socioeconómicas en la COVID-19, destacando algunas actuaciones que se han llevado a cabo en España.
Garantizar sistemas de monitorización e investigación con perspectiva de equidadLa infrafinanciación histórica de la salud pública en España explica en parte que no hubiera sistemas de información suficientemente preparados para monitorizar la sindemia con perspectiva de equidad. A lo largo de los meses, tanto el Ministerio de Sanidad como las comunidades autónomas y algún municipio han dispuesto de sistemas de información al respecto, pero la mayoría de ellos no han presentado sus datos claramente desagregados por nivel socioeconómico u otros ejes de desigualdad. El caso del sexo es en especial paradigmático, ya que, aun siendo un requerimiento legal, su consideración, junto con la del género —variables de posición social que miden la desigualdad social entre hombres y mujeres—, ha sido muy escasa en la monitorización de la pandemia34. La ciudad de Barcelona constituye un ejemplo a destacar, pues desde el comienzo de la pandemia ha ofrecido datos de contagios y mortalidad por edad, sexo, territorio y nivel socioeconómico (https://webs.aspb.cat/covid19aldiabcn/), y posteriormente ha analizado la información sobre vacunaciones desde esta perspectiva35.
Resulta indispensable contar con recursos suficientes y voluntad política para poder investigar con más profundidad la existencia de las desigualdades y sus causas, así como los impactos de la COVID-19 en los diferentes determinantes sociales de la salud.
Reducir las desigualdades en los contagios mediante la actuación sobre los determinantes intermediosSe requieren intervenciones para reducir las desigualdades en los determinantes intermedios de la vulnerabilidad a los contagios (como las características de las viviendas, las condiciones laborales, la movilidad, el acceso al sistema sanitario o la educación). Así, por ejemplo, la garantía del cumplimiento de unas condiciones de trabajo seguras, en especial en sectores con alta precariedad y en los que se han producido brotes, resulta muy importante. Tal como publicó el Ministerio de Sanidad, la intervención de la Inspección de Trabajo y Seguridad Social y de otros agentes debe ser efectiva y contar con todos los medios para poder prevenir y controlar la epidemia en sectores laborales particularmente expuestos36.
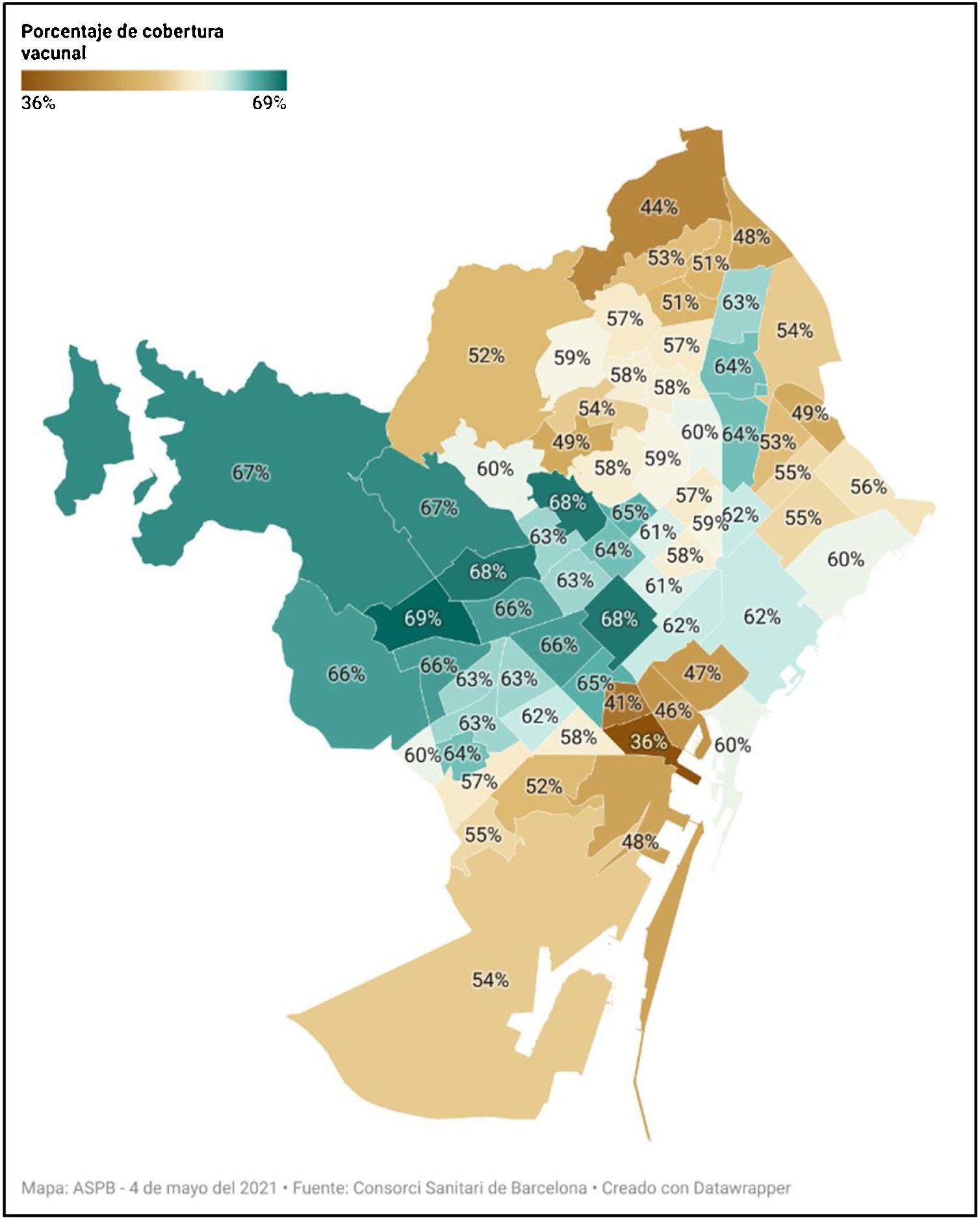
Otras intervenciones sobre la mejora en la distribución social de ciertos recursos individuales, como la accesibilidad a los servicios o el nivel de conocimiento de la enfermedad, también pueden modificar la exposición y el pronóstico de esta entre los grupos más desfavorecidos. Con el objetivo de reducir las desigualdades sociales en la cobertura vacunal entre barrios de Barcelona (fig. 2), se actuó sobre las barreras digitales y de idioma, fortaleciendo los puntos de ayuda para obtener cita y las campañas de información, y posteriormente se establecieron puntos específicos de vacunación sin cita en los barrios con menores coberturas, que coincidían con aquellos de menor nivel socioeconómico35. Asturias, por su parte, también incluyó desde el inicio de su estrategia de vacunación un enfoque que tenía en cuenta el nivel económico y educativo de la población diana, así como a colectivos especialmente vulnerables, como población inmigrante irregular o en situación de prostitución, para alcanzar poblaciones de menor cobertura37.
Asimismo, los protocolos de rastreo para identificar casos y contactos deberían incorporar sistemáticamente datos sobre, al menos, las condiciones de vivienda y de trabajo, que han limitado el cumplimiento adecuado de las medidas preventivas como el confinamiento y el mantenimiento de la distancia social. Otras poblaciones aún más excluidas, como son las personas sin hogar o en situación administrativa irregular, han quedado directamente fuera del radar de la mayoría de las Administraciones. Una colaboración y una coordinación estrechas entre los servicios de salud pública, la atención primaria y los servicios sociales favorecería esta vía. El Gobierno de Navarra ha actuado para la detección y la intervención en situaciones de dificultad para el cumplimiento de las cuarentenas, activando recursos de urgencia para la cobertura de necesidades básicas (derivación a recursos de aislamiento, o entrega de alimentación y medicamentos a domicilio)38. Asturias39 y Barcelona35 también han activado recursos para aquellas personas sin vivienda estable, sin hogar o en situación de drogodependencia, facilitando el cumplimiento adecuado de los aislamientos y las cuarentenas.
Reducir las desigualdades en COVID-19 mediante la actuación sobre los determinantes estructuralesSon necesarias políticas de extensión de derechos de ciudadanía que reduzcan la desigualdad social, como el Ingreso Mínimo Vital, aprobado por el Gobierno de España en mayo de 2020 (aunque con alcance limitado, por el bajo porcentaje de concesión). Sus efectos positivos a corto y largo plazo sobre el acceso a diversos determinantes de las desigualdades en salud (educación, vivienda o capital social)40 tendrán un impacto favorecedor en la equidad relacionada con la COVID-19. Asimismo, la suficiente extensión de los ERTE, tanto en tiempo como a sectores más precarios, es indispensable para mantener el empleo y evitar el aumento de la desigualdad social por efecto del deterioro del mercado laboral25.
También es indispensable que, siguiendo los principios de «Salud en todas las políticas», se amplíe la mirada para que todas las políticas de gestión de la crisis consideren su potencial impacto desigual sobre los determinantes sociales y sobre la salud de la población. Para ello, resultan útiles herramientas como la evaluación del impacto en salud, que permite introducir el enfoque de la equidad en el diseño de intervenciones para la gestión de la pandemia, previendo los impactos positivos y negativos de dichas medidas en los diferentes grupos de población y emitiendo recomendaciones para asegurar la equidad en salud. En este sentido, el Gobierno de Navarra, a inicios de la desescalada de 2020, evaluó el impacto que las diferentes medidas, como los confinamientos, el cierre de escuelas o el acceso no presencial al sistema sanitario, podían tener sobre la salud y las desigualdades en salud, con el objetivo de incorporar tal conocimiento en la toma de decisiones. Posteriormente, el análisis se extendió al País Vasco y a la región de Nueva Aquitania (Francia) de forma coordinada41.
Nuevos modelos de comunicación en salud pública y marcos de comprensión de la pandemiaTodas las líneas de actuación anteriores requerirían estar enmarcadas en modelos de comunicación en salud pública que partan de una mirada de equidad. Es necesario que la comunicación sobre la pandemia, sus causas y sus consecuencias tenga en cuenta la evidencia disponible acerca de su desigual distribución en los mensajes transmitidos por los medios de comunicación, las redes sociales, etc. En términos más estructurales, hay que proponer y practicar marcos de comprensión de la pandemia que ayuden a superar la hegemonía neoliberal y su impacto en la gestión política: abogar, desde lo discursivo, a favor de un modelo normativo que proteja la vida y que entienda que en la vulnerabilidad reside la interdependencia y, con ello, el valor de lo común, de las alianzas colectivas y de las redes como generadoras de buena vida para todas las personas.
Se debe atajar la hegemonía biomédica en la interpretación de esta pandemia, la cual ha reforzado estructuras jerárquicas de relación y toma de decisiones, que han fortalecido dinámicas paternalistas. Es necesario que la población construya un relato que deje de priorizar la responsabilidad individual en la pandemia y sus causas más inmediatas, y que, en cambio, ponga la atención en los factores estructurales sociopolíticos que la han condicionado. Para ello, la salud pública debe avanzar en la redefinición de sus marcos de análisis e intervención, que eviten abordajes medicalizadores de las desigualdades en salud42 y que consideren, en cambio, la necesidad de transformar las raíces más profundas de la estratificación social como punto de partida.
ConclusionesEste estudio hace evidente la importancia de entender y afrontar la pandemia de la COVID-19 desde la perspectiva de la equidad, a pesar de que los estudios y las evidencias en nuestro país aún son escasos. Teniendo en cuenta la naturaleza sindémica de la COVID-19 y el conocimiento acumulado, los sistemas de información, las intervenciones políticas y la comunicación respecto a la COVID-19 deben incluir la perspectiva de la equidad en salud.
Disponibilidad de bases de datos y material para réplicaEste estudio no ha utilizado datos primarios y los distintos resultados alcanzados se han obtenido a partir de otros estudios que se referencian en la bibliografía.
Contribuciones de autoríaA. Bacigalupe y U. Martín concibieron los objetivos y la estructura del artículo. La primera versión fue escrita por A. Bacigalupe con la colaboración de C. Borrell, U. Martín y M. Franco. Todas las personas firmantes revisaron el manuscrito, realizaron aportaciones relevantes y aprobaron su versión final.
AgradecimientosA las personas que desde diferentes comunidades autónomas y desde el Ministerio de Sanidad han suministrado información relevante sobre las actuaciones que se estaban desarrollando en cada contexto.
FinanciaciónNinguna.
Conflicto de interesesNinguno.