Realizar una revisión general y crítica sobre las evidencias publicadas sobre la efectividad, las diferentes metodologías y los condicionantes de los estudios de contactos en las infecciones de transmisión sexual, y sus particularidades según los diferentes agentes causantes. En segundo lugar, revisar el estado actual de la actividad de los estudios de contactos para infecciones de transmisión sexual en los países occidentales.
MétodosSe realizó una búsqueda sistemática, en bases de datos bibliográficas e Internet, de publicaciones científicas, guías y disposiciones legales sobre la actividad de estudios de contactos en infecciones de transmisión sexual.
ResultadosLos estudios de contactos para las infecciones de transmisión sexual están específicamente indicados en las infecciones por Neisseria gonorrhoeae, Chlamydia trachomatis y el virus de la inmunodeficiencia humana, así como en la sífilis. Las principales metodologías son la basada en el paciente, en el profesional sanitario o la notificación condicionada, a las cuales hay que añadir la dispensación directa del tratamiento por parte del paciente y el uso de las nuevas tecnologías. Hay numerosos estudios que evalúan su eficacia, su efectividad y los condicionantes sociales y legales en diferentes países y poblaciones. Esto contrasta con la casi inexistencia de guías locales, disposiciones legales y estudios de carácter científico publicados en nuestro país, que planteen cuestiones directamente relacionadas con los estudios de contactos para infecciones de transmisión sexual.
ConclusionesLos estudios de contactos para infecciones de transmisión sexual son una herramienta cada vez más imprescindible en salud pública. Es importante que se valore esta actividad y que se incluya de manera formal y efectiva en los programas de control y prevención de las infecciones de transmisión sexual de las diferentes comunidades autónomas, se lleven a cabo proyectos de investigación en esta área y se desarrollen el marco legal y las guías específicas adaptadas a nuestro ámbito.
To undertake a critical literature review of published evidence on the effectiveness of contact tracing in sexually transmitted infections, mechanisms of referral, and the criteria for initiating this activity. To describe how these factors vary by causative agent and to characterize the current state of contact tracing in sexually transmitted infections in developed countries.
MethodsA systematic literature review was undertaken using online databases and scientific publications, as well as guidelines and documents pertaining to the legal framework within which contact tracing takes place.
ResultsContact tracing is specifically recommended for infections caused by Neisseria gonorrhoeae, Chlamydia trachomatis, syphilis and HIV. The principal approaches to contact tracing reported were patient referral, provider referral or conditional patient referral. In addition, patient-dispensed partner treatment and the use of new technologies were reported. Numerous studies have evaluated the efficacy, effectiveness and social and legal context of contact tracing in different countries and populations. This situation contrasts with that in Spain, where there is a notable absence of guidelines, legal framework and formal studies dealing with contact tracing in sexually transmitted infections.
ConclusionsContact tracing is an increasingly important tool in the public health management of sexually transmitted infections and should be valued as such. This activity should be an integral and effective component of the control and prevention of sexually transmitted infection programmes in all autonomous regions in Spain. Research in this field is required to develop the legal framework and practice guidelines appropriate to the local context.
El estudio de los contactos en las infecciones de transmisión sexual (ITS) se define por la notificación activa a los compañeros sexuales de un caso diagnosticado de una ITS, para que sean atendidos y evaluados por un profesional sanitario. Como añadido fundamental, incluye la inducción de cambios de comportamiento en el caso índice y en los contactos para que eviten la transmisión actual o la adquisición futura de cualquier ITS. En este sentido, el estudio de los contactos es una actividad diferenciada, aunque complementaria, del estudio de los brotes epidémicos, caracterizados por la excepcionalidad de la situación, ya que por concepto el estudio de los contactos se aplica en las condiciones epidemiológicas de base, cuando no hay más casos de los esperados.
El estudio de los contactos para ITS es una metodología usada ya a finales del siglo xix en Inglaterra y extendida a otros países del orbe occidental desde mediados del siglo xx. Se sustenta en la noción de que muchas ITS tienen un período asintomático durante el cual, si se realiza el diagnóstico y el tratamiento adecuados, puede prevenirse la morbimortalidad asociada y romper a su vez la cadena de transmisión (evitar nuevas infecciones a terceros). Se obtendría así un beneficio individual (disminución de complicaciones, de reinfecciones del caso índice y de secuelas derivadas del diagnóstico tardío) y comunitario (disminución de la incidencia). Este marco teórico no se traduce en la práctica habitual en resultados evidentes comparables con los de otras enfermedades infecciosas (p. ej. la tuberculosis), debido al escaso uso de esta metodología de forma sistemática y estandarizada por parte del personal sanitario, a la inexistencia de recursos específicos, a la falta de monitorización y de evaluación continuada de dicha actividad, y a las dificultades inherentes que presenta cualquier intervención en el ámbito de la salud sexual y reproductiva.
La epidemiología de las ITS está cambiando en los últimos años. Se está observando una reemergencia de la sífilis y de las infecciones por el virus de la inmunodeficiencia humana (VIH), y la aparición de cepas de gonococo multirresistentes y de brotes de formas clínicas otrora raras (p. ej. el linfogranuloma venéreo). Este fenómeno va a la par de las nuevas pautas de comportamiento: el uso de las nuevas tecnologías para la búsqueda de contactos sexuales (con frecuencia esporádicos y anónimos), la alta movilidad de la población, la relajación en el uso de los métodos de barrera, etc. Este panorama hace incuestionable la adopción de nuevas estrategias de control y prevención, entre las cuales cabe contar con los estudios de los contactos, con toda su riqueza metodológica basada en la evidencia científica publicada.
En España son escasas las recomendaciones oficiales sobre la práctica de estudios de los contactos en las ITS, ni se dispone de ningún estudio publicado que evalúe esta actividad. Tampoco hay guías locales adaptadas a nuestro ámbito. Esto contrasta con la proliferación de guías y recomendaciones en otros países desarrollados, y con el interés creciente por los estudios de los contactos en las ITS en Europa, cristalizado en iniciativas concretas del European Center for Disease Control (ECDC, http://ecdc.europa.eu), que ha creado un grupo de trabajo estable sobre este tema (ECDC Partner Notification Study Group). Estas guías se sustentan en la evidencia científica de que los estudios de los contactos son una herramienta que puede complementar las estrategias de control y prevención de las ITS (cribados dirigidos, tests rápidos, control de brotes…), aunque haya una notable diversidad metodológica con cierto grado de controversia respecto a su efectividad y coste-efectividad.
En este trabajo nos proponemos realizar una revisión general y crítica sobre las evidencias publicadas en cuanto a la efectividad, las diferentes metodologías y los condicionantes de los estudios de los contactos en las ITS, y sus particularidades según los diferentes agentes causantes.
Materiales y métodosSe ha realizado una búsqueda sistemática en bases de datos bibliográficas e Internet (Medline, Cochrane database, EPPI Evidence, The Campbell library) sobre publicaciones, webs oficiales de agencias de salud europeas y de otros países (Centers for Disease Control and Prevention de Estados Unidos [CDC], ECDC, Australia, Reino Unido y Canadá), estudios de evaluación y guías sobre notificación de contactos, utilizando las palabras clave “Partner Notification”, “Contact tracing”, “Sexually Transmitted Infection”, “Sexually Transmitted Diseases”, “Chlamydia trachomatis”, “Neisseria gonorrhoeae”, “Cost-efectiveness”, “HIV” y “Syphilis”. Se incluyeron publicaciones sin límite temporal, aunque como criterio de selección se excluyeron aquellas con información redundante o con evidencias claramente superadas por publicaciones posteriores o ya citadas en las revisiones publicadas y referenciadas. Se seleccionaron específicamente las publicaciones con diseños epidemiológicos de alta calidad (ensayos clínicos, estudios de evaluación de intervenciones) y las revisiones sistemáticas sobre aspectos concretos, publicadas en revistas con alto factor de impacto. En total se cribaron 1432 publicaciones, de las cuales se referencian 74, además de otras fuentes bibliográficas (capítulos de libros) y guías oficiales sobre estudios de contactos.
ResultadosMetodología de la notificación de contactosHay tres modalidades básicas de estudio de los contactos: la notificación llevada a cabo por el caso índice (patient referral, PaR), la notificación por parte del profesional sanitario (provider referral, PoR) y la notificación condicionada (conditional-patient referral, CpR), en la cual inicialmente el paciente se responsabiliza de la notificación durante un tiempo y después se hace cargo el profesional sanitario si no ha contactado con todas las parejas potencialmente expuestas. A esta clasificación esquemática hay que añadir dos importantes aportaciones metodológicas particulares: la dispensación directa de medicación por parte del caso índice (patient-delivered partner treatment, PDPT) y el uso de las nuevas tecnologías (Internet, SMS).
Tres revisiones publicadas hasta hoy exploran la efectividad de estas formas básicas y concluyen de forma concordante que la mayor efectividad (mayor proporción de contactos referidos y tratados)1-3 se observa con el PoR, y que esta efectividad aumenta con las medidas de refuerzo adicionales (seguimiento telefónico, refuerzo positivo mediante entrevistas preparadas)4-6. Entre estos instrumentos coadyuvantes se encuentran el uso de tarjetas de notificación a los contactos (con la triple función de romper la barrera de comunicación, informar correctamente al contacto sobre dónde puede buscar atención médica y como documento de visita preferente), el seguimiento activo del caso índice (con llamadas telefónicas o visitas programadas) y las entrevistas dirigidas para obtener más información para localizar a los contactos. Se ha observado también un rendimiento más alto en los casos de VIH, gonococia y sífilis del CpR en comparación con el PaR3, pero merece las mismas consideraciones de coste-efectividad que el PoR (mayor consumo de recursos).
Hay otros modelos mixtos en que la pareja notifica la situación a sus contactos con el apoyo simultáneo del profesional sanitario (dual referral). Esta estrategia se recomienda en circunstancias personales comprometidas y en ITS de especial relevancia (infección por el VIH).
El PDPT sólo es aplicable a las infecciones por Trichomonas vaginalis, Neisseria gonorrhoeae y Chlamydia trachomatis. Los CDC han desarrollado una guía específica para el PDPT7. Esta metodología implica que el paciente o un profesional sanitario capacitado dispensen la medicación a los contactos potencialmente expuestos sin realizar una evaluación clínica ni un diagnóstico de laboratorio. Tiene por objetivo salvar uno de los principales escollos del estudio de los contactos, es decir, que sean tratados aquellos pacientes que aun siendo notificados no se procurarán atención médica especializada. Pero no deja de ser también un proceso de notificación para que los contactos sean atendidos, por lo que debe acompañarse de la recomendación de que el contacto sea evaluado clínicamente y se le informe de manera adecuada sobre cómo realizar la toma de la medicación y de los posibles efectos adversos7. No es, pues, una simple sustitución de cualquier otra metodología de estudio de los contactos. Esta estrategia disminuye el número de recurrencias y de reinfecciones por C. trachomatis y N. gonorrhoeae de los casos índice en la población heterosexual8-10. En contrapartida, aumenta el número de pacientes referidos y evaluados3,11, y un reciente estudio apunta que el PDPT es más efectivo que la PaR cuando se evalúan las reinfecciones o la persistencia de la infección del caso índice12. Las principales limitaciones del PDPT son la falta de control de los efectos adversos de la medicación, la posible generación de resistencias bacterianas por su uso inadecuado (ya que se dispensará el tratamiento a sujetos para quienes no estaría indicado)13 y la pérdida de oportunidades para que el contacto interaccione con un profesional sanitario que pueda promover cambios positivos en las conductas de riesgo. Se ha señalado también que, en ciertas poblaciones, el riesgo de estar coinfectado por otra ITS supone que pueda obviarse su tratamiento si no hay una completa evaluación clínica. Según Stekler et al14, este riesgo debe tenerse en cuenta en los hombres que tienen sexo con hombres infectados, en el marco de estudio de los contactos de C. trachomatis y N. gonorrhoeae, pero es despreciable en la población general14. Además, el PDPT no resulta adecuado al marco legal vigente en muchos países, por lo que desde el punto de vista formal puede ser impracticable, a no ser que se desarrollen directivas específicas que regulen esta actividad.
Las nuevas tecnologías (Internet) son un medio cada vez más utilizado para la búsqueda de contactos sexuales. Esto significa un escenario novedoso con retos específicos para los programas de ITS, ya que los contactos son con frecuencia anónimos y la única manera de acceder suele ser el correo electrónico15. Además, se ha observado que esta población se asocia con conductas de mayor riesgo para adquirir ITS16. Por un lado, pues, el uso de las nuevas tecnologías deviene imprescindible, pero a su vez también abre nuevas posibilidades (rapidez, confidencialidad, accesibilidad) para la actividad general de los estudios de los contactos en ITS. La notificación on-line, mediante un correo electrónico en condiciones de confidencialidad, es una estrategia ya implantada en diversos países, con resultados positivos y una aceptabilidad comparable a la de la tarjeta en formato papel17-19. Un ejemplo es la web establecida por una ONG en San Francisco (http://www.InSpot.org), a través de la cual los casos índice pueden enviar, vía e-mail y de forma anónima o no, una tarjeta electrónica con toda la información necesaria para que el contacto pueda buscar asistencia especializada. Anualmente se envían cerca de 50.000 notificaciones a través de esta web20. Los programas de control y prevención deben adaptarse a esta nueva realidad, y ya hay evaluaciones piloto con el uso de web interactivas, SMS (telefonía móvil) y correos electrónicos. Según Lim et al21, el uso de SMS se ha mostrado efectivo en algunos estudios, pero aún son necesarias más evaluaciones para determinar el coste-efectividad de las nuevas tecnologías22.
Finalmente, cabe mencionar los estudios en red. Esta actividad consiste en que la acción investigadora no se restriñe a los contactos de primer grado sino a toda la población que forma parte de la red sexual (social network), aunque no hayan estado en contacto con el caso índice23. Esta aproximación aún no ha sido suficientemente evaluada desde el punto de vista de coste-efectividad, en comparación con los estudios de contactos simples, aunque se ha mostrado útil para acceder a poblaciones de riesgo de difícil acceso24.
Consideraciones sobre cuándo iniciar el estudio de los contactos y la metodología a emplearIdealmente, el inicio del estudio de los contactos sólo debe plantearse cuando se dispone del diagnóstico de laboratorio de la ITS. Si bien esto debe ser así en ciertas ITS (p. ej. el VIH), muchos diagnósticos se realizan como síndrome y el paciente es tratado de forma empírica, por lo que el estudio de los contactos puede iniciarse sin esperar la confirmación del laboratorio (p. ej. en la cervicitis inespecífica), en el marco de un seguimiento clínico adecuado. El médico que realiza el diagnóstico es el responsable de ponerlo en marcha, aunque se apoye en otros profesionales para ejecutarlo (enfermería, agentes sociales…), y es prioritaria la implicación activa del caso índice para mejorar el rendimiento de un estudio de los contactos, por lo que conseguir su complicidad es esencial antes de iniciarlo25. Cabe recordar que el diagnóstico de una ITS es una oportunidad para inducir un cambio en las pautas de conductas de riesgo en los pacientes y los contactos. Esta acción forma parte intrínseca de la actividad del estudio de los contactos. El período teórico de búsqueda de contactos previos al diagnóstico se basa en la historia natural de cada ITS y varía ampliamente (tabla 1). Aun así, desde un punto de vista práctico se constata que la búsqueda de contactos más allá de 60 días antes del diagnóstico del caso índice no produce un incremento apreciable del rendimiento26. El estudio de los contactos se restringe habitualmente a los contactos de primer grado (directos), aunque según los recursos disponibles puede extenderse al segundo grado o a la red sexual. Las guías publicadas insisten en que debe individualizarse cada situación, y hay que calibrar diferentes parámetros para adoptar la metodología más adecuada; por un lado, el estado emocional del paciente, que puede hacer recomendable posponer el inicio de las investigaciones, o al contrario, si su máxima preocupación es que se notifique a sus compañeros sexuales de la exposición. Si los recursos son limitados, se aconseja priorizar o acelerar el inicio del estudio cuando algún contacto está o puede estar embarazada, si se trata de personas con múltiples contactos sexuales, son poblaciones vulnerables (trabajadoras del sexo) y en aquellos en que el caso índice refiere haber mantenido relaciones desprotegidas27. El estudio de los contactos también debe adaptarse a las circunstancias personales del caso índice y al tipo de relación que ha mantenido con sus contactos (esporádico, pareja estable, sexo comercial…). Por ejemplo, en el caso de inmigrantes en situación irregular puede ser especialmente difícil acceder a sus contactos, tanto por su estatus ilegal como por cuestiones culturales (estigma). Un buen modelo a seguir es el de los mediadores culturales disponibles en algunos programas de control y prevención de la tuberculosis. Finalmente, el establecimiento de un programa de estudio de los contactos para ITS debe complementarse con un sistema de monitorización y evaluación adecuado.
Períodos teóricos de notificación previos a la fecha de diagnóstico según cada infección de transmisión sexual
| Infección | Período de notificación |
| Chlamydia trachomatis | 60 días |
| Neisseria gonorrhoeae | 60 días |
| Sífilis primaria | 3 meses |
| Sífilis secundaria | 6 meses |
| Sífilis precoz latente | 1 año |
| Virus de la inmunodeficiencia humana | Desde la última serología negativa |
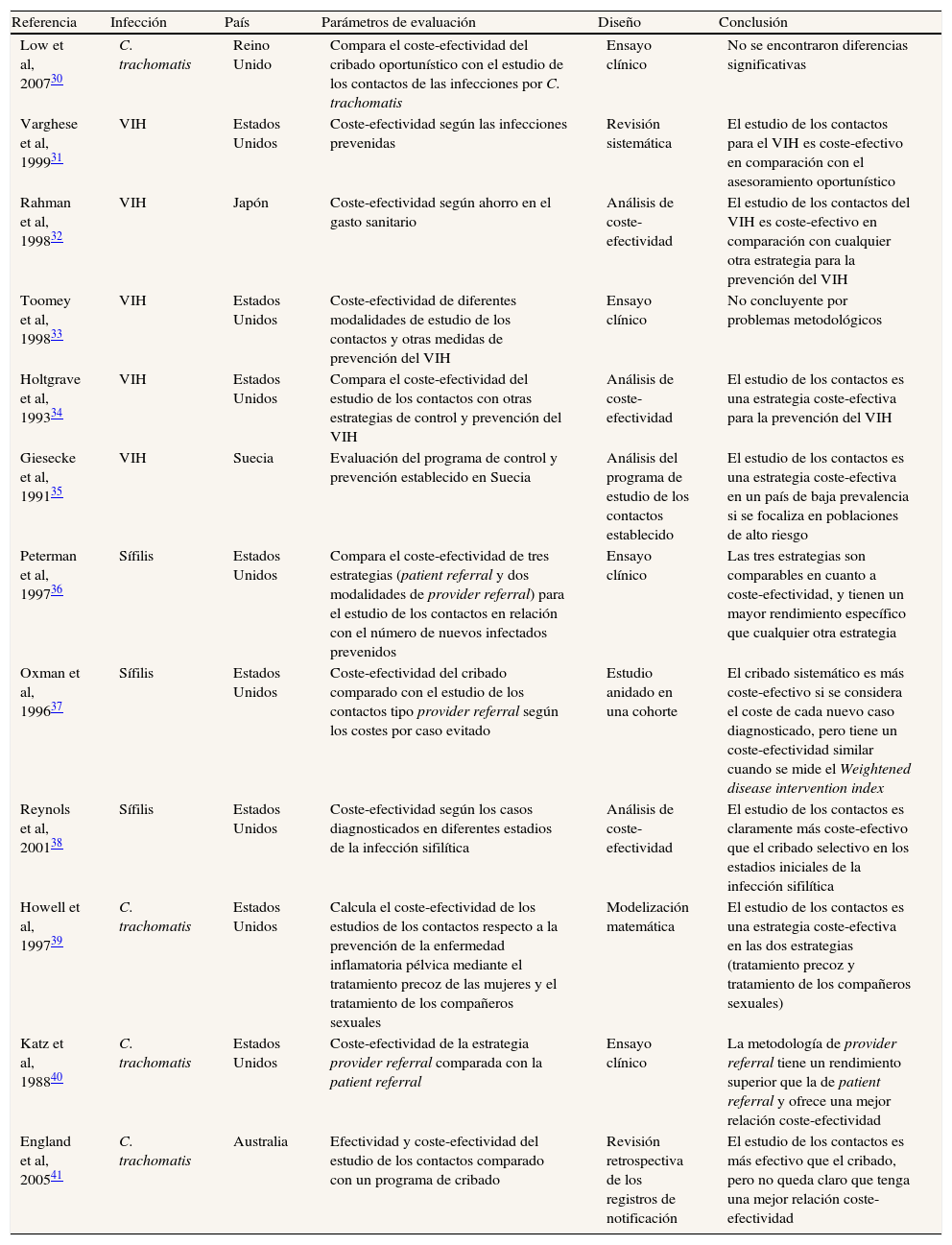
Debido a limitaciones de tipo ético y logístico, es difícil evaluar la efectividad y el coste-efectividad de los estudios de contactos con objetivos finales (p. ej., la disminución de la incidencia o de la prevalencia de una infección en la comunidad) en ensayos clínicos aleatorizados, por lo que la mayoría de los estudios evalúan marcadores intermedios (número de reinfecciones del caso índice, número de contactos clínicamente evaluados, etc.), o bien las guías se basan en inferencias derivadas de modelos matemáticos o experiencias concretas en áreas donde se ha utilizado el estudio de los contactos intensivamente (como es el caso de la sífilis en San Francisco)1. Las guías elaboradas asumen el efecto positivo en cuanto a efectividad, pero más controvertido es el coste-efectividad, y aconsejan explícitamente el uso de la notificación de contactos para la sífilis infecciosa, el VIH, C. trachomatis y N. gonorrhoeae. En una revisión realizada por Brewer28 en 2005, que abarcaba estudios publicados y no publicados entre 1975 y 2004, se establece una media de casos diagnosticados y tratados de 0,2 a 0,3 para cada caso índice en los estudios de los contactos para el gonococo, C. trachomatis y la sífilis, y de 0,13 para el VIH. La evidencia acumulada hasta hoy concluye que estos estudios de los contactos disminuyen la mortalidad y la morbilidad asociadas a la infección por gonococo y C. trachomatis (grado 1), y por VIH, sífilis infecciosa, T. vaginalis y los cuadros sindrómicos de tipo uretral, vaginal y úlcera genital29. En la tabla 2 se resumen los estudios de coste-efectividad de diferentes trabajos publicados hasta la fecha para varias ITS, y puede constatarse la diversidad de diseños y medidas finales utilizadas.
Estudios publicados hasta la fecha que analizan el coste-efectividad de los estudios de contactos en las infecciones de transmisión sexual
| Referencia | Infección | País | Parámetros de evaluación | Diseño | Conclusión |
| Low et al, 200730 | C. trachomatis | Reino Unido | Compara el coste-efectividad del cribado oportunístico con el estudio de los contactos de las infecciones por C. trachomatis | Ensayo clínico | No se encontraron diferencias significativas |
| Varghese et al, 199931 | VIH | Estados Unidos | Coste-efectividad según las infecciones prevenidas | Revisión sistemática | El estudio de los contactos para el VIH es coste-efectivo en comparación con el asesoramiento oportunístico |
| Rahman et al, 199832 | VIH | Japón | Coste-efectividad según ahorro en el gasto sanitario | Análisis de coste-efectividad | El estudio de los contactos del VIH es coste-efectivo en comparación con cualquier otra estrategia para la prevención del VIH |
| Toomey et al, 199833 | VIH | Estados Unidos | Coste-efectividad de diferentes modalidades de estudio de los contactos y otras medidas de prevención del VIH | Ensayo clínico | No concluyente por problemas metodológicos |
| Holtgrave et al, 199334 | VIH | Estados Unidos | Compara el coste-efectividad del estudio de los contactos con otras estrategias de control y prevención del VIH | Análisis de coste-efectividad | El estudio de los contactos es una estrategia coste-efectiva para la prevención del VIH |
| Giesecke et al, 199135 | VIH | Suecia | Evaluación del programa de control y prevención establecido en Suecia | Análisis del programa de estudio de los contactos establecido | El estudio de los contactos es una estrategia coste-efectiva en un país de baja prevalencia si se focaliza en poblaciones de alto riesgo |
| Peterman et al, 199736 | Sífilis | Estados Unidos | Compara el coste-efectividad de tres estrategias (patient referral y dos modalidades de provider referral) para el estudio de los contactos en relación con el número de nuevos infectados prevenidos | Ensayo clínico | Las tres estrategias son comparables en cuanto a coste-efectividad, y tienen un mayor rendimiento específico que cualquier otra estrategia |
| Oxman et al, 199637 | Sífilis | Estados Unidos | Coste-efectividad del cribado comparado con el estudio de los contactos tipo provider referral según los costes por caso evitado | Estudio anidado en una cohorte | El cribado sistemático es más coste-efectivo si se considera el coste de cada nuevo caso diagnosticado, pero tiene un coste-efectividad similar cuando se mide el Weightened disease intervention index |
| Reynols et al, 200138 | Sífilis | Estados Unidos | Coste-efectividad según los casos diagnosticados en diferentes estadios de la infección sifilítica | Análisis de coste-efectividad | El estudio de los contactos es claramente más coste-efectivo que el cribado selectivo en los estadios iniciales de la infección sifilítica |
| Howell et al, 199739 | C. trachomatis | Estados Unidos | Calcula el coste-efectividad de los estudios de los contactos respecto a la prevención de la enfermedad inflamatoria pélvica mediante el tratamiento precoz de las mujeres y el tratamiento de los compañeros sexuales | Modelización matemática | El estudio de los contactos es una estrategia coste-efectiva en las dos estrategias (tratamiento precoz y tratamiento de los compañeros sexuales) |
| Katz et al, 198840 | C. trachomatis | Estados Unidos | Coste-efectividad de la estrategia provider referral comparada con la patient referral | Ensayo clínico | La metodología de provider referral tiene un rendimiento superior que la de patient referral y ofrece una mejor relación coste-efectividad |
| England et al, 200541 | C. trachomatis | Australia | Efectividad y coste-efectividad del estudio de los contactos comparado con un programa de cribado | Revisión retrospectiva de los registros de notificación | El estudio de los contactos es más efectivo que el cribado, pero no queda claro que tenga una mejor relación coste-efectividad |
VIH: virus de la inmunodeficiencia humana.
Se entiende por aceptabilidad la voluntad manifiesta por parte de los usuarios para notificar a sus contactos, así como la percepción por parte de los profesionales de la salud de que el estudio de los contactos es una herramienta útil, adecuada y necesaria. Según los estudios publicados, la aceptabilidad en los dos colectivos es buena, pero variable. Entre los usuarios, tanto casos índice como contactos, se acepta más el PoR en la infección por el VIH y el PaR para el resto de las ITS. Factores relacionados con la aceptabilidad de una u otra metodología incluyen el tipo de ITS, el sexo y el origen étnico, y el tipo de relación42,43. El temor a la vulneración de la confidencialidad y a ser víctimas de rechazo social, emocional o incluso físico, son los factores más frecuentemente referidos por parte de los usuarios, aunque la experiencia acumulada en la práctica de los estudios de los contactos ha demostrado que los efectos adversos son relativamente raros y no justifican la suspensión de esta actividad.
Bangor-Jones et al44 señalaron el contraste entre esta percepción positiva del estudio de los contactos entre los profesionales de la salud, que no se traduce en un celo proporcional en su aplicación. El mismo fenómeno se observa entre algunas poblaciones vulnerables (hombres que tienen sexo con hombres), en las cuales se constata, junto con la percepción positiva, una falta de información y formación sobre las metodologías tradicionales y no tradicionales45.
Respecto al PDPT, también tiene una buena aceptabilidad teórica, tanto por parte de los usuarios como de los profesionales de la salud, siempre y cuando se lleve a cabo con una información adecuada al contacto sobre el tratamiento, los efectos adversos y la necesidad de ser evaluado clínicamente46,47.
El estudio de los contactos es una indicación frente a un nuevo diagnóstico en la práctica médica habitual, pero desde un punto de vista legal, la referencia directa en los decretos ministeriales o departamentales es escasa o inexistente en muchas comunidades autónomas. Esto contrasta con la situación en otros países europeos, donde está específicamente reglamentada e incluso en algunos es de tipo obligatorio, como en Noruega y Suecia48.
La práctica de los estudios de contactos ha levantado cierta controversia respecto a su fundamento ético, ya que pueden colisionar dos derechos fundamentales, el derecho a la confidencialidad y la protección de la salud, tanto individuales como comunitarios. En la práctica habitual raramente se plantea este conflicto49, aunque es uno de los principales motivos de resistencia a colaborar referido por los pacientes. En la tabla 3 se exponen los criterios para que el estudio de los contactos sea aceptable desde el punto de vista ético.
Criterios éticos que debe seguir la actividad de estudio de los contactos27,50
| • Centrado en el usuario, es decir, adaptado a las necesidades y circunstancias personales y culturales del caso índice |
| • Confidencial |
| • Voluntario y no coercitivo |
| • Libre de costes para el paciente y sus contactos |
| • Metodológicamente basado en la evidencia |
| • Disponible para todo aquel que lo necesite |
| • Integrado en las actividades generales de tratamiento, control y prevención de las infecciones de transmisión sexual |
Mención aparte merece el PDPT, ya que la libre dispensación de medicación sin receta ni diagnóstico puede coludir con las actuales disposiciones legales. Su uso en nuestro país, atendiendo a las necesidades sociales de la medicación libre, debería estudiarse previamente y adaptar el marco legal para definir las indicaciones del PDPT, pero esta cuestión aún no se ha planteado, aunque como antecedente hay otras medidas de intervención en el ámbito de las ITS y de la salud sexual y reproductiva para las cuales se ha desarrollado el marco legal conveniente para su introducción en la población general (la píldora poscoital o el test rápido para el VIH en las farmacias).
Particularidades según agentes etiológicos y poblaciones específicasNeisseria gonorrhoeaeLa alta infecciosidad de N. gonorrhoeae (aproximadamente la mitad de los contactos desprotegidos adquieren la infección) justifica el tratamiento presuntivo de todos los contactos posibles mediante el PDPT, aunque esta estrategia no debe generalizarse a poblaciones de alto riesgo (hombres que tienen sexo con hombres) por el riesgo inherente a eludir la coinfección con otra ITS14. Debido a la estrecha relación de la prevalencia general con la observada en los grupos de riesgo, se aconseja focalizar los recursos en estas poblaciones51. La experiencia ha demostrado que el uso intensivo del estudio de los contactos en grupos de riesgo disminuye la prevalencia general. El estudio de los contactos en pacientes con infección por gonococo puede beneficiarse de estrategias adicionales, como la recogida de muestras de orina para el diagnóstico por parte del paciente y el PDPT. Es un dato significativo que entre el 22% y el 68% de los casos diagnosticados en los estudios de contactos eran asintomáticos en el momento del diagnóstico52, lo que destaca el valor del diagnóstico temprano en la infección por N. gonorrhoeae.
Chlamydia trachomatisRespecto a C. trachomatis, la mayoría de los infectados son asintomáticos, lo que incrementa el valor del estudio de los contactos ya que puede ser la única herramienta para tratar estos casos. La prevalencia en la población general oscila entre el 4% y el 7%, y cada vez se reconoce más como una causa de morbilidad a largo plazo (enfermedad inflamatoria pélvica, infertilidad femenina…)53. De hecho, se ha demostrado el coste-efectividad del estudio de los contactos en C. trachomatis cuando se tiene en cuenta como medida final la enfermedad inflamatoria pélvica35. C. trachomatis también puede beneficiarse del diagnóstico rápido, del diagnóstico mediante autotoma y del PDPT.
SífilisLa sífilis infecciosa por Treponema pallidum tiene un período de incubación relativamente largo (hasta 90 días), que permite una ventana terapéutica muy importante para tratar a los contactos antes de que entren en el período de infecciosidad, y que explica el éxito de las campañas intensivas de estudio de los contactos en Estados Unidos. Específicamente en la sífilis, se ha observado un aumento estrechamente relacionado con nuevos perfiles de comportamiento sexual (uso de Internet).
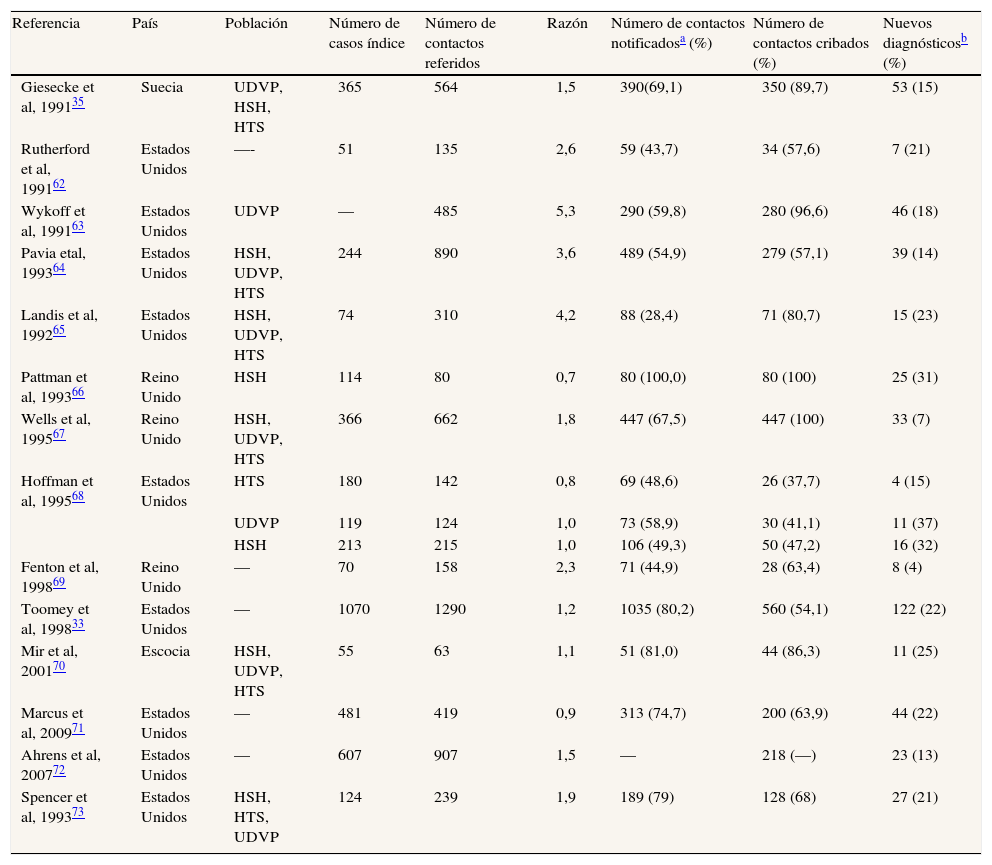
Infección por el VIHLa infección por el VIH merece una mención especial, debido a que se trata de una infección crónica para la que no hay tratamiento curativo, y a que la primoinfección es asintomática o con síntomas inespecíficos. Por esto, hasta en los países más desarrollados, entre el 60% y el 70% de las nuevas infecciones se producen en pacientes que desconocen su estatus54. A diferencia de otras ITS, el objetivo primario en los estudios de los contactos es inducir el cambio en las conductas de riesgo, y secundariamente que el paciente pueda beneficiarse de la monitorización precoz y disminuir los efectos adversos de un diagnóstico tardío en fase de sida, que acontece en aproximadamente la mitad de los nuevos diagnósticos de VIH en la ciudad de Barcelona55. Está demostrado el valor predictivo de las cifras de CD4 en el momento del diagnóstico respecto a la mortalidad y la morbilidad relacionadas con el VIH/sida56. La infección por el VIH ha estado históricamente asociada a estigma y marginación, lo cual ha dificultado el uso de los estudios de contactos57, y es en este ámbito donde se acentúa el conflicto entre el derecho a la confidencialidad y los intereses en salud pública, y el riesgo de criminalización de la transmisión. El advenimiento del tratamiento antirretroviral a mediados de la década de 1990, y una mayor sensibilización, han cambiado el panorama, y además se han añadido otros avances tecnológicos como el test de diagnóstico rápido y el ELISA-dual que permite discriminar las infecciones recientes. Por todo ello, los estudios de los contactos en la infección por el VIH abren una serie de oportunidades que merecen ser exploradas. En primer lugar, desde un punto de vista de salud pública los estudios de los contactos en la infección por el VIH son una puerta para acceder a poblaciones de riesgo, y de hecho los nuevos diagnósticos en el marco de un estudio de contactos incluyen tanto infectados recientes como antiguos y sujetos seronegativos con comportamientos de riesgo. Aún más relevantes pueden ser estas cifras si se extiende el estudio de los contactos a toda la red sexual. No se trata simplemente de diagnosticar las nuevas infecciones, sino de diagnosticar antiguos infectados que aún desconocen su condición. En segundo lugar, los contactos recientes notificados mediante el estudio de los contactos pueden beneficiarse del tratamiento postexposición dentro de las primeras 72 horas58. En tercer lugar, el estudio de los contactos también puede ser una puerta de acceso a los pacientes con infección aguda. Cada vez se presta más atención al efecto catalizador de los infectados agudos (alta transmisibilidad por la alta viremia) en la epidemiología general del VIH. Se considera que la dinámica de la epidemia no puede entenderse sin el efecto de este subgrupo de supertransmisores. Se considera que entre el 30% y el 50% de las nuevas infecciones están directamente relacionadas con un caso índice con infección aguda por el VIH59. El acceso a estos pacientes es un problema de salud pública de difícil resolución, y una parte significativa de estos pacientes en fase de primoinfección pueden ser detectados en el marco de un estudio de contactos, lo cual tendría un impacto neto individual y colectivo simplemente con mantener a estos infectados agudos con pautas de comportamiento de bajo riesgo durante ese período de alta infectividad. Tal beneficio teórico está acompañado por los progresos técnicos del diagnóstico de la infección por el VIH, como el ELISA-dual que permite el diagnóstico de infecciones recientes (180 días), la inclusión de la detección del antígeno p24 en los kits de diagnóstico rápido de nueva generación o la teórica introducción de la determinación del RNA para reducir el período ventana a unos pocos días60. Aún está por evaluar el beneficio en el algoritmo diagnóstico aplicado a poblaciones de riesgo del test de RNA combinado con el estudio de los contactos en pacientes con diagnóstico de infección aguda, pero puede ser una estrategia prometedora. Finalmente, la reciente introducción y accesibilidad al test rápido puede facilitar el estudio de los contactos desde un punto de vista de aceptabilidad y logístico. El interés por los estudios de los contactos en el control y la prevención del VIH/sida se refleja en el elevado número de trabajos publicados, en comparación con otras ITS. Según una reciente revisión, entre el 1% y el 8% de los pacientes notificados en estudios de contactos, que no conocían su estado serológico, resultaron ser positivos para el VIH61. En la tabla 4 se muestra una revisión de los estudios publicados que han evaluado la efectividad en diferentes ámbitos y poblaciones.
Revisión sistemática sobre los estudios de contactos en la infección por el virus de la inmunodeficiencia humana
| Referencia | País | Población | Número de casos índice | Número de contactos referidos | Razón | Número de contactos notificadosa (%) | Número de contactos cribados (%) | Nuevos diagnósticosb (%) |
| Giesecke et al, 199135 | Suecia | UDVP, HSH, HTS | 365 | 564 | 1,5 | 390(69,1) | 350 (89,7) | 53 (15) |
| Rutherford et al, 199162 | Estados Unidos | —- | 51 | 135 | 2,6 | 59 (43,7) | 34 (57,6) | 7 (21) |
| Wykoff et al, 199163 | Estados Unidos | UDVP | — | 485 | 5,3 | 290 (59,8) | 280 (96,6) | 46 (18) |
| Pavia etal, 199364 | Estados Unidos | HSH, UDVP, HTS | 244 | 890 | 3,6 | 489 (54,9) | 279 (57,1) | 39 (14) |
| Landis et al, 199265 | Estados Unidos | HSH, UDVP, HTS | 74 | 310 | 4,2 | 88 (28,4) | 71 (80,7) | 15 (23) |
| Pattman et al, 199366 | Reino Unido | HSH | 114 | 80 | 0,7 | 80 (100,0) | 80 (100) | 25 (31) |
| Wells et al, 199567 | Reino Unido | HSH, UDVP, HTS | 366 | 662 | 1,8 | 447 (67,5) | 447 (100) | 33 (7) |
| Hoffman et al, 199568 | Estados Unidos | HTS | 180 | 142 | 0,8 | 69 (48,6) | 26 (37,7) | 4 (15) |
| UDVP | 119 | 124 | 1,0 | 73 (58,9) | 30 (41,1) | 11 (37) | ||
| HSH | 213 | 215 | 1,0 | 106 (49,3) | 50 (47,2) | 16 (32) | ||
| Fenton et al, 199869 | Reino Unido | — | 70 | 158 | 2,3 | 71 (44,9) | 28 (63,4) | 8 (4) |
| Toomey et al, 199833 | Estados Unidos | — | 1070 | 1290 | 1,2 | 1035 (80,2) | 560 (54,1) | 122 (22) |
| Mir et al, 200170 | Escocia | HSH, UDVP, HTS | 55 | 63 | 1,1 | 51 (81,0) | 44 (86,3) | 11 (25) |
| Marcus et al, 200971 | Estados Unidos | — | 481 | 419 | 0,9 | 313 (74,7) | 200 (63,9) | 44 (22) |
| Ahrens et al, 200772 | Estados Unidos | — | 607 | 907 | 1,5 | — | 218 (—) | 23 (13) |
| Spencer et al, 199373 | Estados Unidos | HSH, HTS, UDVP | 124 | 239 | 1,9 | 189 (79) | 128 (68) | 27 (21) |
UDVP: usuarios de drogas por vía parenteral; HSH: hombres que tienen sexo con hombres; HTS: heterosexuales.
Finalmente, los estudios de contactos en los nuevos diagnósticos de VIH, más que en ninguna otra ITS, deben estar íntimamente integrados en los servicios que ofrecen las unidades de VIH para proporcionar asesoramiento (previo y posterior a la intervención). Las diferentes guías aconsejan el uso del PoR en los estudios de los contactos para la infección por el VIH, y el asesoramiento tanto en los seronegativos como en los seropositivos.
Respecto a otras ITS de curso en general benigno (T. vaginalis, virus herpes simple de tipo 2, virus del papiloma humano…), el estudio de los contactos no está indicado más allá de la recomendación formal de evaluar clínicamente, o tratar a ciegas si no hay otra opción, a la pareja sexual más reciente (T. vaginalis), y aconsejar la abstención de la actividad sexual mientras dure el tratamiento. Tampoco hay datos suficientes sobre la efectividad y el coste-efectividad del estudio de los contactos en los casos diagnosticados de hepatitis por los virus B y C, pero esto no significa que no sea razonable realizar el estudio de los contactos en tales casos. De todas formas, la coinfección con otras ITS es frecuente y debe contemplarse en la evaluación clínica y de laboratorio74.
DiscusiónUno de los problemas para la evaluación de los programas de estudios de contactos es su dificultad para determinar marcadores finales (p. ej. el impacto en la prevalencia o en la incidencia general de una ITS), por lo que se evalúan marcadores intermedios, como el número de pacientes notificados, cribados, diagnosticados y tratados. También se utilizan diferentes metodologías y diseños en los estudios publicados (tabla 2), lo que dificulta llegar a conclusiones generalizables, y su uso suele justificarse por el beneficio individual para el contacto. Aun así, el consenso general es que los estudios de contactos son beneficiosos y coste-efectivos para las ITS asociadas a una mayor morbimortalidad (gonococo, C. trachomatis, sífilis y VIH), pero no hay suficientes datos para afirmar lo mismo respecto a la hepatitis B y otras ITS muy prevalentes y de curso en general más benigno. Algunos autores, a pesar de la dificultad para generalizar los resultados y los importantes sesgos introducidos en los ensayos clínicos aleatorizados (los estudios de mayor calidad), sostienen que los estudios de contactos tienen valor en sí mismos, a pesar de que puedan tener un bajo rendimiento, como herramienta científica de prospección epidemiológica. De ahí que se hayan desarrollado guías y recomendaciones en Estados Unidos, Reino Unido, Australia y Canadá, así como las actividades y documentos del grupo de trabajo de los ECDC. Esta realidad contrasta con el vacío en España en cuanto a la actividad del estudio de los contactos. La mayoría de los profesionales manifiestan su aceptación y se constata cierta práctica, en general reducida a la mínima expresión, normalmente en su forma más simple de recomendar de forma oral al paciente que notifique la situación a sus contactos o a su pareja habitual para que acuda a la consulta. A esto se añade la escasez de directrices y recomendaciones oficiales, aunque en Cataluña el Departament de Salut ha emitido recientemente un decreto en el cual se mencionan explícitamente los estudios de contactos para las ITS como una actividad de cumplimiento obligatorio, y la guía de práctica clínica acabada de publicar señala a estos estudios como una indicación específica en la mayoría de las ITS75,76. Aun así, es importante tener en cuenta que casi toda la bibliografía existente sobre estudios de contactos en ITS se basa en trabajos llevados a cabo en países anglosajones o nórdicos, por lo que los aspectos cualitativos relacionados con el comportamiento, la percepción, etc., pueden no ser directamente extrapolables. Es, pues, manifiesta la necesidad de desarrollar líneas de investigación sobre el estudio de los contactos en ITS en nuestro ámbito para poder dirigir mejor su desarrollo local. La realidad es que sólo en lugares concretos hay circuitos establecidos o una actividad de refuerzo o registro de los estudios de los contactos. En consecuencia, no hay trabajos publicados sobre el estudio de los contactos en nuestro país ni recomendaciones científicas adaptadas a nuestro medio, probablemente porque no se ha considerado necesario. También hay que plantearse si con la carga asistencial existente, sin recomendaciones ni guías locales, ni recursos específicos destinados a los estudios de contactos en las ITS, puede esperarse que esta herramienta funcione con todo su potencial. El desarrollo de programas específicos para potenciar los estudios de los contactos en las ITS tiene un largo camino por recorrer, que incluye desde el uso general de tarjetas, con un formato y unos contenidos consensuados y generalizables, hasta el desarrollo de guías, entrevistas estándar dirigidas, webs interactivas y un sistema de monitorización y evaluación de esta actividad. Un estudio de los contactos bien desarrollado implica necesariamente una dedicación personal más allá de la simple visita médica, por lo que no debiera reducirse a una mera actividad asistencial, sujeta a la iniciativa personal de los profesionales de la salud. Así mismo, si bien el responsable del inicio del estudio de los contactos es el médico que realiza el diagnóstico, esta actividad debe llevarse a cabo con el seguimiento y el apoyo de los epidemiólogos y de los agentes de salud pública, así como de los servicios centrales de vigilancia epidemiológica para promover el trabajo en red entre los diferentes niveles del sistema sanitario. Finalmente, el desarrollo de los estudios de contactos en España debe acompañarse de la creación de un marco legal, que entre otras cosas proteja de la posible criminalización que se observa en otros países respecto a la infección por el VIH.
ConclusionesEl estudio de los contactos es una actividad indicada para el control y la prevención de las ITS más relevantes, y puede dar respuesta a los cambios epidemiológicos observados en estas infecciones. Mención aparte merecen los estudios de contactos en los pacientes portadores del VIH, por su abordaje específico y las amplias posibilidades que ofrece el reciente desarrollo de su diagnóstico. Son necesarios estudios científicos sobre los estudios de contactos en nuestro ámbito, la publicación de guías adecuadas y el desarrollo de un marco legal y presupuestario para desplegar esta actividad de forma efectiva.
Declaraciones de autoríaJ. Casabona concibió el estudio y supervisó todos los aspectos de su realización. X. Vallès obtuvo los datos y sistematizó los resultados de la búsqueda sistemática. D. Carnicer-Pont interpretó los hallazgos y contribuyó a la redacción del primer borrador del manuscrito. Todos los autores aportaron ideas, interpretaron los hallazgos y revisaron los borradores del manuscrito. Todos los autores aprobaron la versión final. J. Casabona es el responsable del artículo.
FinanciaciónNinguna.
Conflictos de interesesNinguno.
Al Dr. Álvaro Vives por la lectura crítica de la versión final del manuscrito, y a los miembros de la Unidad de Vigilancia Epidemiológica del ICO-CEEISCAT por sus comentarios.