Informe SESPAS 2022: La respuesta a la pandemia de COVID-19
Más datosLa pandemia de COVID-19 y la emergencia de salud pública asociada han afectado a los/las pacientes y a los servicios de salud en lo que respecta a las patologías no relacionadas con la COVID-19. Diversos estudios han evidenciado su desvinculación con los servicios sanitarios, con disminución de las consultas a los servicios de urgencias, de los ingresos hospitalarios de patologías no COVID-19, así como de la incidencia semanal notificada de enfermedades agudas y nuevos diagnósticos en atención primaria. Paralelamente, la pandemia ha tenido efectos directos e indirectos en las personas con enfermedades crónicas; las dificultades de acceso a los servicios sanitarios, la interrupción de la atención, la saturación del propio sistema y su reorientación hacia formatos no presenciales ha reducido la capacidad de prevenir o controlar las enfermedades crónicas, impactando además en los diferentes ámbitos de la vida de las personas, creando nuevas dificultades sociales y económicas, o agravando las preexistentes antes de la pandemia. Todas estas circunstancias se han ido modificando con cada una de las olas epidémicas. Se presenta una revisión de los estudios más relevantes que han ido analizando este problema y se incorporan como estudio de caso los resultados de un estudio observacional retrospectivo realizado en atención primaria en Madrid, que da cobertura sanitaria a una población de más de 6 millones de personas, y cuyo objetivo ha sido analizar la pérdida de nuevos diagnósticos en las patologías más prevalentes, como los problemas comunes de salud mental, enfermedades cardiovasculares y cerebrovasculares, diabetes tipo 2, enfermedad pulmonar obstructiva crónica y tumores de mama y de colon, en la primera y la segunda olas. Se calcularon las tasas de incidencia anual con su intervalo de confianza para cada patología y se comparó la frecuencia mensual de los nuevos códigos registrados entre el 1 de enero y el 31 de diciembre de 2020 con la media mensual de los recuentos observados para los mismos meses en 2016-2019. La tasa de incidencia anual para todos los procesos estudiados disminuyó en 2020, excepto para los trastornos de ansiedad. En relación con la recuperación de los diagnósticos perdidos, la insuficiencia cardiaca es el único diagnóstico que presenta una recuperación por encima de la media después de la primera ola. Para volver a los niveles prepandémicos de diagnóstico y seguimiento de la patología no COVID-19, el sistema sanitario debe reorganizarse y contemplar acciones específicas para los grupos de mayor riesgo.
The COVID-19 pandemic and the associated public health emergency have affected patients and health services in non-COVID-19 pathologies. Several studies have shown its dissociation from health services, with a decrease in emergency department visits, in hospital admissions for non-COVID-19 pathologies, as well as in the reported weekly incidence of acute illnesses and new diagnoses in primary care. In parallel, the pandemic has had direct and indirect effects on people with chronic diseases; the difficulties in accessing health services, the interruption of care, the saturation of the system itself and its reorientation towards non-face-to-face formats has reduced the capacity to prevent or control chronic diseases. All this has also had an impact on the different areas of people's lives, creating new social and economic difficulties, or aggravating those that existed before the pandemic. All these circumstances have changed with each epidemic wave. We present a review of the most relevant studies that have been analyzing this problem and incorporate as a case study the results of a retrospective observational study carried out in Primary Care in the Madrid Health Service, which provides health coverage to a population of more than 6 million people, and whose objective was to analyze the loss of new diagnoses in the most prevalent pathologies such as common mental health problems, cardiovascular and cerebrovascular diseases, type 2 diabetes, chronic obstructive pulmonary disease, and breast and colon tumors, in the first and second waves. Annual incidence rates with their confidence interval were calculated for each pathology and the monthly frequency of new codes recorded between 1/01/2020 and 12/31/2020 was compared with the monthly mean of observed counts for the same months between 2016 and 2019. The annual incidence rate for all processes studied decreased in 2020 except for anxiety disorders. Regarding the recovery of lost diagnoses, heart failure is the only diagnosis showing an above-average recovery after the first wave. To return to pre-pandemic levels of diagnosis and follow-up of non-COVID-19 pathology, the healthcare system must reorganize and contemplate specific actions for the groups at highest risk.
- •
La pandemia y las medidas impuestas han supuesto un enorme impacto en el sistema sanitario, afectando a la realización de actividades preventivas, de diagnóstico y tratamiento de patologías no COVID-19 en todos los ámbitos asistenciales
- •
Los diagnósticos esperados de enfermedades crónicas (vasculares, enfermedad pulmonar obstructiva crónica [EPOC], diabetes, depresión, cáncer de colon y mama) en atención primaria disminuyeron de forma general durante la primera oleada, excepto los trastornos por ansiedad, que aumentaron. Algunos, como el de cáncer de colon y el de EPOC, no habían recuperado su nivel esperable al final de 2020.
- •
Se necesita evaluar el impacto de los cambios organizativos producidos por la pandemia sobre las patologías no COVID-19, monitorizando indicadores sobre diagnóstico y seguimiento, e implantando acciones específicas para los grupos más afectados.
- •
Ante una nueva situación de pandemia, es necesario que el sistema sanitario cuente con las estructuras, las capacidades organizativas y los recursos humanos que permitan su flexibilidad para garantizar la atención de aquellas enfermedades agudas y crónicas que no debería ser demorada.
El 6 de abril de 2020, el British Medical Journal publicó una noticia en la que alertaba de una importante disminución de las consultas en los servicios de urgencias en Inglaterra1. Según las estadísticas del Sistema de Vigilancia Sindrómica de los Servicios de Urgencias, se produjeron un 49% menos de visitas a los servicios de urgencias en la primera semana de confinamiento (23-29 de marzo) comparada con la última semana de febrero (del 24 de febrero al 1 marzo)2. Este fenómeno se fue reportando de manera progresiva en otros lugares, como Australia, Canadá y el resto de Europa1. Tales datos hacían temer que desde el inicio de la pandemia algunas personas podrían haberse visto perjudicadas por no acceder al tratamiento de enfermedades que precisan atención urgente. En España, la declaración del estado de alarma por parte del Gobierno3, con las medidas de confinamiento poblacional, junto con la percepción de riesgo por parte de la población, provocó una significativa caída en la demanda de asistencia en urgencias tanto en población adulta como en población pediátrica4. Rodríguez-Leor et al.5 comunicaron una disminución de los casos de sospecha de infarto agudo de miocardio con elevación del segmento ST de un 27,6%, y de casos confirmados del 22,7%, en comparación con el mismo periodo del año anterior, según la información aportada por una red de 75 hospitales españoles; igualmente, se ha comunicado una disminución de la actividad en cardiología intervencionista6. También se ha observado una prolongación del tiempo entre el inicio de los síntomas y la reperfusión, y un incremento de la mortalidad hospitalaria al doble respecto al mismo periodo del año anterior. Este fenómeno de infranotificación de este tipo de eventos fue reportado por el 87% de los centros que participaron en el mencionado estudio5.
Durante el confinamiento se produjo una disminución tanto en el número de nuevos pacientes con patología oncológica, estimándose este descenso en un estudio realizado en 78 servicios de oncología de centros sanitarios del país (36 hospitales terciarios) en más de un 20,8% de los pacientes recién diagnosticados, como en los procedimientos diagnósticos y terapéuticos realizados por estos servicios7. Un análisis más detallado centrado en los pacientes con cáncer colorrectal notifica un descenso de casi el 50% en nuevos diagnósticos, con un aumento de los casos identificados en los servicios de urgencias8 y un descenso de los casos detectados mediante el programa de cribado en comparación con el mismo periodo del año anterior9.
La cirugía programada y urgente también se ha visto afectada, aunque la disminución de la actividad quirúrgica y el impacto del periodo pandémico aún no se conocen con exactitud. Algunos estudios, como el realizado por Maldonado et al.10 en un hospital de tercer nivel, han comunicado para el periodo del 14 de marzo al 11 de mayo de 2020, cuando se produjo el pico de ocupación de la unidad de medicina intensiva del centro con un máximo del 303,8%, una reducción del 93,8% de la cirugía electiva y del 72,7% de la urgente10. Una encuesta sobre los cambios en los servicios que atienden a pacientes con enfermedad inflamatoria intestinal en España reportó también que un 46% de los hospitales tuvieron que suspender endoscopias y un 51% tuvieron que cancelar cirugías no urgentes11.
En la población pediátrica esta disminución aún fue mayor: grandes hospitales de referencia han publicado disminuciones en las consultas a urgencias pediátricas en relación con el mismo periodo de 2019 superiores al 65%4, y del 35%12 en hospitales monográficos como el Hospital del Niño Jesús de Madrid. De modo similar al contexto europeo, se ha reportado una mayor complejidad de los pacientes, con un aumento claro del porcentaje de pacientes cuyo nivel de triaje a su llegada a urgencias era considerado de alta prioridad.
Sobre el impacto en la atención a patologías no COVID-19, contamos con datos limitados para poder realizar un análisis riguroso y necesario con perspectiva de género13–15. El exceso de mortalidad mayor en los hombres (en torno a 1,8 veces), pero con un porcentaje mayor de exceso de mortalidad sin diagnóstico de COVID-19 en mujeres16, así como la disminución de la esperanza de vida estimada para España de 1,442 años en las mujeres frente a 1,383 años en los hombres17, y la diferencia territorial en la esperanza de vida que apuntan los primeros estudios publicados18,19, hacen necesario abordar los ejes de desigualdad no solo en relación con la COVID-19, que es en lo que se han centrado la mayoría de los estudios, sino también en la atención a los procesos no COVID-19 en pandemia, donde lo que hemos dejado de atender afecta de manera diferencial también según el estado basal de salud de la población y la capacidad o diferencial de respuesta que los servicios sanitarios han podido ofrecer.
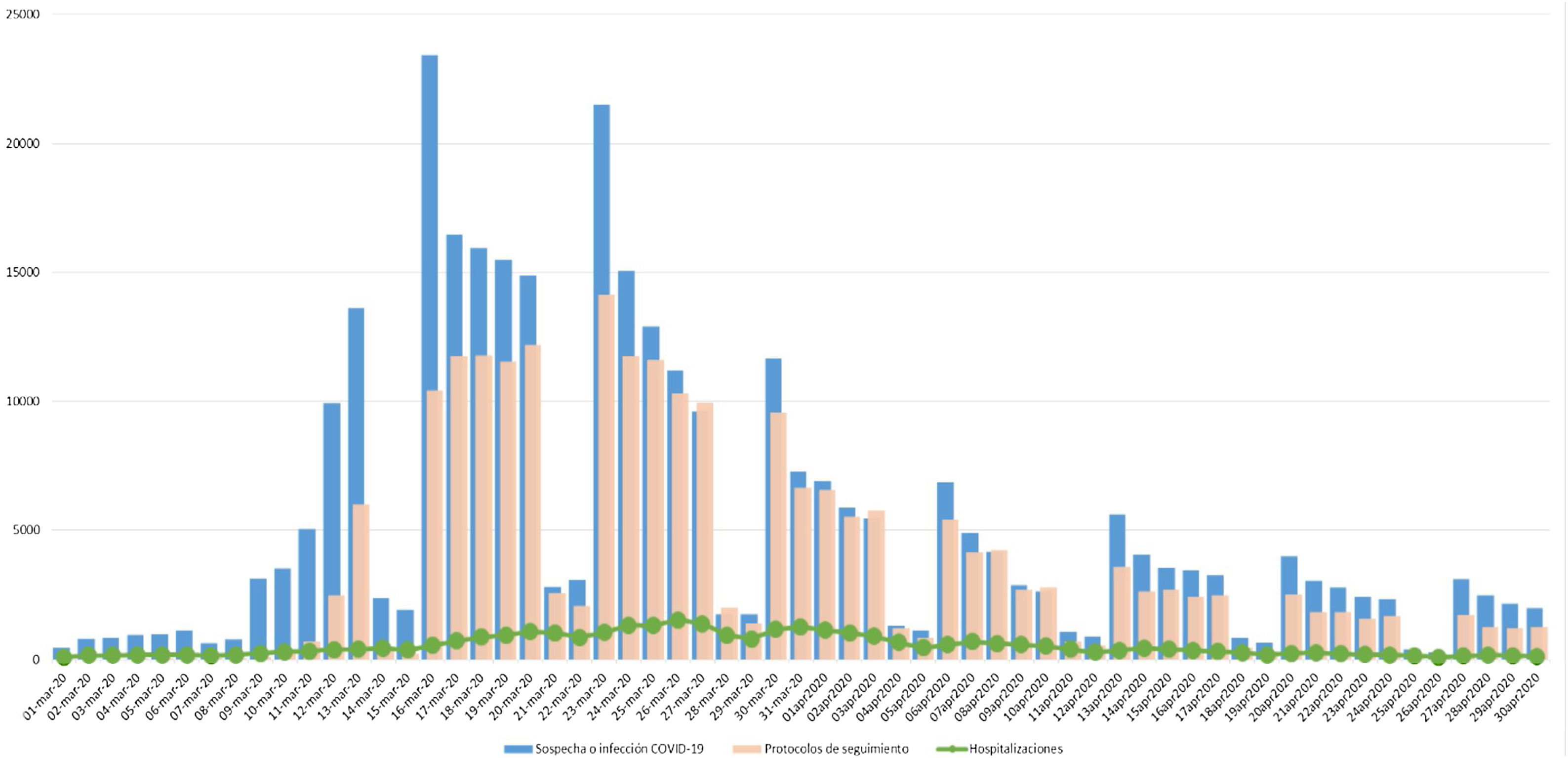
Diagnósticos perdidos durante la pandemia de COVID-19: estudio de caso en atención primaria de la Comunidad de MadridLa eclosión de la pandemia de COVID-19 en marzo de 2020 saturó la capacidad del sistema sanitario en España. Desde los momentos iniciales la atención primaria se hizo cargo del cribado y del diagnóstico de los enfermos de COVID-19, así como del tratamiento extrahospitalario en el domicilio de la mayoría de los pacientes afectados. Aunque la situación fue muy diferente según las comunidades autónomas, la atención primaria soportó una importante presión asistencial. Sirva como ejemplo para ilustrarlo el informe «COVID-19 Atención primaria» de la Comunidad de Madrid, del 14 de junio de 2020 (fig. 1)20. Este trabajo, durante los primeros meses de la pandemia, fue invisible para el sistema sanitario y para los medios de comunicación, que pusieron el foco en los indicadores hospitalarios, aunque la mayoría de las personas con infección por SARS-CoV-2 eran atendidas en atención primaria.
Las medidas sanitarias impuestas han afectado de manera diferente a la incidencia de enfermedades agudas y crónicas atendidas en este ámbito asistencial. Algunas enfermedades agudas han visto disminuida su incidencia por las medidas de prevención del SARS-CoV-2, al haber podido alterar su mecanismo de transmisión. Se ha comunicado una disminución de los episodios de bronquitis, conjuntivitis, sinusitis, gripe y faringoamigdalitis21–23. En el caso concreto de la bronquiolitis aguda, en España se ha observado cómo en 2021ha desaparecido la temporada epidémica de bronquiolitis aguda de su ubicación cronológica habitual. Cabe plantearse investigaciones específicas para dilucidar el lugar que ocupan estas medidas, junto con las vacunas y los fármacos antivirales, para el control de las infecciones respiratorias de etiología viral en la población pediátrica24.
No obstante, la pandemia no solo ha afectado a la incidencia de las enfermedades agudas, sino de forma muy relevante también a las enfermedades crónicas, tanto por la falta de seguimiento como por la importante disminución de nuevos diagnósticos, lo que se denomina «diagnósticos perdidos» (los que nunca se llegan a realizar)25.
Para analizar este problema en el ámbito de atención primaria presentamos los resultados de una investigación original realizada por nuestro grupo en el marco del proyecto MADAPCOVID (APCOVID2020-27. Dictamen favorable del CEIm del Hospital de la Princesa y de la Comisión Central de Investigación de Atención Primaria de Madrid). El objetivo ha sido comparar la incidencia mensual de nuevos diagnósticos en el año 2020 respecto al periodo 2016-2019 para cinco grupos de enfermedades: problemas comunes de salud mental, enfermedades cardiovasculares y cerebrovasculares, diabetes tipo 2, enfermedad pulmonar obstructiva crónica (EPOC) y tumores de mama y colon (Clasificación Internacional de Atención Primaria [CIAP]: D75, K75, K77, K86, K90, P82, P86, R95, X19 y T90).
MétodoSe realizó un estudio observacional retrospectivo utilizando los datos individuales de vida real de la historia clínica electrónica de atención primaria de Madrid entre el 1 de enero de 2016 y el 31 de diciembre de 2020. La base de datos incluye información de los 262 centros de salud de la Comunidad de Madrid, que dan cobertura sanitaria a una población de más de 6 millones de personas. Se calcularon las tasas de incidencia anual con su intervalo de confianza para cada patología y se comparó la frecuencia mensual26 de los nuevos códigos registrados entre el 1 de enero y el 31 de diciembre de 2020 con la media mensual de los recuentos observados para los mismos meses de 2016-2019, calculando su intervalo de confianza del 95%. Todos los análisis estadísticos se realizaron con el programa R (versión 4.0.3).
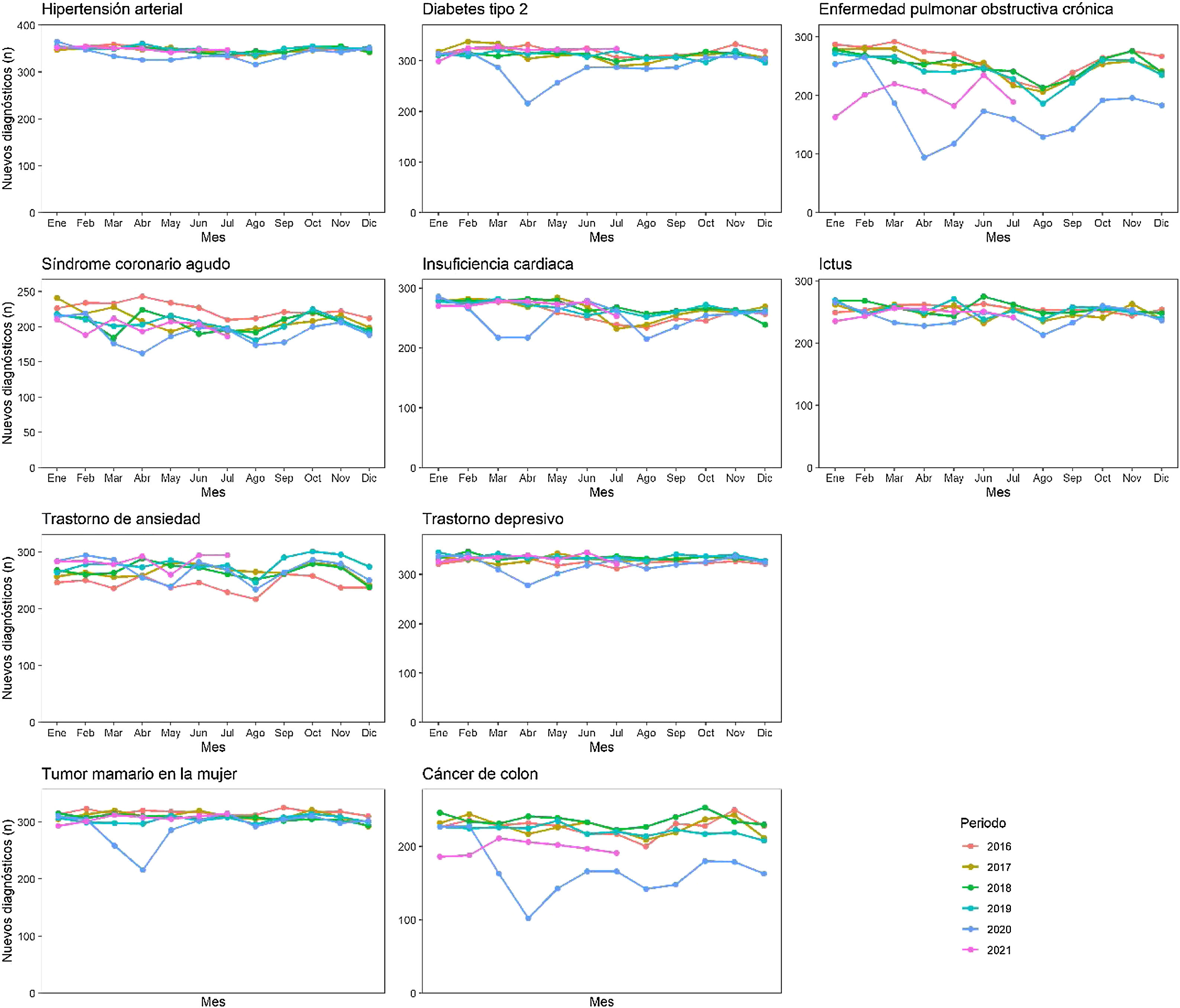
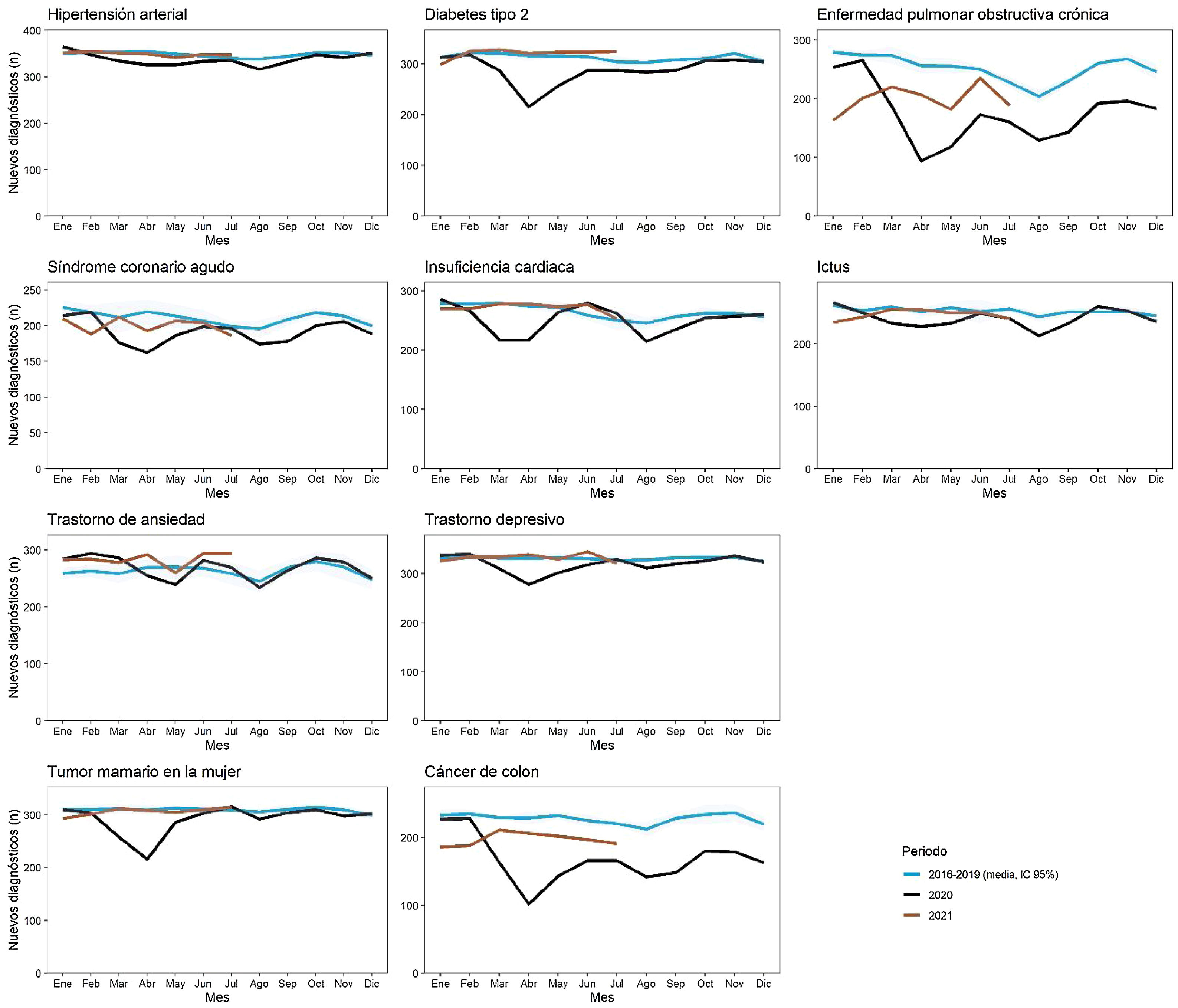
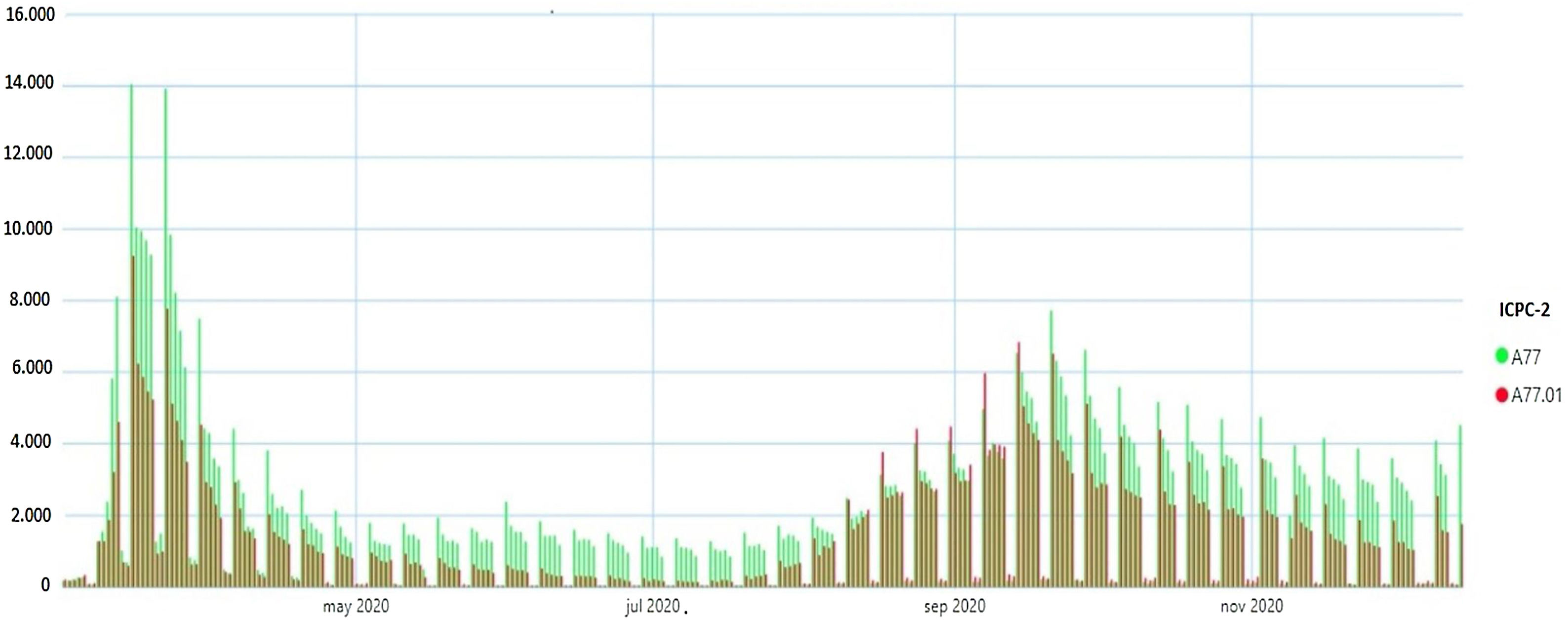
ResultadosLa tasa de incidencia anual para todos los procesos estudiados disminuyó en el año 2020. En la tabla 1 se detalla la incidencia en los diferentes periodos estudiados para cada proceso. Además, se observó una gran reducción de los diagnósticos mensuales registrados tras el inicio de la emergencia por COVID-19 comparado con lo observado en el periodo 2016-2019 (figs. 2 y 3). Los trastornos de ansiedad se mantuvieron por encima de la media del periodo 2016-2019 a lo largo de la pandemia. Este descenso en los diagnósticos de los primeros meses del año es similar al del periodo previo en relación con el patrón estacional navideño, pero a diferencia de los periodos previos se agudizaba a lo largo del mes de marzo, coincidiendo con el confinamiento en España. En fechas posteriores, coincidiendo con el levantamiento paulatino de las restricciones entre mayo y junio, y durante el resto del año 2020, los diagnósticos se han ido recuperando en términos generales. En la figura 4 se muestra la evolución de los diagnósticos de COVID-19 en atención primaria de la Comunidad de Madrid en el mismo periodo de estudio, y se ve que la máxima pérdida de diagnósticos coincide con el pico de mayor diagnóstico de sospecha de COVID-19 (hasta el 11 de mayo 2021 no se dispuso de pruebas diagnósticas en el ámbito extrahospitalario).
Nuevos diagnósticos por cada 100.000 habitantes y enfermedad en atención primaria de la Comunidad de Madrid en el periodo de estudio (2016-2020)
| Tasa de nuevos diagnósticos por 100.000 habitantes | |||||
|---|---|---|---|---|---|
| 2016 | 2017 | 2018 | 2019 | 2020 | |
| Hipertensión | 740,73 | 754,77 | 790,20 | 812,60 | 580,84 |
| Diabetes tipo 2 | 316,81 | 281,35 | 288,31 | 295,37 | 215,11 |
| Enfermedad pulmonar obstructiva crónica | 143,23 | 125,75 | 122,89 | 109,64 | 58,94 |
| Síndrome coronario agudo | 84,94 | 74,24 | 69,66 | 68,60 | 59,63 |
| Insuficiencia cardiaca | 137,36 | 142,18 | 146,87 | 150,25 | 124,75 |
| Ictus | 118,74 | 114,57 | 118,23 | 114,03 | 98,70 |
| Trastornos de ansiedad | 114,09 | 139,60 | 150,55 | 174,90 | 158,26 |
| Trastornos depresivos | 372,17 | 442,30 | 483,38 | 489,35 | 360,23 |
| Cáncer de mama | 306,15 | 307,77 | 270,35 | 261,37 | 225,40 |
| Cáncer de colon | 93,86 | 92,96 | 99,59 | 87,64 | 51,61 |
Nuevas codificaciones diagnósticas relacionadas con la infección por SARS-CoV-2 con diagnóstico confirmado (CIAP A77.01) o con sospecha clínica (CIAP A77) registradas en la historia clínica electrónica de atención primaria durante las dos primeras olas pandémicas en la Comunidad de Madrid (28-2-2020 a 6-12-2020). (Fuente: Espacio Información COVID. Gerencia Asistencial de Atención Primaria Madrid.)
El seguimiento mensual ha permitido observar que la reducción de nuevos diagnósticos fue mayor en la primera ola, cuando el sistema sanitario en su totalidad, incluida la atención primaria, estaba en situación crítica. Es importante destacar este aspecto, ya que, como se observa en las figuras 2 y 3, aunque durante las siguientes oleadas la atención primaria también soportó una sobrecarga importante, en la mayoría de las afecciones estudiadas se fueron recuperando las incidencias de diagnósticos esperados. La insuficiencia cardiaca es el único diagnóstico que presenta una recuperación por encima de la media después de la primera ola; otros diagnósticos, como EPOC y cáncer de colon, seguían por debajo de la media esperada.
DiscusiónLa reducción de los diagnósticos observada en patologías como el ictus y el infarto de miocardio, que suelen tratarse en su fase aguda en el ámbito hospitalario antes de su tratamiento y seguimiento a largo plazo en atención primaria, es coherente con la disminución de los ingresos por estas causas observada en nuestro ámbito5. Nuestros resultados son concordantes con los encontrados por Sisó-Almirall et al.27 en un estudio realizado en tres centros de salud de Cataluña que dan cobertura sanitaria a una población de 85.000 personas, observándose una reducción significativa en las tasas de incidencia anuales de factores de riesgo cardiovascular, enfermedades crónicas y algunos tumores en 2020 en comparación con el periodo 2017-2019, así como una mayor incidencia de trastornos de ansiedad.
La recuperación limitada de algunos diagnósticos se explica porque se precisan pruebas complementarias que, por sus condiciones de realización, han continuado canceladas o limitadas tras finalizar el confinamiento, como la espirometría para la EPOC y la colonoscopia para el cáncer de colon. En el caso de los tumores de mama y colon, el descenso podría explicarse por la suspensión temporal de los cribados poblacionales. Aún no se dispone de datos en nuestro contexto del impacto que pueda tener esta disminución de los cribados. Los estudios de modelización realizados en programas de cribado como el Massachusetts General Brigham de los Estados Unidos28 han calculado que el retraso en la detección y en el tratamiento de los cánceres de mama y colorrectal durante los primeros meses de la pandemia podría provocar casi 10.000 muertes evitables en su área de influencia; aunque los resultados pueden no ser comparables por los diferentes programas y contextos, sí nos pueden orientar sobre su potencial impacto.
La principal limitación de nuestro estudio ha sido no disponer de información desagregada por edad y sexo. Por otro lado, los registros asistenciales recogidos en el proceso de atención podrían tener sesgos de información, aunque consideramos que para la mayoría de las enfermedades estudiadas no era esperable una disminución de la incidencia durante la pandemia de COVID-19. Además, muchos de los diagnósticos siguen criterios estandarizados, por lo que la disminución en nuevos diagnósticos observada es muy probable que represente verdaderos casos de enfermedad desapercibidos, sin diagnosticar y sin tratar. Aunque se vayan recuperando las incidencias esperadas para estos periodos, el volumen de diagnósticos perdidos puede suponer un incremento en la morbilidad de los casos diagnosticados que deberá tenerse en cuenta en futuros análisis.
Actividades preventivas, seguimiento y control de las enfermedades crónicasMás allá del impacto que la pandemia ha tenido sobre el momento de realizar el primer diagnóstico de una patología, también hay que considerar el impacto en uno de los factores primordiales del sistema, especialmente de la atención primaria, que es la longitudinalidad, entendida como el seguimiento y el control de las enfermedades crónicas. La pandemia de COVID-19ha tenido efectos directos e indirectos en las personas con enfermedades crónicas29; de forma general, se ha reducido la capacidad de prevenir o controlar las enfermedades crónicas, y las diversas medidas de mitigación implementadas, incluido el confinamiento, han tenido también un impacto en los diferentes ámbitos de la vida de las personas, creando nuevas dificultades sociales y económicas30, o agravando las ya existentes antes de la pandemia.
Las dificultades de acceso a los servicios sanitarios, la interrupción de la atención, la saturación del propio sistema y su reorientación hacia formatos no presenciales son elementos que explican las causas indirectas del aumento de la morbilidad y de la mortalidad en las personas con enfermedades crónicas. A esto hay que añadir la preocupación generada sobre el acceso seguro a la atención sanitaria durante la pandemia, que ha condicionado una menor tendencia de la población a consultar por síntomas «preocupantes», reportada en el caso concreto del cáncer sobre todo en las mujeres y las personas mayores31, lo cual puede explicar en parte el descenso de las derivaciones por sospecha de malignidad no solo desde atención primaria, sino también desde los propios servicios hospitalarios de urgencias8. En los Estados Unidos, tras la primera ola epidémica, en junio de 2020, cuatro de cada 10 adultos encuestados declararon haber retrasado o evitado la atención médica de control o de urgencia debido a la pandemia32.
El seguimiento de la patología no COVID-19 se ha visto limitado tanto en las consultas hospitalarias y en los centros de especialidades como en atención primaria. Coma et al.33 han analizado el impacto de la epidemia y las medidas de aislamiento en el seguimiento y el control de las enfermedades crónicas en 288 consultas de atención primaria del Instituto Catalán de la Salud. Describen los resultados de 34 indicadores del estándar de calidad asistencial, que comprenden diferentes tipos: relacionados con el tratamiento (4), el seguimiento (5), el control (10), el cribado (7), las vacunaciones (4) y la prevención cuaternaria (4). Para cada indicador calcularon el porcentaje de cambio en febrero, marzo y abril de 2020 respecto a los resultados de los mismos meses del año anterior, definiendo como indicadores con efecto negativo aquellos con una mayor variación negativa o una menor variación positiva en 2020 respecto a 2019, y como indicadores con efecto positivo aquellos con una mayor variación positiva o una menor variación negativa. Encontraron un efecto negativo en el 85% de los indicadores del estándar de calidad asistencial en marzo y en el 68% en abril. El 90% de los indicadores de control tuvieron un efecto negativo, destacando el control del colesterol con una reducción del −2,69% (intervalo de confianza del 95% [IC95%]: −3,17% a −2,23%) en marzo y del −3,41% (IC95%: −3,82% a −3,01%) en abril, y el control de la presión arterial con una reducción del −2,13% (IC95%: −2,34% a −1,9%) y del −2,59% (IC95%: −2,8% a −2,37%) en los mismos meses. Los indicadores con mayor efecto negativo fueron los de cribado, como el de pie diabético, con una reducción del −2,86% (IC95%: −3,33% a −2,39%) y del −4,13% (IC95%: −4,55% a −3,71%) en marzo y abril, respectivamente.
Solo un indicador de vacunación, la vacuna contra el sarampión-paperas-rubeola en adultos, tuvo un efecto negativo en ambos meses. Por último, entre los indicadores de prevención cuaternaria se observaron efectos negativos en marzo y abril, aunque en este caso una menor inadecuación supone un mejor resultado clínico.
En relación con las actividades preventivas, las coberturas vacunales han descendido en todas las comunidades autónomas entre un 5% y un 60%, dependiendo de la edad y del tipo de vacuna. Las vacunaciones en las escuelas se han suspendido y solo se ha mantenido, en general, la cobertura de la vacuna frente al tétanos, la difteria y la tosferina en las embarazadas. La disminución ha sido más manifiesta para las vacunas no financiadas: la primera dosis de vacuna antimeningocócica B disminuyó un 68,4% en la Comunidad Valenciana, y en Andalucía se observó un descenso de las dosis totales de esta vacuna (39%) y de la del rotavirus (18%)34.
En la evaluación de la cartera de servicios de la Gerencia de Atención Primaria de la Comunidad de Madrid en 202035 se ve que en pediatría se han mantenido las coberturas vacunales y la atención a los problemas graves con coberturas similares a las de años previos, si bien se ha producido una disminución de la atención de niños/as con asma y de manera muy destacada en la salud bucodental. En las personas adultas destaca una disminución de la realización de mamografías del 10% (del 38,7% al 29,6% de la población diana de 2019 a 2020) y de citologías en mujeres entre 25 y 35 años (del 46,1% al 50,7% de la población diana de 2019 a 2020). Sin embargo, aumenta la cobertura de vacunación antigripal en las personas mayores de 60 años (del 49,1% al 57,4% de la población).
Lecciones aprendidasEn España, en el inicio de la pandemia se recomendó no acudir a los centros sanitarios por riesgo de contagio, y se suspendieron las revisiones y los seguimientos de pacientes con enfermedades crónicas. Algunos de los factores que han podido influir en el menor uso de los servicios sanitarios han sido el confinamiento y las medidas no farmacológicas, el temor de la población al contagio en los centros sanitarios e, incluso, la idea errónea de que el Sistema Nacional de Salud solo estaba disponible para pacientes con COVID-19. No obstante, sin duda también han contribuido la saturación del sistema sanitario y la reorientación de la asistencia para garantizar la seguridad de pacientes y profesionales (utilizando un triaje telefónico y presencial), y priorizando la telemedicina en forma de consultas telefónicas. En el periodo del confinamiento, la población se mostró comprensiva con estas medidas y se vieron positivos los contactos telefónicos con sus profesionales de referencia26. Sin embargo, el paso de los meses ha hecho más necesario que nunca que se garantice la accesibilidad a todos los niveles del sistema sanitario. Las tecnologías de la información y la comunicación vinieron para quedarse, pero la distancia física no puede convertirse en una distancia social.
Los/las profesionales sanitarios/as, y de manera especial en la salud pública y la atención primaria, han de trabajar de forma conjunta para disipar los temores de la población y ayudarla a volver a recibir asistencia sanitaria de forma segura, y transmitir los esfuerzos realizados por el sistema sanitario para garantizar que los entornos sean seguros tanto para las actividades preventivas como para el seguimiento y el control de las enfermedades crónicas. La información puede ayudar a los/las pacientes a tomar decisiones informadas sobre la necesidad de solicitar atención presencial o desplazarse a un centro sanitario, o hacerlo con mecanismos de comunicación a distancia en caso de que la atención requerida pueda proveerse por esta vía. Aunque muchos procesos pueden derivarse, como de hecho ha ocurrido, a la asistencia no presencial, otros siguen requiriendo atención presencial en algún momento.
Para volver a los niveles prepandémicos de diagnóstico y gestión de las enfermedades crónicas, todo el sistema, y de forma muy relevante los servicios de atención primaria, deben reorganizarse y llevar a cabo acciones específicas para los grupos de mayor riesgo clínico o social en cuanto al acceso al sistema. Los cambios organizativos derivados de la pandemia tienen que ser evaluados y adaptados para garantizar la accesibilidad al sistema sanitario de la población general, y en especial de aquellas personas que más requieren sus servicios, como son los/las pacientes ancianos/as, con enfermedades crónicas, con problemas psicosociales o de entornos de nivel socioeconómico bajo, donde a veces esas tecnologías no llegan de la misma forma que al resto de la población6,29,36, así como identificar las posibles desigualdades de género14,15. La pandemia de COVID-19ha exacerbado las desigualdades sanitarias existentes y ha puesto de relieve las causas subyacentes. Para ofrecer una correcta atención a las patologías no COVID-19 se necesitan datos e investigación, y disponer de información por edad y sexo, que contribuyan a tomar decisiones objetivas y precisas, y a evaluar el impacto de las desiguales sobre lo que hemos dejado de atender. Un correcto abordaje requerirá, además, un enfoque multisectorial37.
Ante una posible nueva situación de pandemia es necesario que el sistema sanitario cuente con las estructuras, las capacidades organizativas y los recursos humanos que permitan su flexibilidad para garantizar una atención simultánea a los casos derivados de la emergencia sanitaria y a aquellas afecciones agudas y crónicas que requieren una atención y un seguimiento no demorables, y que deben también ser prioritarios en tiempos de emergencias sanitarias. Tras los meses iniciales de la pandemia, la organización de los servicios sanitarios (diferenciación y separación de circuitos, espacios, equipamiento y personal de atención) ha permitido que pudieran coexistir pacientes afectados y no afectados por el coronavirus; esta experiencia tiene que servir para tener un plan de respuesta desde fases iniciales y garantizar la asistencia sanitaria en tiempo y forma que precisa la patología no-COVID.
En paralelo, recuperar los diagnósticos perdidos y el seguimiento de los procesos crónicos en todos los niveles de atención precisa inversión, reorganizar los recursos y marcar prioridades. Además, se debe potenciar el trabajo en equipo y crear grupos multidisciplinarios que garanticen la continuidad de la atención, con información y atención compartida entre niveles asistenciales. Es bien conocido que los/las pacientes experimentan esta continuidad del cuidado como uno de los atributos deseables que les hacen reconocer el valor de la atención recibida38. Esto permitirá crear confianza tanto en el sistema de atención sanitaria como en el sistema de salud pública. Recuperar la confianza en la atención primaria es clave para garantizar la atención sanitaria de la población y para reducir las desigualdades en salud puestas de manifiesto por la pandemia. La atención primaria debe contar con recursos suficientes para ejercer su papel en el control de la pandemia y que sea compatible con una atención integral y de calidad a pacientes con patologías no COVID-19.
Contribuciones de autoríaTodos/as los/las autores/as participaron en la concepción y el diseño del trabajo y son investigadores/as del proyecto en que se enmarca el apartado de diagnósticos perdidos, del que M. Fontán Vela, J.A. López-Rodríguez e I. Del Cura-González realizaron el análisis. I. Del Cura-González escribió el primer borrador del manuscrito, que el resto de las personas firmantes revisaron y modificaron, y todas han aprobado la versión final.
AgradecimientosA todos/as los/las profesionales sanitarios/as que siguen trabajando cada día para hacer posible la atención a la patología por COVID-19, la recuperación de los diagnósticos perdidos y el seguimiento de los procesos crónicos en todos los niveles asistenciales. A la Gerencia de Atención Primaria de Madrid, por facilitarnos la información. A la Fundación de Investigación e Innovación Biosanitaria de la Comunidad de Madrid, que apoyó la financiación del Proyecto MADAPCOVID (APCOVID2020-27). A la Red de Investigación en Servicios de Salud en Enfermedades Crónicas del Instituto de Salud Carlos III, que favoreció nuestro interés en aproximarnos a los diagnosis perdidos que han sido abordados de forma más exhaustiva en este artículo.
FinanciaciónEl Proyecto MADAPCVID ha recibido una ayuda (APCOVID2020-27) de la Fundación de Investigación e Innovación Biosanitaria en Atención Primaria de la Comunidad de Madrid a través de las subvenciones a fondo perdido de los créditos concedidos a la Comunidad de Madrid por el Fondo COVID-19 del Gobierno de España, incluidos en la Orden HAC/667/2020.
Conflictos de interesesNinguno.