En el mes de septiembre de 2022, la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS) reunió un panel de personas expertas con el objetivo de definir y priorizar las políticas de salud, desde una perspectiva del conjunto del Estado, para adaptar el Sistema Nacional de Salud (SNS) a los actuales riesgos y la actual sociedad.
MétodoReunión de personas expertas, estructurada siguiendo procedimientos adaptados de las técnicas de brainstorming, grupo nominal y método de consenso Rand. La relevancia y la factibilidad de las propuestas fueron valoradas individualmente por cada panelista, y se ordenaron temáticamente y en función de la mediana y la desviación cuartil de las puntuaciones de relevancia.
ResultadosLos/las panelistas identificaron y priorizaron numerosas propuestas en áreas de gobernanza y financiación del SNS, reforma de la cartera de servicios y prestaciones, reforma de los recursos humanos del SNS, salud pública y políticas de salud, actuaciones frente a las desigualdades y la pobreza, y asistencia sanitaria del SNS, incluyendo la atención sociosanitaria, primaria y al final de la vida.
ConclusionesLos resultados del Encuentro muestran la urgente necesidad de abordar cambios en profundidad en muchas de las políticas de salud estatales, incluyendo una importante reconfiguración en sus estructuras de gobernanza, salud pública y atención sanitaria. También sugieren hacia dónde podrían orientarse tales cambios, conformando una guía tentativa de temas prioritarios a abordar.
In September 2022, the Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS) brought together a panel of experts with the aim of defining and prioritizing health policy proposals, from the perspective of the Spanish State as a whole, to adapt the National Health System (NHS) to current risks and to contemporary/present-day society.
MethodExpert meeting structured using a mix of procedures adapted from brainstorming, nominal group and Rand consensus method techniques. Relevance and feasibility of proposals identified were assessed individually by each panelist. Proposals were then ordered thematically and ranked according to the median and quartile deviation of relevance scores.
ResultsPanelists identified and prioritized several proposals in different areas: governance and funding of the NHS, reform of the portfolio of services and benefits and of the NHS human resources, public health and health policy, actions against inequality and poverty, and healthcare delivery reform, including socio-sanitary, primary and end-of-life care.
ConclusionsThe results of the meeting show the urgent need to address in-depth changes in many state-wide health policies, including a major reconfiguration of governance, public health, and health care structures. They also point out potential areas of improvement, constituting a tentative guide of prioritized issues to be addressed.
Uno de los más extendidos y preocupantes «síntomas» de la pandemia de COVID-19ha sido la (aparentemente sobrevenida) disminución de la confianza de la población en el Sistema Nacional de Salud (SNS)1,2. No tanto por la respuesta a la emergencia de salud pública —con sus aciertos y sus errores, sus grandezas y sus miserias— como por la evidente quiebra del tópico del «mejor sistema sanitario del mundo». Sin embargo, a nadie se le oculta que los problemas del SNS no empezaron con la pandemia. Ni siquiera con la crisis económica de 2007 y los recortes asociados, por más que la gran recesión y la pandemia hayan contribuido en muchas áreas al deterioro del SNS3–5.
Es probable que estemos ante un problema de obsolescencia del diseño institucional6,7. El SNS conserva demasiados de los rasgos básicos con que fue construido por la Seguridad Social en la década de 1970 y han realizado muy escasas reformas de fondo para adaptarse a los cambios tecnológicos, profesionales, sociales, de alcance de su acción, financiación o competencia1. La resiliencia del SNS no implica, siguiendo un símil físico, ausencia de fracturas «por fatiga», «por estrés» o «por desgaste de materiales». En los medios de comunicación generales8, y pese al apoyo popular que claramente mantiene el SNS2, son visibles las grietas abiertas en la atención primaria, las esperas, la creciente desafección de los/las profesionales, la progresiva huida de las clases medias hacia el aseguramiento privado y la renuncia a abordar su propia transformación organizativa9.
La pandemia, sin embargo, también puede ofrecer algunas oportunidades de mejora10. Además de actualizar la preocupación social por la salud pública y el sistema sanitario, ha mostrado que la seguridad y la prosperidad económica de un país dependen de su capacidad para «minimizar» los efectos de algunas amenazas para la salud potencialmente devastadoras11. Incluso en ausencia de «emergencias», un sistema de salud robusto es imprescindible para proteger y mejorar la salud, prevenir la enfermedad y reducir las desigualdades. Esta ventana de oportunidad es la que ha reunido foros, debates, ponencias, comisiones, etc., y lo que está detrás de muchos manifiestos, escritos de opinión, discursos, etc., que desde diversas instituciones y grupos de interés se han generado en el transcurso de la emergencia sanitaria12–14. En muchos casos, pero no siempre, desde perspectivas corporativas.
En este contexto, la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS) consideró oportuno reunir en un Encuentro en la Escuela de Salud Pública de Menorca a un grupo de personas «expertas» con el objetivo de definir (y priorizar) las políticas de salud que se requieren para adaptarse a los actuales riesgos y la actual sociedad, empleando un concepto amplio de «políticas de salud», desde la perspectiva del conjunto del Estado y desde los servicios sanitarios a la salud pública, desde la promoción de la salud a la prevención, la atención sanitaria y la rehabilitación, desde la sostenibilidad financiera y social a las desigualdades en salud, etc., con un trasfondo de qué debería hacer el SNS para impulsar la transición del sistema de salud del siglo xx al del siglo xxi. En este artículo se presentan los resultados de dicho ejercicio.
MétodoDiseñoReunión de personas expertas, estructurada siguiendo procedimientos adaptados de las técnicas de brainstorming15, grupo nominal11,16,17 y método de consenso Rand18,19.
Ámbito/lugarLa reunión se realizó el 23 de septiembre de 2022 en el marco de la Escuela de Salud Pública del Llatzeret de Menorca, con el soporte de SESPAS y el Institut Menorquí d’Estudis (IME), y la colaboración de otras entidades.
PoblaciónParticiparon 11 panelistas con experiencia en diversos ámbitos de la macro-, meso- y microgestión sanitaria y de salud pública. Los/las participantes, cuyos nombres e instituciones de referencia en el momento de la reunión se recogen en la tabla 1, fueron seleccionados/as por los coordinadores (a propuesta de cualquiera de ellos) para componer un grupo plural, con conocimientos, experiencias y trayectorias laborales en áreas muy diversas del sector sanitario, y en lo posible con trayectorias mixtas en diversos puestos y áreas de las organizaciones sanitarias. Algunos/as candidatos/as declinaron la invitación por otros compromisos y la selección final se realizó por consenso de los autores con criterios subjetivos basados en su propio conocimiento del sector antes que por un criterio formal explícito (currículo, publicaciones, posición actual o similares).
Listado de panelistas
| Bernal Delgado, Enrique | Instituto Aragonés de Ciencias de la Salud | Aragón |
| Castells, Xavier | Parc de Salut del Mar, Institut Municipal d’Investigació Mèdica | Cataluña |
| García Abietar, Daniel | Parc de Salut del Mar, Institut Municipal d’Investigació Mèdica | Cataluña |
| González López-Valcárcel, Beatriz | Universidad de Las Palmas de Gran Canaria | Canarias |
| Hernández, Ildefonsoa | Universidad Miguel Hernández | C. Valenciana |
| López Casasnovas, Guillem | Universitat Pompeu Fabra de Barcelona | Cataluña |
| Maynou Pujolràs, Laia | London School of Economics and Political Science | Cataluña |
| Meneu, Ricarda | Fundación Instituto de Investigación en Servicios de Salud | C. Valenciana |
| Mira Catalá, Pablo | Universitat Miguel Hernández d’Elx | C. Valenciana |
| Peiró, Salvadora,b | Fundació per al Foment de la Investigació Sanitària i Biomèdica de la Comunidad Valenciana (FISABIO) | C. Valenciana |
| Urbanos, Rosa | Universidad Complutense de Madrid | Madrid |
A partir de algunas experiencias previas20,21, se combinaron aspectos de tres técnicas grupales intentando estimular la creatividad del grupo para generar el máximo número de propuestas, desarrollar una reunión muy formalizada para mantener al grupo centrado en el objetivo y cumplir los plazos de tiempo previstos, y usar técnicas de priorización para ordenar la relevancia de las propuestas. Del brainstorming se adoptaron la fase de reflexión silenciosa previa (que comparte con el grupo nominal), la imposibilidad de rechazar propuestas y el control de las interacciones negativas entre los/las participantes. De la técnica del grupo nominal se adoptaron las fases iniciales (confección de la pregunta, fase nominal, ronda de respuestas y conducción de la reunión), pero minimizando la ronda de discusión previa a las votaciones. De la técnica Rand se incorporó su sistema de valoración de escenarios (de 1 a 9), con una interpretación en tres tramos (7-9: máxima relevancia; 4-6: intermedia; 1-3: mínima) que fue explicitada a los/las participantes.
PreguntaLa pregunta formulada al grupo de panelistas fue preparada por los coordinadores del panel y se entregó por escrito a cada persona del grupo previamente a la fase de reflexión silenciosa, acompañada de un contexto para delimitar la concreción, el alcance y el formato de las respuestas (tabla 2).
Pregunta nominal y contexto facilitado a los/las panelistas
| ¿Qué políticas —estrategias, intervenciones, cambios— debería emprender el sistema de salud estatal (sentido amplio, no solo atención sanitaria) para adaptarse a los cambios en el entorno político, organizativo, de valores sociales y al cambio tecnológico, de forma que contribuyan a la mejora de la salud de la población, y de la legitimidad social y la sostenibilidad del sistema de salud? |
| • Bajo los términos de legitimidad y sostenibilidad se engloban no solo aspectos de suficiencia financiera, sino también de accesibilidad, equidad, participación, calidad de la atención y otros que contribuyan al buen funcionamiento y al soporte popular y político del Sistema Nacional de Salud. |
| • Sitúe las propuestas en el horizonte temporal de los próximos 5-10 años. |
| • No eluda propuestas aunque crea que supondrían cambios drásticos (en el sistema de salud, en las profesiones sanitarias…), incluso si las ve de implantación improbable actualmente. |
| • Intente ofrecer propuestas con suficiente nivel de profundidad y concreción para que sean útiles, pero no tanto que se pierda su perspectiva general. |
| • Concisión. Cada propuesta en una sola frase (no hace falta argumentarla en este momento). |
Dado que el objetivo del grupo era identificar estrategias y cambios, y valorar su importancia relativa, la dinámica se centró en la generación de ideas y en su posterior valoración o priorización, antes que en su discusión o argumentación. Tras la presentación de los objetivos de la reunión y una breve explicación sobre la dinámica a seguir, el moderador planteó la pregunta en un contexto para delimitar el tipo de respuestas, a partir de la que cada miembro del grupo debía escribir, individualmente y sin comunicarse con los demás panelistas, tantas propuestas como le fuera posible en 10 minutos. Una vez finalizado este tiempo dio comienzo a la lectura de las respuestas por turno, una cada vez cada panelista, mientras el moderador, que también actuó como panelista, las proyectaba para que estuvieran a la vista de todas las personas. Aunque se permitió la aclaración del contenido de las propuestas, no se rechazó ninguna ni se permitió la confrontación de ideas. Al finalizar la ronda de respuestas se pidió a los/las panelistas que puntuaran, en silencio e individualmente, cada una de las respuestas. El rango de puntuaciones iba de 1 (relevancia/prioridad mínima) a 9 (relevancia/prioridad máxima). Se remarcó la conveniencia de separar la valoración de los ítems de las personas que los habían propuesto y de no evitar las puntuaciones extremas.
AnálisisSe realizó una descripción narrativa de las respuestas y su puntuación de prioridad. Para la descripción se utilizaron la mediana (Me), el primer (Q1) y el tercer (Q3) cuartiles (valores de los percentiles 25 y 75), y la desviación cuartil (DQ; diferencia entre Q3 y Q1 dividida por 2). Conforme a la estructura de los rangos de puntuación, se había previsto una clasificación en medidas relevantes (puntuaciones entre 7 y 9 en DQ), de relevancia media (puntuaciones entre 4 y 6) y poco relevantes (puntuaciones entre 1 y 3), aunque considerando la experiencia y los conocimientos del grupo no se esperaba un volumen importante de respuestas en este último tramo. Las respuestas se clasificaron en varios bloques temáticos desarrollados ex post por los coordinadores para facilitar su relato. Para ello, se partió del ítem con mayor puntuación, se definió su bloque temático y se añadieron a esta área los ítems relacionados. A continuación se realizaba el mismo proceso con el siguiente ítem no incluido en el área previa hasta agotar los ítems propuestos por los/las panelistas. En la sección de resultados se presentan los ítem con DQ o Me ≥ 7. Para el conjunto de los ítem ver el material suplementario online.
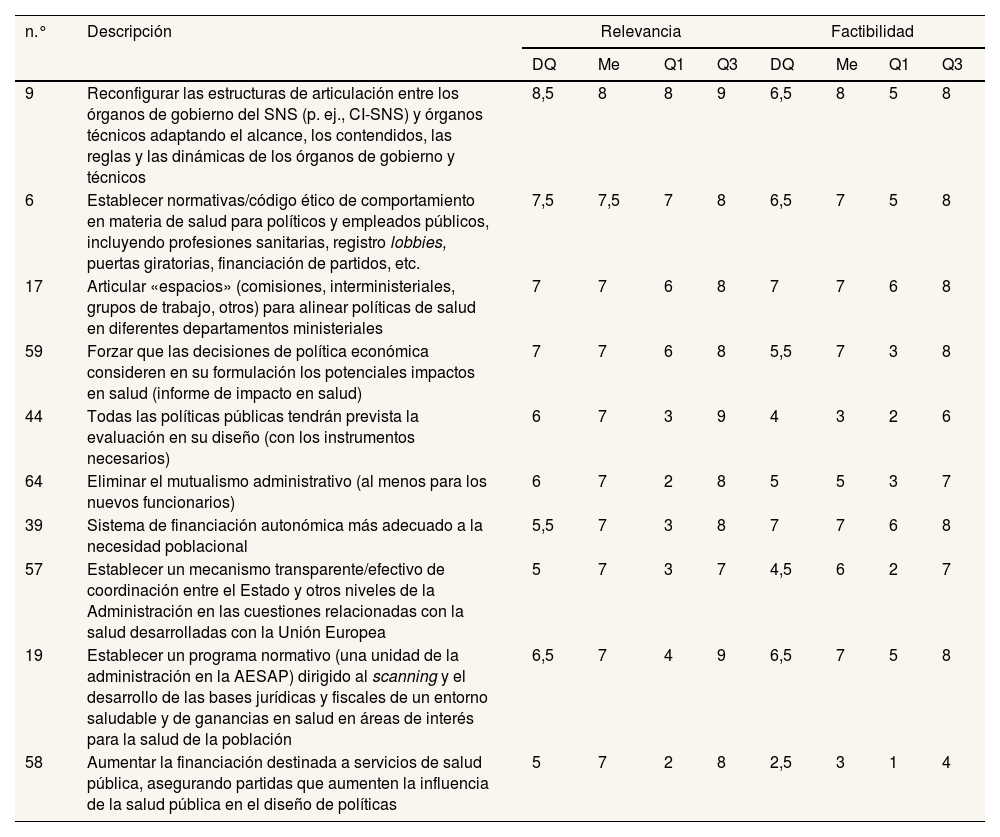
ResultadosLa medida que mayor puntuación (DQ) obtuvo quedó incluida en el área de gobernanza y financiación del SNS (tabla 3), y se refiere a la reconfiguración de las estructuras de articulación entre los órganos de gobierno del SNS y sus órganos técnicos (n.° 9; DQ: 8,5; Me: 8). En este mismo bloque se incluyen otras medidas que alcanzaron puntuaciones de DQ o Me entre 7 y 9, aun con ocasionales discrepancias entre los panelistas. Entre estas cabe citar el desarrollo de códigos éticos para políticos y empleados públicos (n.° 6; DQ: 7,5), la articulación organizativa de las estrategias de salud en todas las políticas (n.° 7 y n.° 59; DQ: 7) y su evaluación (n.° 44; DQ: 6), la eliminación del mutualismo administrativo (n.° 64; DQ: 6) con una gran dispersión entre panelistas, y el refuerzo de los mecanismos de cohesión (n.° 5; DQ: 6). La mayoría de estas propuestas se valoraron como moderadamente factibles (con DQ entre 7 y 6,5). Otros aspectos relacionados con la financiación del SNS se situaron con DQ por debajo de 7, pero con Me de 7 puntos con gran dispersión y, en algunos casos, escasa factibilidad (tabla 3).
Propuestas en el bloque de gobernanza y financiación del Sistema Nacional de Salud ordenadas por puntuación (desviación cuartil) de relevancia
| n.° | Descripción | Relevancia | Factibilidad | ||||||
|---|---|---|---|---|---|---|---|---|---|
| DQ | Me | Q1 | Q3 | DQ | Me | Q1 | Q3 | ||
| 9 | Reconfigurar las estructuras de articulación entre los órganos de gobierno del SNS (p. ej., CI-SNS) y órganos técnicos adaptando el alcance, los contendidos, las reglas y las dinámicas de los órganos de gobierno y técnicos | 8,5 | 8 | 8 | 9 | 6,5 | 8 | 5 | 8 |
| 6 | Establecer normativas/código ético de comportamiento en materia de salud para políticos y empleados públicos, incluyendo profesiones sanitarias, registro lobbies, puertas giratorias, financiación de partidos, etc. | 7,5 | 7,5 | 7 | 8 | 6,5 | 7 | 5 | 8 |
| 17 | Articular «espacios» (comisiones, interministeriales, grupos de trabajo, otros) para alinear políticas de salud en diferentes departamentos ministeriales | 7 | 7 | 6 | 8 | 7 | 7 | 6 | 8 |
| 59 | Forzar que las decisiones de política económica consideren en su formulación los potenciales impactos en salud (informe de impacto en salud) | 7 | 7 | 6 | 8 | 5,5 | 7 | 3 | 8 |
| 44 | Todas las políticas públicas tendrán prevista la evaluación en su diseño (con los instrumentos necesarios) | 6 | 7 | 3 | 9 | 4 | 3 | 2 | 6 |
| 64 | Eliminar el mutualismo administrativo (al menos para los nuevos funcionarios) | 6 | 7 | 2 | 8 | 5 | 5 | 3 | 7 |
| 39 | Sistema de financiación autonómica más adecuado a la necesidad poblacional | 5,5 | 7 | 3 | 8 | 7 | 7 | 6 | 8 |
| 57 | Establecer un mecanismo transparente/efectivo de coordinación entre el Estado y otros niveles de la Administración en las cuestiones relacionadas con la salud desarrolladas con la Unión Europea | 5 | 7 | 3 | 7 | 4,5 | 6 | 2 | 7 |
| 19 | Establecer un programa normativo (una unidad de la administración en la AESAP) dirigido al scanning y el desarrollo de las bases jurídicas y fiscales de un entorno saludable y de ganancias en salud en áreas de interés para la salud de la población | 6,5 | 7 | 4 | 9 | 6,5 | 7 | 5 | 8 |
| 58 | Aumentar la financiación destinada a servicios de salud pública, asegurando partidas que aumenten la influencia de la salud pública en el diseño de políticas | 5 | 7 | 2 | 8 | 2,5 | 3 | 1 | 4 |
AESAP: Agencia Española de Salud Pública; CI-SNS: Consejo Interterritorial del SNS; DQ: desviación cuartil [Q3−Q1 / 2]; Me: mediana; Q1: cuartil 1 (percentil 25); Q3: cuartil 3 (percentil 75); SNS: Sistema Nacional de Salud.
Se incluyen solo las propuestas con valores de relevancia ≥7 DQ o Me.
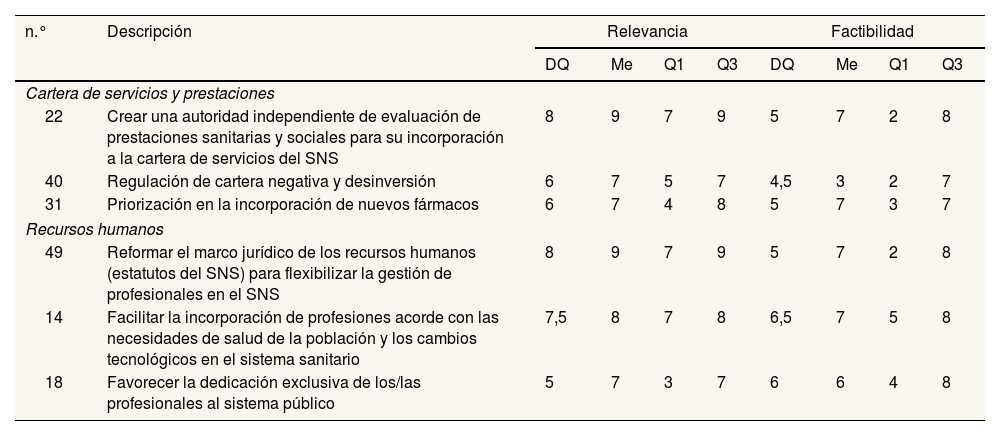
El bloque de reforma de la cartera de servicios y prestaciones del SNS (tabla 4) recoge la creación de una agencia independiente de evaluación de prestaciones (n.° 2; DQ: 8) y, con menor DQ, la regulación de la desinversión y la priorización en la incorporación de nuevos tratamientos. Todos los ítems obtuvieron valoraciones de factibilidad moderada, aun con gran dispersión en las puntuaciones. El bloque referido a la reforma de los recursos humanos del SNS (tabla 4) incluyó la reforma de los estatutos de personal para flexibilizar la gestión (n.° 49; DQ: 8), medidas para facilitar la incorporación de nuevas profesiones al SNS (n.° 14; DQ: 7,5) y medidas para favorecer la dedicación exclusiva de profesionales al SNS (n.° 18; DQ: 5); todas con valoración de factibilidad moderada.
Propuestas en los bloques de reforma de la cartera de servicios y prestaciones y de recursos humanos del Sistema Nacional de Salud ordenadas por puntuación (desviación cuartil) de relevancia
| n.° | Descripción | Relevancia | Factibilidad | ||||||
|---|---|---|---|---|---|---|---|---|---|
| DQ | Me | Q1 | Q3 | DQ | Me | Q1 | Q3 | ||
| Cartera de servicios y prestaciones | |||||||||
| 22 | Crear una autoridad independiente de evaluación de prestaciones sanitarias y sociales para su incorporación a la cartera de servicios del SNS | 8 | 9 | 7 | 9 | 5 | 7 | 2 | 8 |
| 40 | Regulación de cartera negativa y desinversión | 6 | 7 | 5 | 7 | 4,5 | 3 | 2 | 7 |
| 31 | Priorización en la incorporación de nuevos fármacos | 6 | 7 | 4 | 8 | 5 | 7 | 3 | 7 |
| Recursos humanos | |||||||||
| 49 | Reformar el marco jurídico de los recursos humanos (estatutos del SNS) para flexibilizar la gestión de profesionales en el SNS | 8 | 9 | 7 | 9 | 5 | 7 | 2 | 8 |
| 14 | Facilitar la incorporación de profesiones acorde con las necesidades de salud de la población y los cambios tecnológicos en el sistema sanitario | 7,5 | 8 | 7 | 8 | 6,5 | 7 | 5 | 8 |
| 18 | Favorecer la dedicación exclusiva de los/las profesionales al sistema público | 5 | 7 | 3 | 7 | 6 | 6 | 4 | 8 |
DQ: desviación cuartil [Q3−Q1 / 2]; Me: mediana; Q1: cuartil 1 (percentil 25); Q3: cuartil 3 (percentil 75); SNS: Sistema Nacional de Salud.
Se incluyen solo las propuestas con valores de relevancia ≥7 DQ o Me.
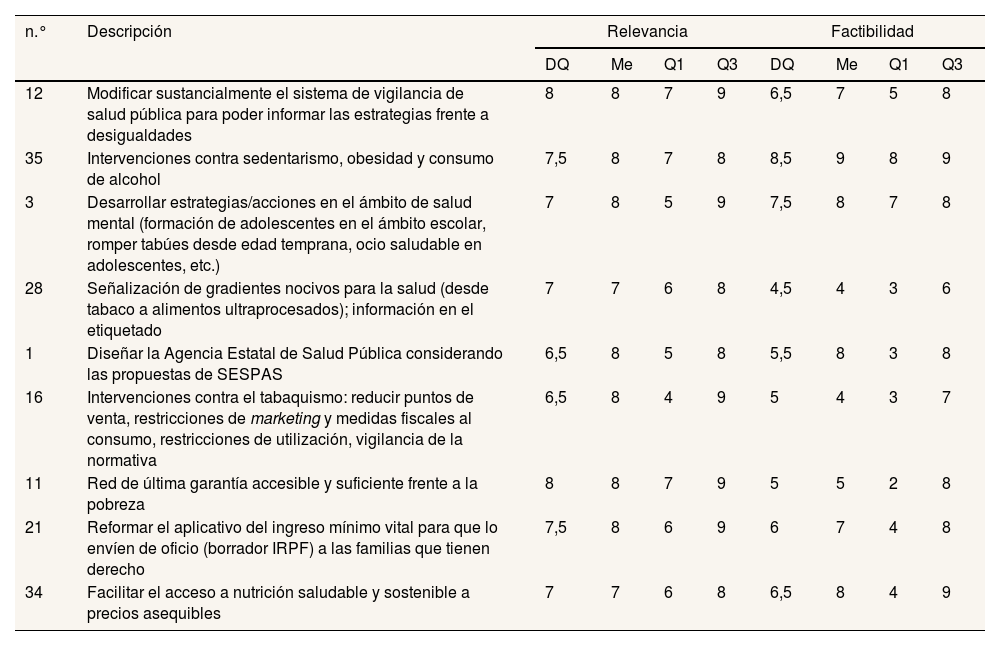
El bloque de salud pública y políticas de salud (tabla 5) recoge, en primer lugar, la reforma del sistema de vigilancia epidemiológica para permitir informar las estrategias frente a desigualdades (n.° 12; DQ: 8), estrategias frente al sedentarismo, la obesidad, el tabaquismo y el alcohol (consideradas muy factibles), alimentación saludable (n.° 35, n.° 16 y n.° 28, con DQ entre 7,5 y 6,5), en salud mental (n.° 3; DQ: 7, con alta valoración de factibilidad) y una específica sobre el diseño de la Agencia Estatal de Salud Pública (n.° 1; DQ: 6,5). Los ítems del bloque de actuaciones frente a las desigualdades y la pobreza (tabla 5) se centran en la red de última garantía (n.° 11 y n.° 21; DQ: 8 y 7,5) y en facilitar el acceso a la nutrición saludable (n.° 34; DQ: 7); todas se valoran moderadamente factibles.
Propuestas en los bloques de salud pública y políticas de salud y de actuaciones frente a las desigualdades y la pobreza
| n.° | Descripción | Relevancia | Factibilidad | ||||||
|---|---|---|---|---|---|---|---|---|---|
| DQ | Me | Q1 | Q3 | DQ | Me | Q1 | Q3 | ||
| 12 | Modificar sustancialmente el sistema de vigilancia de salud pública para poder informar las estrategias frente a desigualdades | 8 | 8 | 7 | 9 | 6,5 | 7 | 5 | 8 |
| 35 | Intervenciones contra sedentarismo, obesidad y consumo de alcohol | 7,5 | 8 | 7 | 8 | 8,5 | 9 | 8 | 9 |
| 3 | Desarrollar estrategias/acciones en el ámbito de salud mental (formación de adolescentes en el ámbito escolar, romper tabúes desde edad temprana, ocio saludable en adolescentes, etc.) | 7 | 8 | 5 | 9 | 7,5 | 8 | 7 | 8 |
| 28 | Señalización de gradientes nocivos para la salud (desde tabaco a alimentos ultraprocesados); información en el etiquetado | 7 | 7 | 6 | 8 | 4,5 | 4 | 3 | 6 |
| 1 | Diseñar la Agencia Estatal de Salud Pública considerando las propuestas de SESPAS | 6,5 | 8 | 5 | 8 | 5,5 | 8 | 3 | 8 |
| 16 | Intervenciones contra el tabaquismo: reducir puntos de venta, restricciones de marketing y medidas fiscales al consumo, restricciones de utilización, vigilancia de la normativa | 6,5 | 8 | 4 | 9 | 5 | 4 | 3 | 7 |
| 11 | Red de última garantía accesible y suficiente frente a la pobreza | 8 | 8 | 7 | 9 | 5 | 5 | 2 | 8 |
| 21 | Reformar el aplicativo del ingreso mínimo vital para que lo envíen de oficio (borrador IRPF) a las familias que tienen derecho | 7,5 | 8 | 6 | 9 | 6 | 7 | 4 | 8 |
| 34 | Facilitar el acceso a nutrición saludable y sostenible a precios asequibles | 7 | 7 | 6 | 8 | 6,5 | 8 | 4 | 9 |
DQ: desviación cuartil [Q3−Q1 / 2]; IRPF: Impuesto sobre la Renta de las Personas Físicas; Me: mediana; Q1: cuartil 1 (percentil 25); Q3: cuartil 3 (percentil 75); SESPAS: Sociedad Española de Salud Pública y Administración Sanitaria.
Se incluyen solo las propuestas con valores ≥7 DQ o Me.
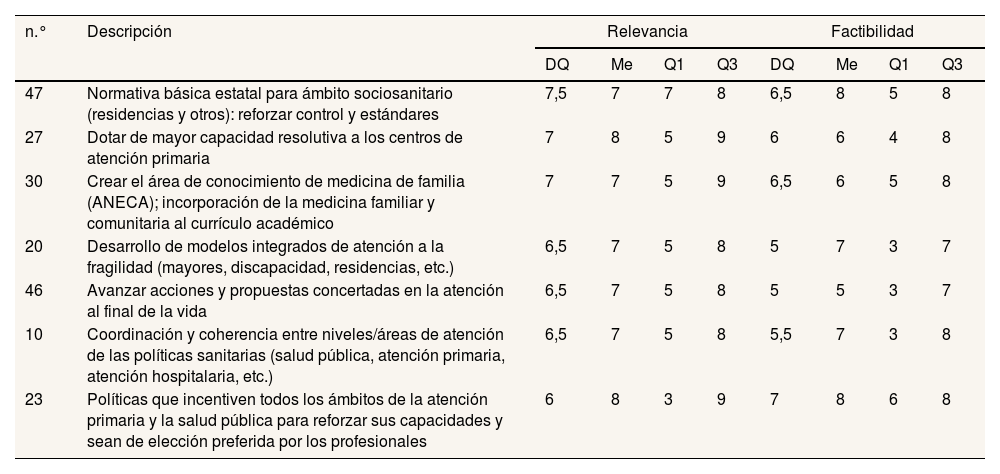
El último bloque recoge las propuestas de los/las panelistas sobre la asistencia sanitaria del SNS, en un sentido amplio del término (tabla 6). Los ítems se centran en la reforma de la atención sociosanitaria (n.° 47 y n.° 30; DQ: 7,5 y DQ: 6,5) y de la atención primaria (n.° 27 y n.° 30; DQ: 7 y 7), y en aspectos de la atención al final de la vida (n.° 46; DQ: 6,5) y de coordinación entre niveles (n.° 10 y n.° 23; DQ: 6,5 y 6).
Propuestas en el bloque de asistencia sanitaria del Sistema Nacional de Salud
| n.° | Descripción | Relevancia | Factibilidad | ||||||
|---|---|---|---|---|---|---|---|---|---|
| DQ | Me | Q1 | Q3 | DQ | Me | Q1 | Q3 | ||
| 47 | Normativa básica estatal para ámbito sociosanitario (residencias y otros): reforzar control y estándares | 7,5 | 7 | 7 | 8 | 6,5 | 8 | 5 | 8 |
| 27 | Dotar de mayor capacidad resolutiva a los centros de atención primaria | 7 | 8 | 5 | 9 | 6 | 6 | 4 | 8 |
| 30 | Crear el área de conocimiento de medicina de familia (ANECA); incorporación de la medicina familiar y comunitaria al currículo académico | 7 | 7 | 5 | 9 | 6,5 | 6 | 5 | 8 |
| 20 | Desarrollo de modelos integrados de atención a la fragilidad (mayores, discapacidad, residencias, etc.) | 6,5 | 7 | 5 | 8 | 5 | 7 | 3 | 7 |
| 46 | Avanzar acciones y propuestas concertadas en la atención al final de la vida | 6,5 | 7 | 5 | 8 | 5 | 5 | 3 | 7 |
| 10 | Coordinación y coherencia entre niveles/áreas de atención de las políticas sanitarias (salud pública, atención primaria, atención hospitalaria, etc.) | 6,5 | 7 | 5 | 8 | 5,5 | 7 | 3 | 8 |
| 23 | Políticas que incentiven todos los ámbitos de la atención primaria y la salud pública para reforzar sus capacidades y sean de elección preferida por los profesionales | 6 | 8 | 3 | 9 | 7 | 8 | 6 | 8 |
ANECA: Agencia Nacional de Evaluación de la Calidad y Acreditación; DQ: desviación cuartil [Q3−Q1 / 2]; Me: mediana; Q1: cuartil 1 (percentil 25); Q3: cuartil 3 (percentil 75).
Se incluyen solo las propuestas con valores ≥7 DQ o Me.
Los/las panelistas consultados/as priorizaron políticas en áreas muy diversas: desde la articulación de los órganos técnicos y de gobierno del SNS hasta la reforma del marco jurídico de sus recursos humanos, pasando por los mecanismos de incorporación de prestaciones al sistema; desde la mejora de los sistemas de vigilancia epidemiológica y de las estructuras de salud pública hasta los abordajes frente a las desigualdades y la pobreza; y la reforma de la atención sanitaria, desde las residencias sociosanitarias y la atención a la fragilidad hasta la atención primaria y la salud mental. En conjunto, y como resultado más relevante, el Encuentro de Menorca muestra la necesidad de una reconfiguración generalizada del SNS que, preservando sus valores, evite su deterioro y facilite su adaptación a los actuales contextos sociales y tecnológicos, y también a los actuales patrones de morbimortalidad y de riesgos para la salud pública.
Los resultados también muestran importantes desacuerdos entre los/las panelistas. Algunos ítems se sitúan en posiciones de prioridad intermedias no por consenso del panel en esa puntuación, sino precisamente porque las valoraciones de los panelistas divergían sustancialmente y el método empleado traducía estos extremos en una prioridad intermedia. Por ejemplo, en la propuesta de eliminación del mutualismo (Me: 7), el 50% central de los/las panelistas puntuaron entre 2 y 8, un 25% le otorgaron la mínima puntuación, y el otro 25% la máxima. El panel identificó políticas prioritarias, políticas no prioritarias y políticas en las que no existe acuerdo sobre su prioridad; un mapeo con interés en sí mismo.
Hay que señalar que el objetivo del Encuentro era identificar prioridades de políticas de salud desde la perspectiva subjetiva de los/las panelistas seleccionados/as y, al estilo de los métodos de consenso grupales, agregarlas cuantitativamente para obtener un ordinal de prioridad. Las políticas prácticas no suelen coincidir con las opiniones de las personas expertas. El sistema sanitario que cada sociedad desea, parte fundamental de la protección y el bienestar de la ciudadanía, admite muchas variantes, desde las diversas ideologías y desde las divergencias técnicas. Su configuración requiere procesos de negociación entre los diversos agentes implicados y, no menos importante, periodos de transición. Un ritmo de cambios que ocasionalmente puede ser largo. En el Encuentro de Menorca, y como componente básico del método empleado, se evitó que los/las panelistas representaran formalmente a ningún agente concreto, y lo que es más importante, se obvió la negociación de las propuestas, sustituida por un proceso de «votación».
Los métodos formalizados no otorgan legitimidad prescriptiva a las opiniones, por más promediadas que estas estén. No más legitimidad, pero desde luego tampoco menos, que otras opiniones expertas. Y probablemente, en alguna medida, también promedian sesgos de parte y corporativos. Pero sí aportan una visión global de propuestas y «soluciones» que, con mayor o menor consenso, requieren un abordaje urgente. Una negociación entre agentes que, por otra parte, es reclamada desde hace tiempo por muchos de esos agentes22.
Entre las limitaciones de este trabajo, además de las derivadas de la propia metodología utilizada, que hace que los resultados respondan a las opiniones agregadas de los/las panelistas participantes (no a las individuales ni a propuestas «técnicamente» preceptivas), cabe señalar, en primer lugar, las vinculadas a la selección de los/las panelistas, que no representan (ni se pretendió) al universo de agentes del sistema sanitario ni a colectivos concretos, incluyendo a la sociedad científica convocante. Los/las panelistas se seleccionaron, simplemente, entre personas que tenían un buen conocimiento del SNS desde diversas perspectivas gestoras, analíticas, asistenciales o de salud pública. En este mismo sentido, el panel (en buena parte por aspectos prácticos de minimización de costes de desplazamiento) tenía un claro predominio de participantes de Cataluña y la Comunidad Valenciana, y aunque se intentó mantener una visión general, algunas de las respuestas pueden tener relación con perspectivas específicas o de especial relevancia en esas comunidades autónomas. Finalmente, la forma de clasificar los ítems bajo diferentes epígrafes es también subjetiva, siendo posible que otras interpretaciones dieran lugar a agrupaciones diferentes, máxime cuando algunos ítems son lo suficientemente genéricos como para ofrecer diversas posibilidades de clasificación.
Los resultados del Encuentro en la Escuela de Salud Pública de Menorca muestran, fundamentalmente, la urgente necesidad de abordar cambios en profundidad en muchas de las políticas de salud estatales, incluyendo una importante reconfiguración en sus estructuras de gobernanza (su articulación institucional), de salud pública y de atención sanitaria. También sugieren hacia dónde podrían orientarse tales cambios, conformando una guía tentativa de temas prioritarios a abordar. Queda pendiente cómo orientar la manera eficaz de convertir este conocimiento sobre prioridades en una agenda ineludible para los decisores públicos.
El Sistema Nacional de Salud mantiene un importante apoyo popular, pero diversos problemas (obsolescencia del diseño institucional, recortes previos) y la tensión pandémica están produciendo un deterioro significativo, visible en atención primaria, esperas, desafección de los profesionales, abandono de las clases medias, etc.
¿Qué añade el estudio realizado a la literatura?En este estudio, un grupo de personas expertas define y prioriza las posibles políticas de salud necesarias para adaptar el Sistema Nacional de Salud a los vigentes contextos sociales, profesionales y tecnológicos, y a los actuales riesgos de salud pública.
¿Cuáles son las implicaciones de los resultados obtenidos?Los resultados muestran la urgencia de abordar cambios en profundidad en muchas de las políticas de salud estatales, incluyendo la reconfiguración de su articulación institucional, de salud pública y de atención sanitaria, conformando una guía orientativa de reformas prioritarias.
Carlos Álvarez Dardet.
Declaración de transparenciaEl autor principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaLos tres autores han realizado conjuntamente y a partes iguales el manuscrito y son responsables de su integridad. Todos han contribuido a su redacción y han aprobado la versión final.
AgradecimientosA las personas de la Escuela de Salud Pública que colaboraron en el Encuentro, especialmente a Maties Torrent; a las organizaciones que lo promovieron o contribuyeron a su financiación (SESPAS, IME, UMH, fIISS e ISGlobal), y sobre todo a los/las participantes que, en esta ocasión, fueron el «material» del Encuentro.
FinanciaciónEl Encuentro «Prioridades de políticas de salud estatales» en la XXXIII Escuela de Salud Pública de Menorca fue promovido por la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS), contó con el soporte de SESPAS y el Institut Menorquí d’Estudis (IME), y con ayudas (becas de inscripción o viajes) de la Universidad Miguel Hernández (Elche), la Fundación Instituto de Investigación en Servicios de Salud (Valencia) e ISGlobal (Barcelona).
Conflictos de interesesLos autores declaran que no tienen (y tampoco sus familiares inmediatos) ningún tipo de financiación ni intereses comerciales o contractuales que pudieran suponer un conflicto de intereses en relación con este trabajo. Todos ellos son miembros de alguna de las sociedades científicas integradas en SESPAS.