Identificar los factores que las personas con traumatismo craneoencefálico (TCE) y sus familias perciben que contribuyen a mejorar su calidad de vida.
MétodosSe realizaron tres grupos focales y cinco entrevistas, con un total de 37 participantes: 14 personas con TCE y 23 familiares. Se realizó un análisis de contenido. Se aplicó el método de comparaciones constantes.
ResultadosTanto para las personas con TCE por accidente de tráfico como para sus familias se detectan cinco factores principales que mejoran su calidad de vida: 1) apoyo informal (familia y amigos); 2) apoyo formal (apoyo psicológico, inserción laboral, entorno construido y burocrático); 3) tipo de secuelas; 4) participación y 5) visibilización social.
ConclusionesLas necesidades expresadas por los participantes se centran sobre todo en aspectos sociales y emocionales. Para las personas con TCE y sus familias, que tratan de lograr la mejor integración posible en la comunidad, se requiere una nueva semiología, no sólo limitada a la atención médica sino también en materia de asistencia social y psicológica, que se adapte a las necesidades de cada familia y del contexto.
To identify factors that people with a traumatic brain injury and their families perceived as helping to improve their quality of life.
MethodsThree focus groups and five interviews were conducted with a total of 37 participants: 14 persons with traumatic brain injury and 23 caregivers. A content analysis was conducted. The constant comparative method was applied.
ResultsWe detected five factors that improved the quality of life of persons with a traumatic brain and their families: 1) Informal support (family and friends); 2) formal support (counseling, employment, built and bureaucratic environment); 3) type of clinical characteristics; 4) social participation, and 5) social visibility.
ConclusionsThe needs expressed by our participants primarily focused on social and emotional factors. For persons with severe traumatic brain injury attempting to achieve the best possible community integration, a new semiology is required, not limited to medical care, but also involving social and psychological care tailored to the needs of each individual and family and their environment.
Sufrir un accidente de tráfico puede ocasionar un traumatismo craneoencefálico (TCE), es decir, una afectación del cerebro causada por una fuerza externa que puede generar alteración de las capacidades cognitivas y del funcionamiento físico. Se trata de la principal causa de muerte y discapacidad en las personas menores de 40 años1.
El TCE moderado y grave se caracteriza por déficits a largo plazo, físicos, cognitivos (problemas de memoria, planificación, orientación, atención, lentitud, rigidez y no conciencia de las limitaciones), emocionales y conductuales (desinhibición, agresividad, impulsividad, apatía, aislamiento social), y por alteraciones de la comunicación (falta de iniciativa, ecolalias, anomia, repetición, dificultad para seguir una conversación o respetar un turno de palabra, falta de comprensión o dificultades en la producción del lenguaje), que afectan a la educación, el trabajo, la familia y las relaciones sociales de la persona, y modifican su vida cotidiana disminuyendo su calidad de vida y la de sus familias1,2. Las alteraciones cognitivas son lo que más preocupa a las personas con TCE y a sus familias, ya que pueden ser más incapacitantes que las secuelas físicas3.
Los avances médicos y tecnológicos han permitido reducir la mortalidad después de un TCE, aumentando así el número de personas que sobreviven a una lesión cerebral4. Existen unos 3,7 millones de europeos con TCE y discapacidad, con un coste económico total de 33.013 millones de euros anuales5. No obstante, el TCE es considerado como una «epidemia silenciosa», sobre todo en la «fase crónica-vida cotidiana»1.
Se identifica una falta de información6,7, de recursos especializados a largo plazo para la reinserción a la comunidad6,8–10 y de apoyo psicológico para la persona con TCE y su familia7,11,12. Estas familias pueden llegar a unos niveles de estrés más altos que las propias personas afectadas, a causa de la percepción de sobrecarga, soledad e incomprensión social del rol de cuidadores7,13,14. Después de un TCE, la red social disminuye al no comprender los cambios conductuales de la persona con TCE, dificultando la percepción de continuidad vital e integración social13–17 de la persona afectada.
La rehabilitación de una persona con TCE debe centrarse tanto en la parte biológica-física de la persona como en las necesidades psicológicas y sociales13,18. El proceso de rehabilitación después de un TCE se divide en tres etapas: aguda, rehabilitación y vida en la comunidad2. El sistema sociosanitario catalán ofrece una atención especializada en la fase aguda y de rehabilitación, y una atención deficiente en la fase de vida cotidiana, en la que el objetivo es la reinserción y la reconstrucción de la identidad. Esta fase abarca muchos años de las personas afectadas y de sus familias, ya que cada vez se producen más lesiones cerebrales en personas jóvenes6–8,11,12,19.
Para ofrecer una asistencia psicosocial integral adecuada a largo plazo, dando respuesta al aumento de la supervivencia de este colectivo, es necesario disponer de un mayor conocimiento del tipo de apoyos que necesitan las personas con TCE y sus familias para mejorar su calidad de vida. Por eso, el objetivo de este estudio es identificar los factores que las personas con TCE y sus familias perciben que contribuyen a mejorar su calidad de vida.
MétodoEste estudio ha adoptado una perspectiva cualitativa, ya que pretende entender la complejidad de la experiencia humana a través de la descripción de los acontecimientos diarios narrados en sus propias palabras20.
Se realizaron tres grupos de discusión y cinco entrevistas individuales. Los grupos de discusión se establecieron con el fin de generar un discurso colectivo y proporcionar datos que podrían no ser accesibles individualmente21. Las entrevistas sirvieron para explorar y profundizar, individualmente, aspectos que habían surgido antes en los grupos de discusión, así como para llegar a la saturación teórica, es decir, el momento en el cual no se obtiene información nueva.
La muestra total fue de 37 personas: 14 con TCE y 23 familiares. Se realizaron tres grupos focales: uno de personas con TCE y dos con familiares; y cinco entrevistas: dos con personas afectadas y tres con familiares. Los grupos de discusión fueron conducidos por una moderadora externa a la institución, desconocida para los participantes. Se utilizó un guión de temas a tratar sobre el concepto de vida cotidiana de calidad, red social, necesidades percibidas y comparadas, gestión de recursos, organización diaria y expectativas de futuro.
El guión de trabajo, las fases del estudio y los criterios de selección de la muestra fueron consensuados por un grupo interdisciplinario de expertos en daño cerebral formado por una neuropsicóloga, cuatro trabajadoras sociales, dos psicólogos, una fisioterapeuta y dos investigadoras sociales.
Se incluyeron en el estudio personas mayores de 18 años que habían sufrido un TCE o tenían un familiar cercano con TCE (padre, madre, hijo/a, hermano/a), y que ya habían finalizado el proceso hospitalario. Se excluyeron aquellas personas con problemas psiquiátricos o enfermedades neurodegenerativas y con afectación del lenguaje.
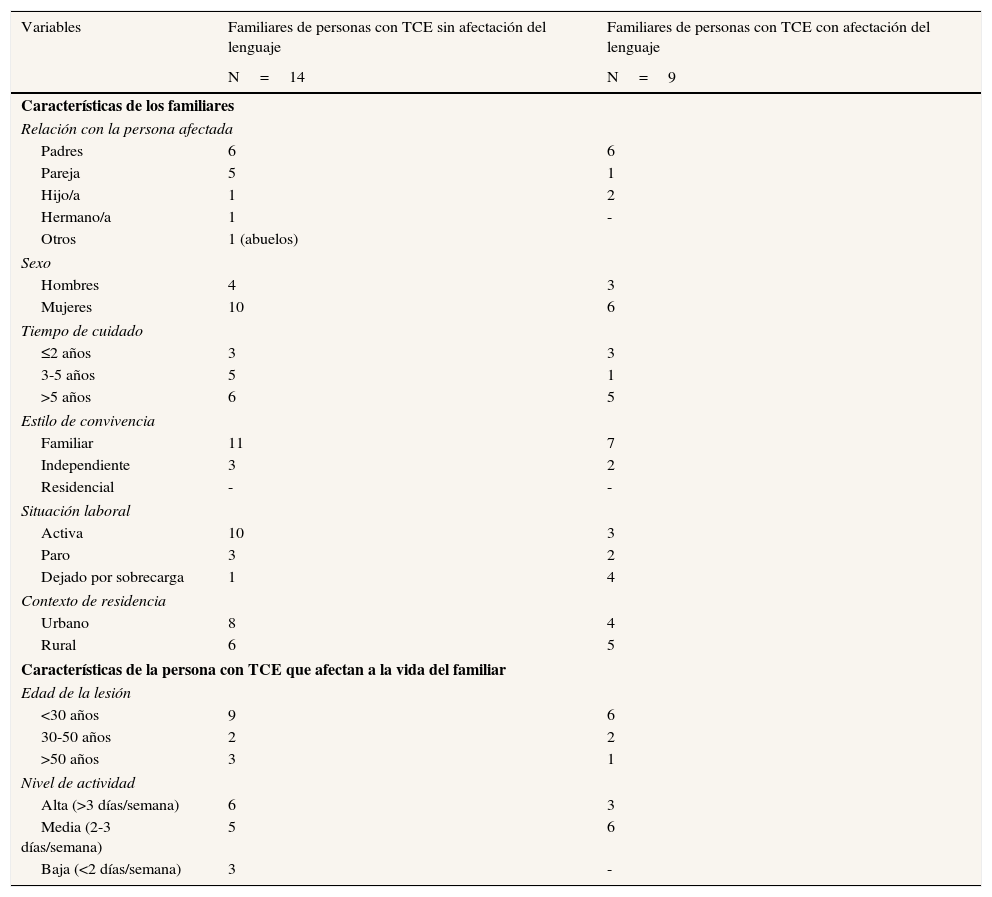
La estrategia de muestreo fue teórica de máxima variación, es decir, se escogió intencionalmente a los participantes para el fin de obtener la máxima variabilidad de perfiles posible para saber cómo es vivir con un TCE o con un familiar con TCE. Para ello se tuvieron en cuenta el estilo de convivencia, el contexto de residencia (diferenciando entre rural y urbano en función de la existencia de recursos sociosanitarios o no, que dependen del número de habitantes), el nivel de actividad (cantidad de días en que la persona realiza actividades de ocio, voluntariado, laboral, etc.), el tiempo transcurrido desde la lesión, el sexo, la edad en que se produjo la lesión y el nivel de formación. En el caso de las familias también se tuvo en cuenta la persona significativa de cuidado y actividad laboral. Puesto que, según el grupo de expertos, la alteración del lenguaje en la persona afectada es un elemento que genera mayor estrés, soledad y sobrecarga al cuidador (frente a las secuelas físicas, por ejemplo), se dividió a los familiares en dos grupos según la alteración del lenguaje de la persona afectada (tablas 1 y 2).
Características sociodemográficas de los participantes afectados de traumatismo craneoencefálico
| Variables | Personas con TCE |
|---|---|
| N=14 | |
| Sexo | |
| Hombres | 8 |
| Mujeres | 6 |
| Edad de la lesión | |
| <30 años | 6 |
| 30-60 años | 6 |
| >60 años | 2 |
| Nivel de estudios | |
| Primarios | 5 |
| Secundarios | 6 |
| Universitarios | 3 |
| Tiempo desde la lesión | |
| ≤2 años | 8 |
| >2 años | 6 |
| Estilo de convivencia | |
| Familiar | 13 |
| Independiente | 1 |
| Contexto de residencia | |
| Urbano | 9 |
| Rural | 5 |
| Nivel de actividad | |
| Alta (>3 días/semana) | 4 |
| Media (2-3 días/semana) | 6 |
| Baja (<2 días/semana) | 4 |
TCE: traumatismo craneoencefálico.
Características sociodemográficas de los familiares y en relación a la persona afectada
| Variables | Familiares de personas con TCE sin afectación del lenguaje | Familiares de personas con TCE con afectación del lenguaje |
|---|---|---|
| N=14 | N=9 | |
| Características de los familiares | ||
| Relación con la persona afectada | ||
| Padres | 6 | 6 |
| Pareja | 5 | 1 |
| Hijo/a | 1 | 2 |
| Hermano/a | 1 | - |
| Otros | 1 (abuelos) | |
| Sexo | ||
| Hombres | 4 | 3 |
| Mujeres | 10 | 6 |
| Tiempo de cuidado | ||
| ≤2 años | 3 | 3 |
| 3-5 años | 5 | 1 |
| >5 años | 6 | 5 |
| Estilo de convivencia | ||
| Familiar | 11 | 7 |
| Independiente | 3 | 2 |
| Residencial | - | - |
| Situación laboral | ||
| Activa | 10 | 3 |
| Paro | 3 | 2 |
| Dejado por sobrecarga | 1 | 4 |
| Contexto de residencia | ||
| Urbano | 8 | 4 |
| Rural | 6 | 5 |
| Características de la persona con TCE que afectan a la vida del familiar | ||
| Edad de la lesión | ||
| <30 años | 9 | 6 |
| 30-50 años | 2 | 2 |
| >50 años | 3 | 1 |
| Nivel de actividad | ||
| Alta (>3 días/semana) | 6 | 3 |
| Media (2-3 días/semana) | 5 | 6 |
| Baja (<2 días/semana) | 3 | - |
TCE: traumatismo craneoencefálico.
Los participantes se seleccionaron de las historias clínicas del Instituto Guttmann-Hospital de Neurorrehabilitación, centro de referencia estatal en el tratamiento integral de las personas con daño cerebral adquirido. El trabajo de campo se realizó en 2009-2010. La captación de los participantes se produjo mediante contacto telefónico, y la participación fue voluntaria. El estudio y los consentimientos de participación e información fueron aprobados por el comité de ética de dicha institución. Cada grupo y entrevista duraron aproximadamente 90 minutos, y fueron grabados digitalmente en audio y transcritos literalmente para el análisis de los datos. Estos datos se introdujeron en el software Atlas.ti, con el que se realizó un análisis de contenido: a través de la lectura repetida del texto se organiza la información en segmentos de significado llamados «códigos», que posteriormente se agrupan y renombran con el método de comparaciones constantes22, el cual consiste en la comparación de similitudes, diferencias y conexión entre datos. A partir de la aplicación de este método se formaron las categorías, las cuales, a su vez, pueden agruparse en un único tema que da significado a todo el contenido y emerge directamente del contenido de los grupos y entrevistas. Por último, se realizó una triangulación de los datos y se juntó el contenido emergente de las personas con TCE y de los familiares para poder generar una única visión de diferentes perspectivas de un mismo fenómeno.
ResultadosDurante el análisis se han identificado cinco categorías que indican los factores que las personas afectadas de TCE y sus familias perciben que contribuyen a mejorar su calidad de vida:
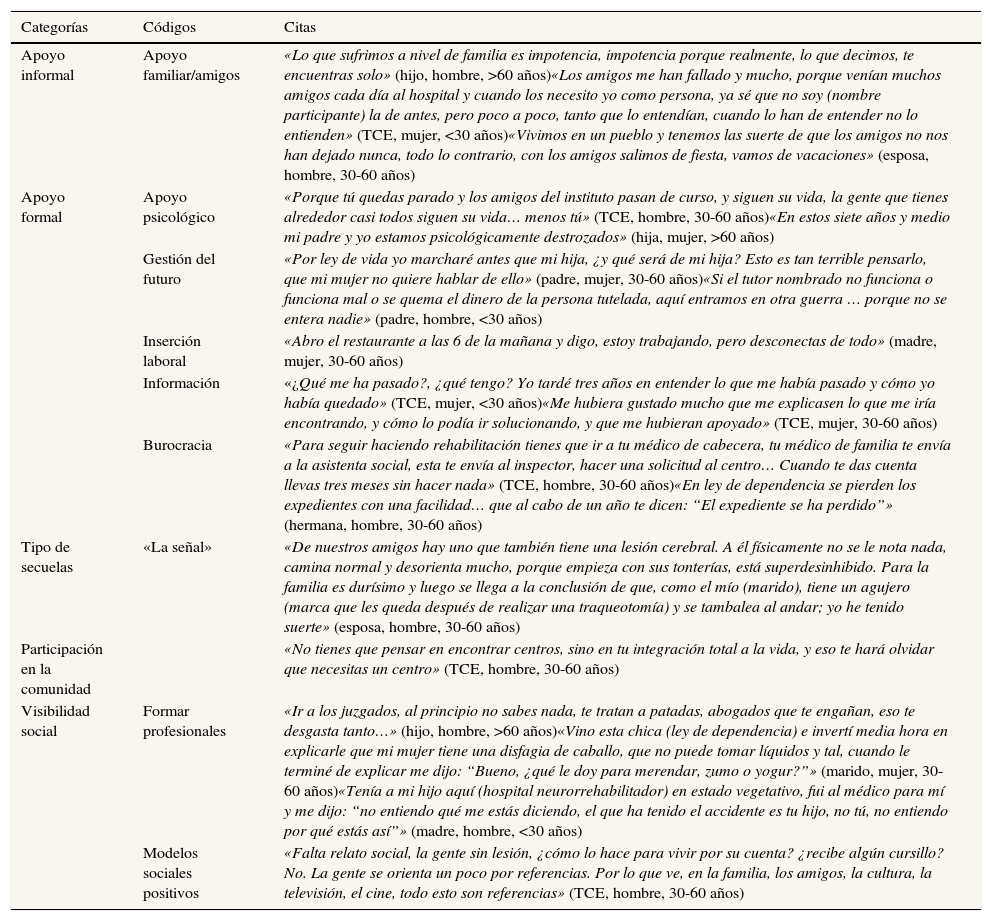
Apoyo informalLos participantes perciben que el apoyo de la familia y los amigos genera sentimientos positivos, ya que fomenta los sentimientos de continuidad vital y disminuye la percepción de soledad y sobrecarga. Cuando estos no existen, son identificados como el mayor dificultador para percibir una vida de calidad. Compartir experiencias con otras personas afectadas o familiares que hayan vivido o estén viviendo la misma situación les ayuda a poder anticipar, compartir anécdotas y, sobre todo, aprender e intercambiar experiencias (tabla 3).
Citas textuales de las diferentes categorías emergentes del análisis
| Categorías | Códigos | Citas |
|---|---|---|
| Apoyo informal | Apoyo familiar/amigos | «Lo que sufrimos a nivel de familia es impotencia, impotencia porque realmente, lo que decimos, te encuentras solo» (hijo, hombre, >60 años)«Los amigos me han fallado y mucho, porque venían muchos amigos cada día al hospital y cuando los necesito yo como persona, ya sé que no soy (nombre participante) la de antes, pero poco a poco, tanto que lo entendían, cuando lo han de entender no lo entienden» (TCE, mujer, <30 años)«Vivimos en un pueblo y tenemos las suerte de que los amigos no nos han dejado nunca, todo lo contrario, con los amigos salimos de fiesta, vamos de vacaciones» (esposa, hombre, 30-60 años) |
| Apoyo formal | Apoyo psicológico | «Porque tú quedas parado y los amigos del instituto pasan de curso, y siguen su vida, la gente que tienes alrededor casi todos siguen su vida… menos tú» (TCE, hombre, 30-60 años)«En estos siete años y medio mi padre y yo estamos psicológicamente destrozados» (hija, mujer, >60 años) |
| Gestión del futuro | «Por ley de vida yo marcharé antes que mi hija, ¿y qué será de mi hija? Esto es tan terrible pensarlo, que mi mujer no quiere hablar de ello» (padre, mujer, 30-60 años)«Si el tutor nombrado no funciona o funciona mal o se quema el dinero de la persona tutelada, aquí entramos en otra guerra … porque no se entera nadie» (padre, hombre, <30 años) | |
| Inserción laboral | «Abro el restaurante a las 6 de la mañana y digo, estoy trabajando, pero desconectas de todo» (madre, mujer, 30-60 años) | |
| Información | «¿Qué me ha pasado?, ¿qué tengo? Yo tardé tres años en entender lo que me había pasado y cómo yo había quedado» (TCE, mujer, <30 años)«Me hubiera gustado mucho que me explicasen lo que me iría encontrando, y cómo lo podía ir solucionando, y que me hubieran apoyado» (TCE, mujer, 30-60 años) | |
| Burocracia | «Para seguir haciendo rehabilitación tienes que ir a tu médico de cabecera, tu médico de familia te envía a la asistenta social, esta te envía al inspector, hacer una solicitud al centro… Cuando te das cuenta llevas tres meses sin hacer nada» (TCE, hombre, 30-60 años)«En ley de dependencia se pierden los expedientes con una facilidad… que al cabo de un año te dicen: “El expediente se ha perdido”» (hermana, hombre, 30-60 años) | |
| Tipo de secuelas | «La señal» | «De nuestros amigos hay uno que también tiene una lesión cerebral. A él físicamente no se le nota nada, camina normal y desorienta mucho, porque empieza con sus tonterías, está superdesinhibido. Para la familia es durísimo y luego se llega a la conclusión de que, como el mío (marido), tiene un agujero (marca que les queda después de realizar una traqueotomía) y se tambalea al andar; yo he tenido suerte» (esposa, hombre, 30-60 años) |
| Participación en la comunidad | «No tienes que pensar en encontrar centros, sino en tu integración total a la vida, y eso te hará olvidar que necesitas un centro» (TCE, hombre, 30-60 años) | |
| Visibilidad social | Formar profesionales | «Ir a los juzgados, al principio no sabes nada, te tratan a patadas, abogados que te engañan, eso te desgasta tanto…» (hijo, hombre, >60 años)«Vino esta chica (ley de dependencia) e invertí media hora en explicarle que mi mujer tiene una disfagia de caballo, que no puede tomar líquidos y tal, cuando le terminé de explicar me dijo: “Bueno, ¿qué le doy para merendar, zumo o yogur?”» (marido, mujer, 30-60 años)«Tenía a mi hijo aquí (hospital neurorrehabilitador) en estado vegetativo, fui al médico para mí y me dijo: “no entiendo qué me estás diciendo, el que ha tenido el accidente es tu hijo, no tú, no entiendo por qué estás así”» (madre, hombre, <30 años) |
| Modelos sociales positivos | «Falta relato social, la gente sin lesión, ¿cómo lo hace para vivir por su cuenta? ¿recibe algún cursillo? No. La gente se orienta un poco por referencias. Por lo que ve, en la familia, los amigos, la cultura, la televisión, el cine, todo esto son referencias» (TCE, hombre, 30-60 años) |
TCE: traumatismo craneoencefálico.
Dentro de la categoría de apoyo formal emergen cinco elementos importantes:
- •
Se identifica la necesidad de un apoyo psicológico continuado enfocado a la toma de conciencia de las secuelas, la reconstrucción de la identidad y la gestión de las relaciones sociales en las personas afectadas.
- •
En el caso de las familias, demandan la adquisición de herramientas emocionales de adaptación y apoyo en la gestión del futuro.
- •
Es importante poder conservar la actividad laboral. Es necesaria una actitud-política comprensiva por parte de las empresas, tanto para las personas afectadas como para las familias. Para estas, que la persona conserve su espacio laboral les facilita la percepción de descanso y la continuidad individual.
- •
Se necesita también una mayor información centrada en la lesión y en las transiciones durante el proceso, ya que estar bien informados permite poder anticipar mejor, disminuye sentimientos de inseguridad y genera un discurso más positivo.
- •
Las personas con TCE y sus familias encuentran dificultades en la accesibilidad y la lentitud y la complejidad de la burocracia relacionada con la discapacidad, así como la existencia de pocos servicios especializados. Para ellos es necesaria una mayor simplificación de los procesos burocráticos, y un mayor número de servicios especializados, a largo plazo y centrados en el territorio (tabla 3).
Las alteraciones conductuales y de comunicación son percibidas como elementos de sobrecarga para el cuidador. Se identifica la influencia de la «señal»: la existencia de secuelas físicas en la persona afectada implica una actitud más comprensiva, social y asistencial, hacia los familiares en su rol de cuidadores (tabla 3).
Participación en la comunidadPara las personas afectadas, realizar actividades significativas incrementa su percepción de valor social y les ofrece la posibilidad de tener retos vitales. La participación es positiva cuando perciben control y poder de decisión de su vida cotidiana. Cuando se habla de participación e inclusión, es necesaria una inserción tanto de la persona afectada como de la familia (tabla 3).
Visibilización socialExiste un desconocimiento social de lo que es vivir con un TCE. Se identifica la necesidad de una mayor visibilización social del colectivo, principalmente mediante la adaptación del entorno construido, la existencia de modelos sociales positivos y la mayor formación de los profesionales de atención directa, pero también de profesionales del ámbito de la atención a la discapacidad y el ámbito sociosanitario (tabla 3).
DiscusiónSufrir un TCE o tener un familiar cercano con TCE altera la calidad de vida de la persona afectada y de su familia23–27. La mejora de la calidad de vida depende no solo de la atención en los cambios físicos, sino también de la atención psicosocial a largo plazo, ya que la percepción de esta es definida como la percepción de continuidad y control vital.
La calidad de vida va ligada al nivel de participación social e implica para las personas afectadas una percepción de utilidad, autoestima, pertenencia, independencia y seguridad personal. Para las familias, se identifica como una reducción de la ansiedad y la sobrecarga, un aumento del espacio individual y de participación, y momentos de descanso del rol de cuidador. Es importante, por tanto, que este colectivo disponga de recursos en la comunidad para poder volver a ser personas socialmente activas y con percepción de control y continuidad vital; unos recursos/servicios en la comunidad que ofrezcan atención integral, sean especializados y estén ligados al territorio.
En nuestro estudio se detectan cinco factores relacionados con la percepción de calidad de vida. En primer lugar, y en sintonía con otros estudios13,15,27, la familia y los amigos son los apoyos principales de las personas con TCE y de sus familias. Cuando estos no existen, son los factores que generan mayor percepción de aislamiento y baja autoestima. En este sentido identificamos la necesidad de un trabajo psicológico, educativo y de sensibilización en el entorno próximo. Sugerimos crear una guía psicosocial, de la misma manera que existen protocolos y guías de rehabilitación física28,29.
En segundo lugar, en la identificación de apoyos formales que influyen en la calidad de vida destaca la necesidad de apoyo psicológico a largo plazo, tanto para las personas afectadas como para los familiares, y de información6,18. Se identifica una falta importante de información generadora de sentimientos de incertidumbre10. Las personas con TCE y sus familias necesitan ser informadas de los aspectos físicos, pero también de los psicológicos6,8,18,30 vinculados al daño cerebral o a convivir con una persona con TCE.
En tercer lugar, el tipo de secuelas en la persona afectada influye en el nivel de sobrecarga del cuidador/a, sobre todo en caso de secuelas en la comunicación y la conducta.
En cuarto lugar se identifica la importancia de una participación social de la persona afectada y de la familia para una percepción de continuidad vital y calidad de vida.
Finalmente, la definición de las personas con TCE como «epidemia silenciosa»31,32 describe el carácter invisible de este colectivo y de su vida cotidiana; una invisibilidad generada por el desconocimiento social de lo que es un TCE y de lo que representa la convivencia con una persona afectada de TCE30,32. Estudios previos15 concluyen que este desconocimiento genera actitudes negativas y de incomprensión en relación a las personas con TCE y sus familiares. Se demanda una mayor implicación social para la dignificación de la imagen de las personas afectadas, tanto en los medios de comunicación como en los centros educativos y de salud15. Es necesario que los profesionales de la comunidad sean capaces de poder dar una atención adecuada a este colectivo. La mala formación de estos genera que las personas con años de lesión alarguen su relación con los centros de rehabilitación especializados en vez de acudir a los centros de asistencia primaria. Destacamos también que el desconocimiento social existente se evidencia en la falta de recursos económicos, la ausencia de recursos para la vivienda, la existencia de políticas y leyes que no contemplan a las personas con TCE, una burocracia lenta y compleja, y problemas de accesibilidad en diferentes contextos.
Los diversos factores identificados influyen en la calidad de vida y pueden generar sentimientos positivos de continuidad vital o, por el contrario, sentimientos de aislamiento al sentirse, según sus propias palabras, «fuera de la sociedad», impidiéndoles su integración y la participación social.
Entre las limitaciones de esta investigación detectamos que al realizar los grupos de discusión en el Instituto Guttmann pudo generarse algún tipo de sesgo en las opiniones de los participantes, y que la mortalidad de la muestra hizo que cuatro participantes convocados para el grupo de familiares de personas con TCE con problemas de comunicación no acudieran.
Finalmente, destacamos que las necesidades expresadas por nuestros participantes están básicamente centradas en aspectos sociales y emocionales. Las secuelas físicas de la persona con TCE no son el principal elemento generador de discapacidad encontrado, sino que las actitudes, la inexistencia de recursos y las políticas públicas insuficientes son las principales generadoras de aislamiento y sobrecarga. Estos resultados permiten ilustrar empíricamente algunas premisas del modelo social de la discapacidad33, según el cual el foco es trasladado del individuo a la sociedad; una sociedad que tiene la clave para conseguir una mayor o menor percepción de integración y calidad de vida de las personas con TCE y de sus familias. En consecuencia, para las personas con TCE que tratan de integrarse en la comunidad se requiere una nueva semiología, no solo limitada a la atención médica sino también en materia de asistencia social y psicológica, que se adapte a las necesidades de cada familia y de su ambiente.
Editor responsable del artículoMiguel Ángel Negrín Hernández.
Existe un aumento de la supervivencia tras un daño cerebral. La calidad de vida después de sufrir un traumatismo craneoencefálico se ve alterada tanto en la persona afectada como en la familia, pero las investigaciones en nuestro país sobre los factores implicados y su repercusión en la vida cotidiana son casi inexistentes.
¿Qué añade el estudio realizado a la literatura?Identifica los factores que mejoran la calidad de vida de las personas afectadas de traumatismo craneoencefálico y de sus familias. Los resultados pueden ayudar a generar propuestas de mejora, en los ámbitos político, asistencial y social, en relación a la atención de este colectivo para que deje de ser una «epidemia silenciosa».
M. Gifre contribuyó en la concepción y el diseño de la investigación, la recogida de datos, el análisis y la interpretación de los datos, la redacción del artículo y aspectos teóricos. L. Pla contribuyó en la recogida de datos y la redacción del artículo. T. Roig y A. Gil contribuyeron en la concepción y el diseño de la investigación, y en la revisión crítica. P. Monreal contribuyó en la concepción y el diseño de la investigación, el análisis de los datos, la revisión crítica del contenido y la aprobación de la versión final del artículo.
FinanciaciónEstudio realizado en colaboración entre la Universidad de Girona y el Laboratorio de Calidad de Vida del Institut Guttmann-Hospital de Neurorrehabilitación, con el apoyo del Ministerio de Sanidad y Política Social del gobierno español.
Conflictos de interesesNinguno.
Gracias a todos los participantes.