Health reforms in Latin America and the Caribbean
Más datosInstituido en 1988, el Sistema Único de Salud (SUS) unificó el sistema público mediante la transferencia de recursos del seguro social a los Estados y los municipios. Sus principios son acceso universal, financiación fiscal, descentralización y organización regional orientada por la atención primaria de salud. La financiación es responsabilidad de los tres niveles de gobierno, con creciente participación municipal. El gasto total en salud es del 9,8% del producto interior bruto, siendo el 44% público, el 29% de seguros privados y el 22% gasto directo. La infrafinanciación ha sido un obstáculo desde la creación del SUS, pues el gasto público menor que el privado constituye una barrera al principio de acceso universal. La gobernanza propone decisiones colegiadas entre niveles de gobierno y participación social, pero en la práctica la gestión es aún fragmentada, con influencias político-partidistas y alta rotación de gestores, lo que dificulta construir redes integradas. No obstante, la expansión de la atención primaria de salud mediante la Estrategia Salud de la Familia en 5570 municipios, con 53.000 equipos y 280.000 agentes comunitarios, ha generado impactos positivos. La actual agenda de regionalización y expansión de la atención especializada busca reducir los tiempos de espera y reforzar la legitimidad del sistema, y podría llegar a favorecer su reconstrucción desde la base. Una regulación público-privada integrada y unos límites estructurales al gasto social son desafíos persistentes.
Established in 1988, the Unified Health System (SUS) unified the public system by transferring social security resources to states and municipalities. Its principles are universal access, fiscal financing, decentralization, and regional organization guided by primary health care. Financing is the responsibility of the three levels of government, with increasing municipal participation. Total health expenditure is 9.8% of GDP, with 44% public, 29% from private insurance, and 22% out-of-pocket spending. Underfunding has been an obstacle since SUS's creation, as public spending being lower than private constitutes a barrier to the principle of universal access. Governance proposes collegial decision-making between government levels and social participation, but in practice management is still fragmented, influenced by political-party interests and high turnover of managers, making it difficult the build of integrated networks. Nevertheless, the expansion of primary health care through the Family Health Strategy in 5570 municipalities, with 53,000 teams and 280,000 community agents, has had positive impacts. The current agenda of regionalization and expansion of specialized care aims to reduce waiting times, strengthen system legitimacy, and could promote its reconstruction from the ground up. Integrated public-private regulation and structural limits on social spending remain persistent challenges.
El Sistema Único de Salud (SUS) fue instituido por una nueva Constitución en 1988, en el contexto de la redemocratización del país y bajo los principios de acceso universal, financiación mediante fuentes fiscales, descentralización y organización orientada a la atención primaria de salud (APS). El artículo 196 de este marco legal define que «la salud es un derecho de todos y un deber del Estado», y la universalidad del acceso está asegurada por las Leyes Orgánicas de la Salud (Ley 8.080/90 y 8.142/90).
El objetivo de este artículo es presentar una descripción de su trayectoria y funcionamiento, destacando tres aspectos: financiación, modelo de descentralización y política de atención primaria.
Accesibilidad y financiación representan desafíos pendientes en un sistema caracterizado por una fuerte continuidad en sus objetivos sociales y modo de organización de los servicios. Desde su creación, el SUS ha alcanzado una indiscutible legitimidad social, incluso en contextos adversos1,2, posiblemente por la gran expansión y la capilaridad de la política de APS desarrollada en los últimos 30 años. En el apartado de Conclusiones se abordan los nudos críticos a afrontar, proponiendo estrategias para su sostenibilidad.
Sistema Único de Salud: contexto, trayectoria y funcionamientoBrasil es una república presidencialista con una gobernanza compartida entre el nivel federal, 26 Estados y 5570 municipios, todos con procesos electorales propios para los poderes ejecutivo y legislativo. El territorio se organiza en cinco macrorregiones con gran diversidad. En 2024, el país contaba con 212 millones de habitantes, con tendencia al aumento de la población en edad productiva y reducción en la tasa de dependencia. El producto interior bruto (PIB) per cápita, ajustado por paridad de poder adquisitivo (PPA), era de 21.707 dólares, y el coeficiente de Gini era de 0,52, lo que revela una importante concentración de la renta en los deciles superiores3.
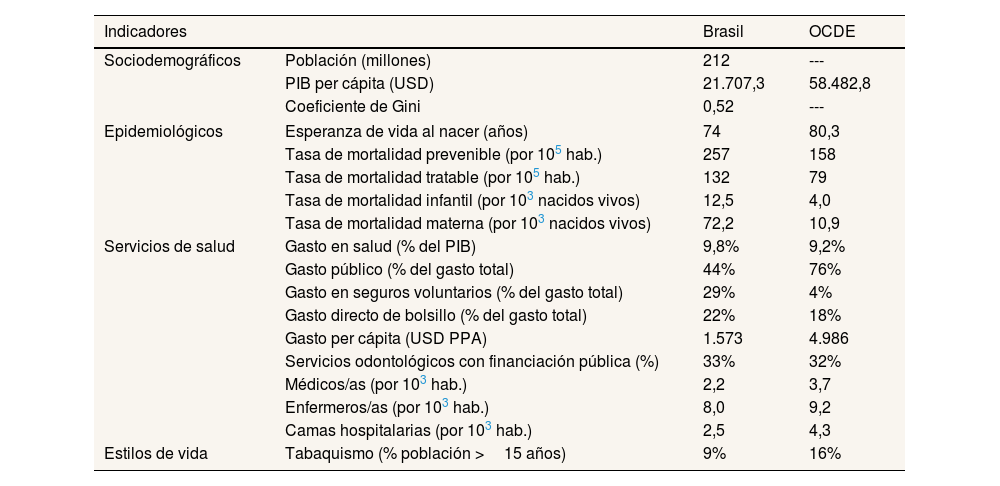
Comparar impone desafíos debido a la heterogeneidad de los sistemas de información y al enfoque geopolítico adoptado en cada país. Según los datos de la Organización para la Cooperación y el Desarrollo Económico (OCDE), que incluye países europeos con sistemas universales, naciones latinoamericanas y los BRICS (Brasil, Rusia, India, China y Sudáfrica)4, Brasil tiene una esperanza de vida de 74 años, por debajo de la media de la OCDE, evidenciando los efectos negativos de la pandemia. La mortalidad evitable, tratable, infantil y materna es superior a la media. Se observan resultados positivos en la lucha contra el tabaquismo y en la cobertura pública de atención odontológica (33%)4.
El gasto total en salud representaba el 9,8% del PIB (44% público, 29% de seguros privados suplementarios y 22% gasto directo), superior al promedio de la OCDE. Sin embargo, el gasto per cápita (ajustado por PPA) era de 1573 dólares, muy por debajo de los 4986 dólares de media en los países de la OCDE. El número de médicos/as era de 2,2 por 1000 habitantes, con 3,7 enfermeros/as (mostrando un notable incremento entre 2011 y 2021) y 2,5 camas por 1000 habitantes (sin variación en el periodo)4. En la tabla 1 se resumen estos datos comparativos.
Indicadores sociodemográficos, epidemiológicos y del sistema de servicios de salud. Brasil y OCDE, 2022
| Indicadores | Brasil | OCDE | |
|---|---|---|---|
| Sociodemográficos | Población (millones) | 212 | --- |
| PIB per cápita (USD) | 21.707,3 | 58.482,8 | |
| Coeficiente de Gini | 0,52 | --- | |
| Epidemiológicos | Esperanza de vida al nacer (años) | 74 | 80,3 |
| Tasa de mortalidad prevenible (por 105 hab.) | 257 | 158 | |
| Tasa de mortalidad tratable (por 105 hab.) | 132 | 79 | |
| Tasa de mortalidad infantil (por 103 nacidos vivos) | 12,5 | 4,0 | |
| Tasa de mortalidad materna (por 103 nacidos vivos) | 72,2 | 10,9 | |
| Servicios de salud | Gasto en salud (% del PIB) | 9,8% | 9,2% |
| Gasto público (% del gasto total) | 44% | 76% | |
| Gasto en seguros voluntarios (% del gasto total) | 29% | 4% | |
| Gasto directo de bolsillo (% del gasto total) | 22% | 18% | |
| Gasto per cápita (USD PPA) | 1.573 | 4.986 | |
| Servicios odontológicos con financiación pública (%) | 33% | 32% | |
| Médicos/as (por 103 hab.) | 2,2 | 3,7 | |
| Enfermeros/as (por 103 hab.) | 8,0 | 9,2 | |
| Camas hospitalarias (por 103 hab.) | 2,5 | 4,3 | |
| Estilos de vida | Tabaquismo (% población >15 años) | 9% | 16% |
OCDE: Organización para la Cooperación y el Desarrollo Económicos; PIB: producto interior bruto; PPA: paridad de poder adquisitivo; USD: dólares estadounidenses.
Fuentes: OECD, 20234. El informe Health at a Glance 2023 presenta datos de 2022 o del año más reciente (los países BRICS no siempre están incluidos en los promedios) y World Bank3 Data base.
La reforma sanitaria promovió la unificación del sistema con la transferencia de recursos y establecimientos del seguro social a los Estados y los municipios, respaldada por la nueva Constitución y sus leyes complementarias. La organización de sistemas universales con APS había guiado diversas reformas en la década de 1970, pero en el caso brasileño esto ocurrió en un contexto neoliberal que priorizó acciones focalizadas y menor gasto social. Es una de las pocas reformas que coincidió con un gran crecimiento de los seguros privados2.
Los primeros 10 años del siglo xxi fueron considerados «la década de oro» para Latinoamérica, con mejoras en indicadores socioeconómicos y de salud. En Brasil, el gasto público en salud aumentó5, pero la tendencia revertió en la década siguiente1 por los cambios en la coyuntura económica y política, con interrupción de las acciones favorables al desarrollo del SUS.
La financiación del SUS es responsabilidad del Gobierno Federal, los Estados y los municipios, con fondos en cada nivel y aumento progresivo de la participación municipal. Hubo una fuerte movilización para establecer unos porcentajes mínimos de gastos propios en salud de los municipios (15%) y los Estados (12%), y un mínimo constitucional federal. Desde 2014, la crisis económica y política suscitó medidas aún más restrictivas: apertura al capital extranjero, congelación del gasto público y fomento a la tercerización de la gestión hacia entidades privadas1. En 2023 se restableció el gasto público federal del 15% de los ingresos corrientes netos.
La infrafinanciación ha sido un obstáculo desde la creación del SUS, con un gasto público inferior al privado, aspecto que socaba el derecho universal a la salud, considerado una cláusula pétrea en la Constitución.
Otro obstáculo para el funcionamiento del SUS es el modelo de descentralización y la complejidad de la gestión compartida entre niveles de gobierno, con tendencia a la fragmentación y dificultades para la conformación de redes integradas. La arquitectura prevista propone una gobernanza democrática y participativa, con decisiones colegiadas en comisiones con reuniones periódicas entre representantes del Ministerio de Salud, las Secretarías Estatales y Municipales, y los Concejos y Conferencias de Salud para la participación social. La gestión tiene un mando único en cada nivel: las Secretarías Municipales son responsables de la APS y la vigilancia en salud; las Estatales, de la atención de media y alta complejidad, y el Ministerio de Salud, de la macrorregulación. La práctica muestra una gestión fragmentada, dificultada por la multiplicidad de instancias, influencias político-partidistas y alta rotación de gestores, con dificultades para mejorar la infraestructura, contratar servicios y construir una red integrada, a pesar de los múltiples esfuerzos. Desde 2011 se intensificó un proceso de gobernanza regional con la creación de las Redes de Atención en Salud y una planificación regional más integrada.
Actualmente, el sistema es universal con cobertura doble y desigual: la mayoría de la población, en especial la de menores ingresos, utiliza el SUS, mientras que los afiliados a seguros privados (el 25% de la población)4 pueden recurrir a ambos sistemas, con beneficios fiscales. Un importante desafío es la ampliación de la oferta pública de servicios, actualmente inferior a la del sector privado. En este último existe sobreoferta, por ejemplo de equipos de resonancia magnética y tomografía computarizada, en comparación con los países de mayores ingresos, lo que sugiere una preocupante incorporación tecnológica6. Más allá del costo, se difunde una cultura en la que el consumo de exámenes de salud se confunde con calidad.
La política de atención primaria de saludLa APS es responsabilidad municipal, conforme al principio de descentralización. Desde la creación del SUS se han expandido las Unidades Básicas de Salud (UBS), que en 2025 suman 45.000 distribuidas por todos los municipios7.
La Estrategia Salud de la Familia (ESF), implantada en los años 1990, se convirtió en el modelo prioritario de APS integral de orientación comunitaria, con progresiva universalización e impactos positivos en la salud8. La ESF se implementa mediante equipos multiprofesionales que incluyen médico/a general, enfermero/a, personal técnico en enfermería y agentes comunitarios de salud, que actúan en territorios definidos (85% de las UBS), registrando y acompañando unas 3000 personas por equipo7. Las UBS ofrecen una gran variedad de cuidados, contemplando los ciclos de vida, la atención a las necesidades agudas y el cuidado de las enfermedades crónicas7.
El abordaje es comunitario, con acciones de promoción, prevención, diagnóstico comunitario (66%), articulación intersectorial y fomento a la participación social en los concejos locales (36%), incidiendo sobre los determinantes sociales7 (Tabla 2).
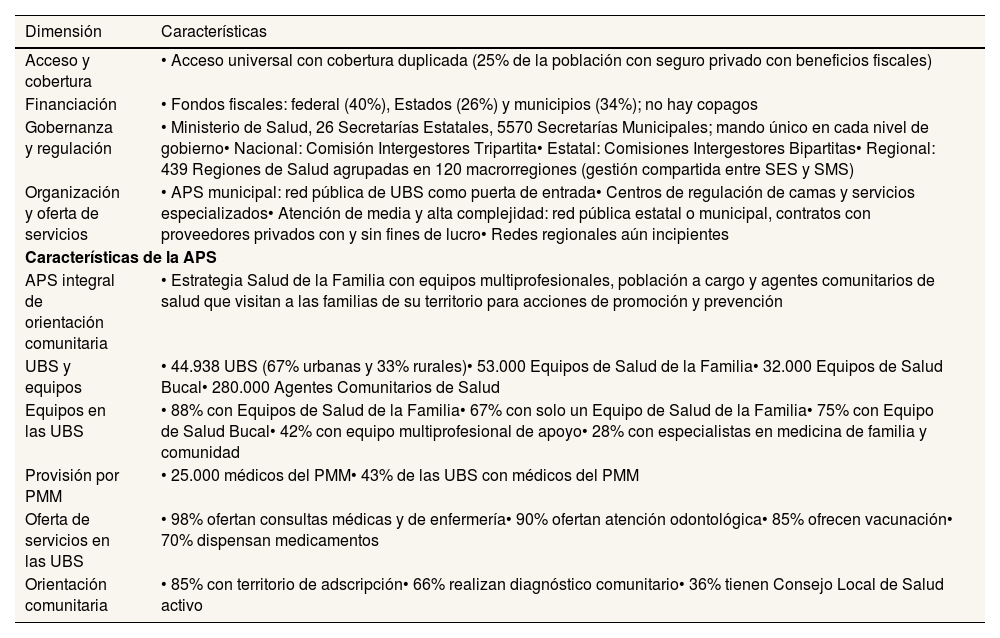
Características del Sistema Único de Salud de Brasil
| Dimensión | Características |
|---|---|
| Acceso y cobertura | • Acceso universal con cobertura duplicada (25% de la población con seguro privado con beneficios fiscales) |
| Financiación | • Fondos fiscales: federal (40%), Estados (26%) y municipios (34%); no hay copagos |
| Gobernanza y regulación | • Ministerio de Salud, 26 Secretarías Estatales, 5570 Secretarías Municipales; mando único en cada nivel de gobierno• Nacional: Comisión Intergestores Tripartita• Estatal: Comisiones Intergestores Bipartitas• Regional: 439 Regiones de Salud agrupadas en 120 macrorregiones (gestión compartida entre SES y SMS) |
| Organización y oferta de servicios | • APS municipal: red pública de UBS como puerta de entrada• Centros de regulación de camas y servicios especializados• Atención de media y alta complejidad: red pública estatal o municipal, contratos con proveedores privados con y sin fines de lucro• Redes regionales aún incipientes |
| Características de la APS | |
| APS integral de orientación comunitaria | • Estrategia Salud de la Familia con equipos multiprofesionales, población a cargo y agentes comunitarios de salud que visitan a las familias de su territorio para acciones de promoción y prevención |
| UBS y equipos | • 44.938 UBS (67% urbanas y 33% rurales)• 53.000 Equipos de Salud de la Familia• 32.000 Equipos de Salud Bucal• 280.000 Agentes Comunitarios de Salud |
| Equipos en las UBS | • 88% con Equipos de Salud de la Familia• 67% con solo un Equipo de Salud de la Familia• 75% con Equipo de Salud Bucal• 42% con equipo multiprofesional de apoyo• 28% con especialistas en medicina de familia y comunidad |
| Provisión por PMM | • 25.000 médicos del PMM• 43% de las UBS con médicos del PMM |
| Oferta de servicios en las UBS | • 98% ofertan consultas médicas y de enfermería• 90% ofertan atención odontológica• 85% ofrecen vacunación• 70% dispensan medicamentos |
| Orientación comunitaria | • 85% con territorio de adscripción• 66% realizan diagnóstico comunitario• 36% tienen Consejo Local de Salud activo |
A partir de 2004 se incluyeron equipos de salud bucodental, y en 2008 se implementaron los Núcleos de Apoyo a la Salud de la Familia, con profesionales de psicología, nutrición y trabajo social. Durante tres décadas, la financiación federal sostenida impulsó la difusión de los equipos multiprofesionales en todos los municipios. En 2025, el país tiene 53.000 equipos multiprofesionales, 280.000 agentes comunitarios de salud y 32.000 equipos de salud bucodental, alcanzando una cobertura del 78% de la población.
La cobertura de la ESF es mayor en las poblaciones vulnerables y en las zonas rurales9, con efectos positivos en la salud de la población, el acceso y la reducción de desigualdades10,11. Los avances son significativos, pero persisten desigualdades regionales y el modelo enfrenta desafíos para retener profesionales con formación para la APS. El Programa Más Médicos, un programa de provisión y ampliación de la educación médica creado en 2013 y retomado en 2023, enfrentó la escasez de médicos/as. Hoy, con 25.000 médicos/as trabajando, la gran mayoría de las UBS cuentan con un/a profesional de medicina7.
La APS también sufre la infrafinanciación, sobrecargando a los municipios. Una revisión de la política en 2017 redujo el protagonismo de la ESF, su carácter multiprofesional y el papel de los agentes comunitarios de salud12, pero desde 2023 se volvió a priorizar. Su consolidación y ampliación requieren financiación adecuada, fortalecimiento de la ESF, cualificación profesional e integración efectiva en las Redes de Atención en Salud.
En la tabla 2 se sintetizan las características del SUS.
Con la atención primaria de salud implementada, ¿sería estratégico fortalecer la regionalización mediante la expansión de la atención especializada?Pese a los problemas, las conquistas del SUS son relevantes y muestran una continuidad admirable. Esto sugiere un paralelismo entre la creación de la ESF y el actual proceso de regionalización con la implementación de las Redes de Atención en Salud y la mejora del acceso a la atención especializada. Existen muchos desafíos para desarrollar una gobernanza regional operativa por la multiplicidad de participantes en la gestión. Sin embargo, su fortalecimiento podría representar una nueva etapa en la consolidación del SUS con una reconfiguración de la prestación de servicios desde la base del sistema.
La población brasileña opina positivamente acerca del SUS, pero los largos tiempos de espera siguen siendo una de las principales causas de insatisfacción2. Esto es un nudo crítico en diversos sistemas nacionales, comprometiendo su legitimidad e incentivando la expansión del sector privado13. Una política de ampliación de la oferta en atención especializada, reduciendo los tiempos de espera, puede ser estratégica para legitimar el SUS. Actualmente se están implementando programas en esta dirección, como Más Acceso a Especialistas14, SUS Digital y Equipos Multiprofesionales). Más allá del monitoreo de sus resultados, un análisis integral debe desplazar el foco de la mera expansión de la oferta a la garantía del acceso oportuno en un sistema integrado, sin descuidar la universalización y la calidad de la APS.
Algunos estudios sugieren la necesidad de avanzar hacia una regulación integrada de los sectores público y privado, considerando las características de los sistemas contemporáneos y del SUS5,15. Esto implicaría abordar cuestiones como una mayor solidaridad en la financiación, la regulación y el control de la oferta privada y de la incorporación tecnológica, la acreditación de establecimientos para integración en redes y la formación de recursos humanos para el SUS.
Sin embargo, el obstáculo de la infrafinanciación no puede ser minimizado. Los límites impuestos por el contexto político y económico, y la presión por intensificar las políticas de austeridad y los recortes, constituyen un gran reto para proveer recursos destinados a una política de acceso a especialistas. En un país donde la ciudadanía está fuertemente segmentada, cuanto más las diferencias de acceso refuerzan las desigualdades horizontales, más difícil es construir lazos de solidaridad. Reducir las desigualdades mejorando la calidad de la atención prestada por el SUS contribuiría a promover una mayor cohesión social.
Editor responsable del artículoSalvador Peiró.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaAmbas autoras participaron conjuntamente en la concepción, la revisión bibliográfica, la recogida de datos, la redacción y la revisión final del artículo.
FinanciaciónNinguna.
Conflicto de interesesNinguno.