Identificar y matizar qué medidas organizativas prácticas promoverían el desarrollo de las actividades comunitarias de nivel 2 (educación para la salud grupal con orientación comunitaria) y nivel 3 (acción comunitaria) en Atención Primaria (AP) desde la perspectiva de profesionales de medicina con formación y experiencia en este ámbito.
MétodoEstudio exploratorio, descriptivo y transversal realizado mediante metodología cualitativa utilizando dos técnicas: 3 grupos focales (24 participantes) y 12 cuestionarios abiertos (12 participantes).
ResultadosSe definen 25 medidas para promover el desarrollo de estas actividades que interpelan tanto a las gerencias como a los equipos de atención primaria (EAP). Las propuestas más destacadas son potenciar la formación en salud comunitaria, incorporar en las agendas de trabajo de profesionales de los EAP la actividad comunitaria, priorización política y apoyo desde las gerencias, asegurar la estabilidad laboral de los equipos, fortalecer el reconocimiento de las actividades comunitarias, redimensionar los cupos, fortalecer el trabajo multidisciplinario, la cohesión y una organización autónoma y flexible en los EAP, y contar con el apoyo de las coordinaciones-direcciones de los EAP.
ConclusionesTres propuestas se han considerado fundamentales para favorecer el desarrollo de actividades comunitarias de nivel 2 y nivel 3 en AP: 1) potenciar la formación en salud comunitaria; 2) incorporar en las agendas de trabajo de las personas profesionales de los EAP la actividad comunitaria; 3) priorización política y apoyo desde las gerencias para el desarrollo de estos dos niveles de trabajo en AP. Otras seis propuestas se han reconocido como de especial importancia.
Identify and clarify what practical organizational measures would promote the development of level 2 (community-oriented group health education) and level 3 (community action) community activities in Primary Health Care (PHC) from the perspective of medical professionals with training and experience in this area.
MethodExploratory, descriptive and cross-sectional study carried out using qualitative methodology using two techniques: 3 focus groups (24 participants) and 12 open questionnaires (12 participants).
Results25 measures are defined to promote the development of these activities that are the responsibility of management and Primary Care Teams (PCT). The most notable proposals are: enhance training in community health, incorporate community activity into the work agendas of professionals, political prioritization and support from management, ensure the job stability of the teams, strengthen the recognition of activities community, resize the patient population of professionals, strengthen multidisciplinary work, cohesion and an autonomous and flexible organization in the PCT, and have the support of the coordinations-directions of the PCT.
ConclusionsThree proposals have been considered fundamental to promote the development of level 2 and level 3 community activities in PHC: 1) promote training in community health; 2) incorporate community activity into the work agendas of professionals; 3) political prioritization and support from management for the development of these two levels of work in PHC. Six other proposals have been recognized as being of special importance.
Los sistemas de salud tienen dos objetivos principales: mejorar la salud de la población que atienden y reducir las desigualdades en salud de la misma1. Dentro de estos, la Atención Primaria (AP) constituye su «núcleo principal»2, y esta tiene una responsabilidad con la atención individual, grupal y comunitaria para abordar dichos objetivos3.
En los últimos años se ha desarrollado una síntesis práctica que propone tres niveles de actuación en los que se traduce una AP con orientación comunitaria4: asistencia individual y familiar con orientación comunitaria (nivel 1), educación para la salud grupal con orientación comunitaria (nivel 2) y acción comunitaria en salud (nivel 3).
El trabajo desde AP en estos niveles 2 y 3 es efectivo para abordar diferentes problemas de salud5: por un lado, la educación para la salud grupal participativa o dinamizada por iguales es eficaz para la pérdida de peso, para mejorar parámetros clínicos en personas con diabetes y para mejorar el autocontrol y reducir las hospitalizaciones y las consultas en urgencias de las personas con enfermedades crónicas; por otro lado, las actividades comunitarias son eficaces para promover la actividad física y reducir los factores de riesgo y la mortalidad de causa cardiovascular. Existe además una sólida evidencia de cómo la participación comunitaria puede disminuir las desigualdades en salud6. Aunque la evidencia en relación al coste-efectividad de las intervenciones de desarrollo comunitario es todavía limitada, diversos estudios señalan un retorno positivo de la inversión7.
Existen cuatro hitos normativos que reconocen y priorizan estratégicamente la orientación comunitaria de la AP:
- •
La educación para la salud grupal y la atención comunitaria forman parte de la Cartera de Servicios Comunes de la AP del Sistema Nacional de Salud desde 19968.
- •
La Ley General de Salud Pública 33/2011 establece que la AP debe asumir un papel más relevante en la acción preventiva y en la salud comunitaria9.
- •
El Marco Estratégico para la Atención Primaria y Comunitaria del Ministerio de Sanidad, de 2019, plantea reforzar la orientación comunitaria, la promoción de la salud y la prevención10.
- •
Los Planes de Saludy planes estratégicos de AP autonómicos que priorizan la orientación comunitaria11–13.
El interés en este ámbito tanto de profesionales como de responsables en gestión es creciente14 y se ha señalado que la crisis que sufre la AP solo se resolverá si se consigue una clara orientación comunitaria de esta4. Diferentes plataformas profesionales en defensa de la AP han abogado por profundizar en esta orientación15.
A futuro, la generación de profesionales incorporada a la AP en los últimos 10 años destaca por un renovado interés en la perspectiva comunitaria de la salud16, y se han desarrollado movimientos críticos que incorporan esta orientación17,18.
Se estima que, en nuestro medio, el 46% de los equipos de AP (EAP) no realizan ninguna actividad de nivel 2 o 319, siendo muy escasos los que desarrollan de manera regular ambos niveles de trabajo, cuando así está normativamente establecido8. Además, existe una importante variabilidad entre comunidades autónomas20,21.
Se calcula que las actividades comunitarias no ocupan más del 1% del tiempo profesional en AP22. Este dato contrasta con que el 25% de estas actividades se realizan fuera del horario laboral19, lo que sugiere implicaciones en su calidad y sostenibilidad.
En la tabla 1 se recogen algunas medidas facilitadoras para el desarrollo de estas actividades en AP identificadas en estudios previos.
Medidas facilitadoras para el desarrollo de actividades de nivel 2 y nivel 3 en AP identificadas en estudios previos
| • Apoyo y reconocimiento institucional formal19,20,23–27 e incorporar personal de promoción de la salud en las gerencias26. |
| • Estrategias de implantación26 y financiación23,26. |
| • Estabilidad laboral y equipos estables24,25,27. |
| • Formación20,23–27. |
| • Tiempo suficiente para las actividades23,25, integrándolas como parte de la práctica diaria25, dentro de la jornada laboral19 y con autonomía para la gestión de la agenda27. |
| • Definir mejor las tareas comunitarias de cada profesional y del EAP19,24,27. |
| • Apoyo del EAP24–27 y de su dirección25,27; designar responsables en cada centro de salud26,27. |
| • Formar redes de centros que trabajan con orientación comunitaria25. |
| • Fomentar la participación de la comunidad y el trabajo intersectorial19,25,26. |
| • Asesoramiento técnico23,25,26 y materiales de apoyo26. |
| • Promover la investigación26. |
| • Incluirlas en la cartera de servicios20,26 y los contratos de gestión26, y desarrollar indicadores específicos26 e incentivos profesionales20,27. |
| • Difusión y visibilidad26. |
| • Fortalecer la relación entre AP y Salud Pública (SP)20,26. |
Partiendo de que las actividades comunitarias competen a todas las áreas profesionales de la AP, este estudio entiende que conocer la perspectiva de cada área profesional puede ayudar a identificar y concretar estas medidas. Esta investigación busca conocer qué medidas organizativas podrían promover el desarrollo de actividades de nivel 2 y 3 en AP desde la perspectiva particular de profesionales de medicina con formación y experiencia en este ámbito, y con un conocimiento situado en la realidad de la AP.
MétodoEstudio cualitativo exploratorio en el que se analiza la opinión de las personas participantes mediante técnicas mixtas: grupo focal y cuestionarios escritos con preguntas abiertas. Los siguientes criterios de inclusión definieron la población de estudio: 1) especialistas en Medicina Familiar y Comunitaria; 2) tener formación y experiencia en el desarrollo de actividades comunitarias; y 3) trabajar actualmente o haberlo hecho en los últimos 5 años en AP.
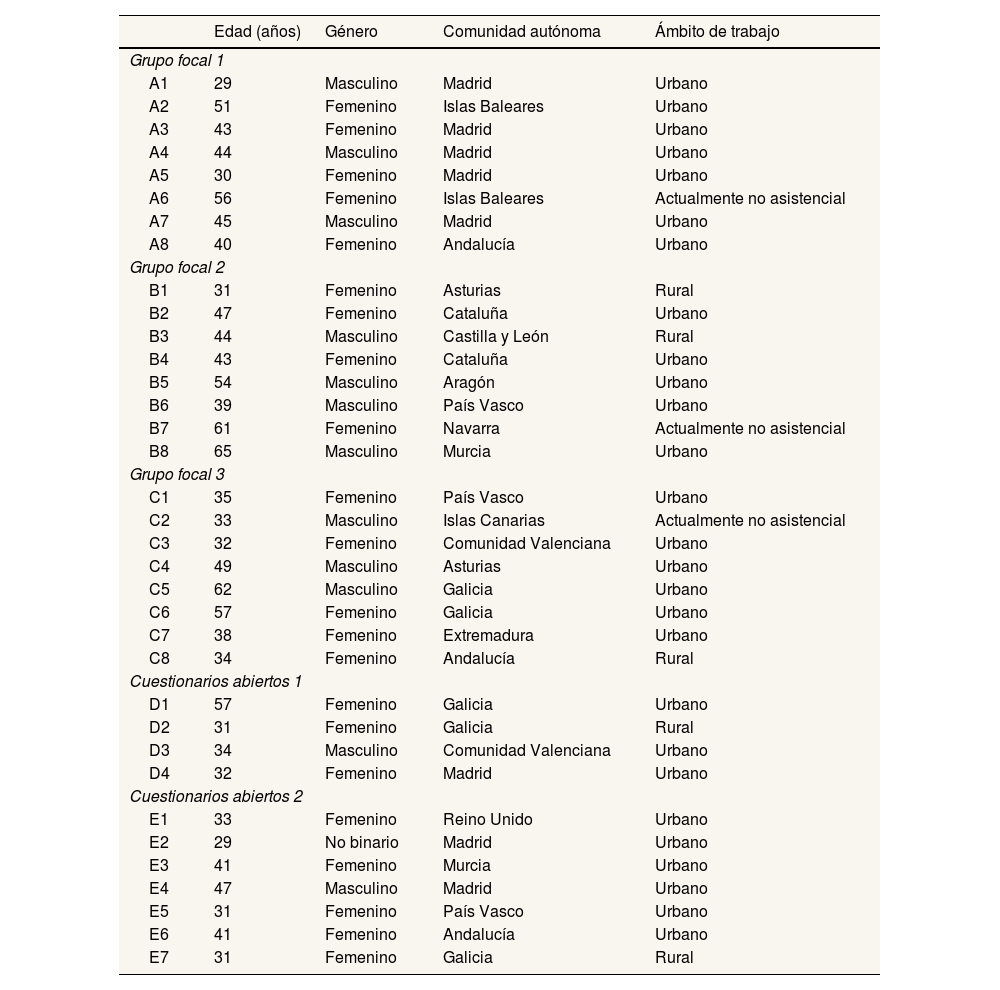
Se realizó un muestreo en bola de nieve28 hasta alcanzar el objetivo previsto de reclutar 36 participantes atendiendo a los criterios de segmentación de género, edad y origen geográfico establecidos (Tabla 2). Participaron 22 mujeres, 13 varones y una persona no binaria, de entre 29 y 65 años de edad, que trabajaban en 14 comunidades autónomas. Muchas de las personas participantes contaban con publicaciones o participaban en grupos de trabajo en este ámbito, como el Programa de Actividades Comunitarias en Atención Primaria (PACAP)29.
Características sociodemográficas de las personas participantes
| Edad (años) | Género | Comunidad autónoma | Ámbito de trabajo | |
|---|---|---|---|---|
| Grupo focal 1 | ||||
| A1 | 29 | Masculino | Madrid | Urbano |
| A2 | 51 | Femenino | Islas Baleares | Urbano |
| A3 | 43 | Femenino | Madrid | Urbano |
| A4 | 44 | Masculino | Madrid | Urbano |
| A5 | 30 | Femenino | Madrid | Urbano |
| A6 | 56 | Femenino | Islas Baleares | Actualmente no asistencial |
| A7 | 45 | Masculino | Madrid | Urbano |
| A8 | 40 | Femenino | Andalucía | Urbano |
| Grupo focal 2 | ||||
| B1 | 31 | Femenino | Asturias | Rural |
| B2 | 47 | Femenino | Cataluña | Urbano |
| B3 | 44 | Masculino | Castilla y León | Rural |
| B4 | 43 | Femenino | Cataluña | Urbano |
| B5 | 54 | Masculino | Aragón | Urbano |
| B6 | 39 | Masculino | País Vasco | Urbano |
| B7 | 61 | Femenino | Navarra | Actualmente no asistencial |
| B8 | 65 | Masculino | Murcia | Urbano |
| Grupo focal 3 | ||||
| C1 | 35 | Femenino | País Vasco | Urbano |
| C2 | 33 | Masculino | Islas Canarias | Actualmente no asistencial |
| C3 | 32 | Femenino | Comunidad Valenciana | Urbano |
| C4 | 49 | Masculino | Asturias | Urbano |
| C5 | 62 | Masculino | Galicia | Urbano |
| C6 | 57 | Femenino | Galicia | Urbano |
| C7 | 38 | Femenino | Extremadura | Urbano |
| C8 | 34 | Femenino | Andalucía | Rural |
| Cuestionarios abiertos 1 | ||||
| D1 | 57 | Femenino | Galicia | Urbano |
| D2 | 31 | Femenino | Galicia | Rural |
| D3 | 34 | Masculino | Comunidad Valenciana | Urbano |
| D4 | 32 | Femenino | Madrid | Urbano |
| Cuestionarios abiertos 2 | ||||
| E1 | 33 | Femenino | Reino Unido | Urbano |
| E2 | 29 | No binario | Madrid | Urbano |
| E3 | 41 | Femenino | Murcia | Urbano |
| E4 | 47 | Masculino | Madrid | Urbano |
| E5 | 31 | Femenino | País Vasco | Urbano |
| E6 | 41 | Femenino | Andalucía | Urbano |
| E7 | 31 | Femenino | Galicia | Rural |
Tanto los grupos focales como los cuestionarios se desarrollaron de manera telemática mediante las plataformas Zoom y Google Forms, respectivamente. Se realizaron tres convocatorias y participaron 24 personas en los grupos focales (8 personas en cada uno) y 12 personas en los cuestionarios escritos. Por razones técnicas, uno de los cuestionarios no pudo ser analizado.
Se elaboraron guiones específicos para la realización de ambas técnicas (véase Apéndice 1 en el Material suplementario). Se hizo un ejercicio de priorización en el que cada participante proponía las tres medidas que consideraba más importantes para facilitar el desarrollo de los dos niveles de trabajo.
El trabajo de campo generó materiales audiovisuales y textuales procedentes de los grupos focales y de los cuestionarios, respectivamente. Se realizó un análisis de contenido. El sistema de categorías emergente se ordenó en función de los objetivos propuestos mediante el software Nvivo y se adaptó al modelo teórico. Se llevó a cabo un análisis cruzado entre investigadores.
El estudio fue aprobado por el Comité de Ética de la Investigación con Medicamentos de Navarra con la referencia PI_2022/80, y se obtuvo el consentimiento informado de todas las personas participantes, asegurando la confidencialidad y el uso de la información exclusivamente para fines de investigación. La participación en el estudio fue voluntaria y no hubo incentivos materiales.
ResultadosEn primer lugar se presentan las medidas organizativas identificadas según las personas consultadas que facilitarían el desarrollo de las actividades comunitarias de nivel 2 y 3 en AP en función de los agentes que interpelan: 1) gerencias, y 2) EAP. Se presentan 25 medidas que incluyen en sí mismas propuestas más concretas. En segundo lugar, se presentan los resultados del ejercicio de priorización.
Medidas prácticas para promover desde las gerencias actividades comunitarias de nivel 2 y nivel 3 en APSegún las personas consultadas, desarrollar estas actividades requiere disponer de una AP adecuadamente financiada.
Se propone apostar contundentemente por la formación en salud comunitaria en los estudios universitarios de ciencias de la salud, en las especialidades EIR y MIR de atención familiar y comunitaria, y mediante formaciones continuadas para todas las áreas profesionales de AP. Se reclama incluir el trabajo docente dentro de la jornada laboral, remunerado económicamente, y ofrecer opciones formativas de diferente extensión, complejidad y modalidad (virtual o presencial).
Se subraya la necesidad de contar con una composición sólida de los EAP, con profesionales estables y superando las plantillas infradotadas o con ausencias constantes. Se propone aumentar las ratios de enfermería, personal administrativo y trabajo social en los EAP, y priorizar la incorporación de especialistas en enfermería familiar y comunitaria. Se plantea destinar más recursos profesionales a aquellas zonas básicas de salud con mayor privación socioeconómica, potenciando así la perspectiva de equidad de las actividades comunitarias.
Se insiste en que la agenda cuente con una parte explícitamente designada para las actividades de educación para la salud grupal y acción comunitaria.
También se propone reducir los cupos para poder dedicar tiempo a estas actividades, bien de profesionales actualmente con mayor implicación en ello, o bien de la totalidad de profesionales de los EAP, buscando una implicación mayor de todo el equipo.
Respecto a las herramientas de gestión, se propone que las carteras de servicios de AP de las comunidades autónomas y los contratos-programa incluyan estas actividades. Se sugiere implementar indicadores de gestión de las actividades comunitarias que asocien una remuneración económica al equipo o individualmente, tal como se hace con otros ámbitos.
Se plantea fomentar la autonomía organizativa de los EAP y realizar formaciones para el equipo coordinador-directivo del EAP, para favorecer su apoyo.
Respecto a la orientación de las gerencias, se solicita un apoyo claro al trabajo comunitario en AP y reforzar su reconocimiento profesional. Se propone realizar formaciones específicas para profesionales de las gerencias, y contar con responsables de salud comunitaria en ellas, con estrategias concretas, dotación presupuestaria y respaldo económico para las actividades comunitarias que lo requieran.
Se propone a las gerencias visibilizar las actividades comunitarias que se realizan; los repositorios digitales implementados en Extremadura se señalan como una buena práctica. Se solicita ofrecer apoyo metodológico para el desarrollo de actividades de nivel 2 y 3, y potenciar espacios de relación entre los EAP que trabajan con orientación comunitaria.
Por último, se propone fortalecer la relación entre SP y AP. Para promoverlo se sugiere orientar los departamentos de SP hacia la salud comunitaria y dedicar recursos a ello, e integrar estos y los sistemas sanitarios acercando formalmente ambas instituciones.
Medidas prácticas para promover desde los EAP actividades comunitarias de nivel 2 y nivel 3 en APEn primer lugar, se destaca que las actividades comunitarias son competencia de todas las áreas profesionales de AP, considerándose enriquecedora esta multidisciplinariedad.
Se propone constituir un grupo promotor de salud comunitaria en cada EAP, que integre todas las áreas profesionales, que dinamice estas actividades y que mantenga informado a todo el equipo.
Se plantea abrir los centros de salud a la ciudadanía para actividades no relacionadas con la asistencia sanitaria; por ejemplo, invitando a personas vinculadas a diferentes activos comunitarios a explicar su actividad en sesiones del EAP u ofreciendo préstamos de libros.
Se propone potenciar el protagonismo de la comunidad en las actividades comunitarias, centrando estas en necesidades percibidas y priorizadas por ella y desarrollándolas habitualmente en horarios de tarde para facilitar la participación ciudadana.
Se interpela a las gerencias y los EAP a proponer agendas flexibles y con una parte designada a las actividades comunitarias. Se insiste en la autogestión de la agenda por parte de cada profesional para adecuarse a los ritmos de estas actividades y compensar la jornada laboral del mismo u otro día cuando estas se realicen fuera del horario laboral.
Las personas participantes señalan tres acciones al desarrollar actividades comunitarias: 1) evaluarlas; 2) poner en valor actividades sencillas que además pueden propiciar proyectos más complejos; y 3) dinamización remunerada de talleres de educación para la salud grupal por personas no sanitarias con experiencia en primera persona en el ámbito de trabajo.
Respecto a la cultura organizativa, se propone potenciar espacios de encuentro y reflexión dentro de las Unidades Básicas de Atención (UBA) y los EAP, apoyarse mutuamente entre profesionales y desarrollar la autonomía de los EAP.
Se ha señalado la importancia de realizar sesiones formativas sobre salud comunitaria dentro de los EAP, y de contar con el apoyo del equipo coordinador-director del EAP.
Al igual que a las gerencias, se sugiere a los EAP visibilizar las actividades comunitarias realizadas; por ejemplo, mediante publicaciones en prensa o una memoria anual. Los EAP también deberían fortalecer las relaciones con otros EAP que trabajen con esta orientación y estrechar la relación con los organismos de SP.
Propuestas prioritariasEn el ejercicio de priorización, tres cuestiones destacaron con claridad al considerarse muy relevantes por más de un tercio de las personas participantes: 1) potenciar la formación; 2) incorporar en las agendas de trabajo la actividad comunitaria; y 3) priorización política y apoyo desde las gerencias.
Otras propuestas prioritarias para las gerencias fueron asegurar la estabilidad laboral de equipos y profesionales, fortalecer el reconocimiento de las actividades comunitarias, y redimensionar los cupos.
Respecto a los EAP, se priorizó fortalecer su trabajo multidisciplinario y la cohesión como equipo, desarrollar una organización autónoma y flexible, y contar con el apoyo de las coordinaciones-direcciones.
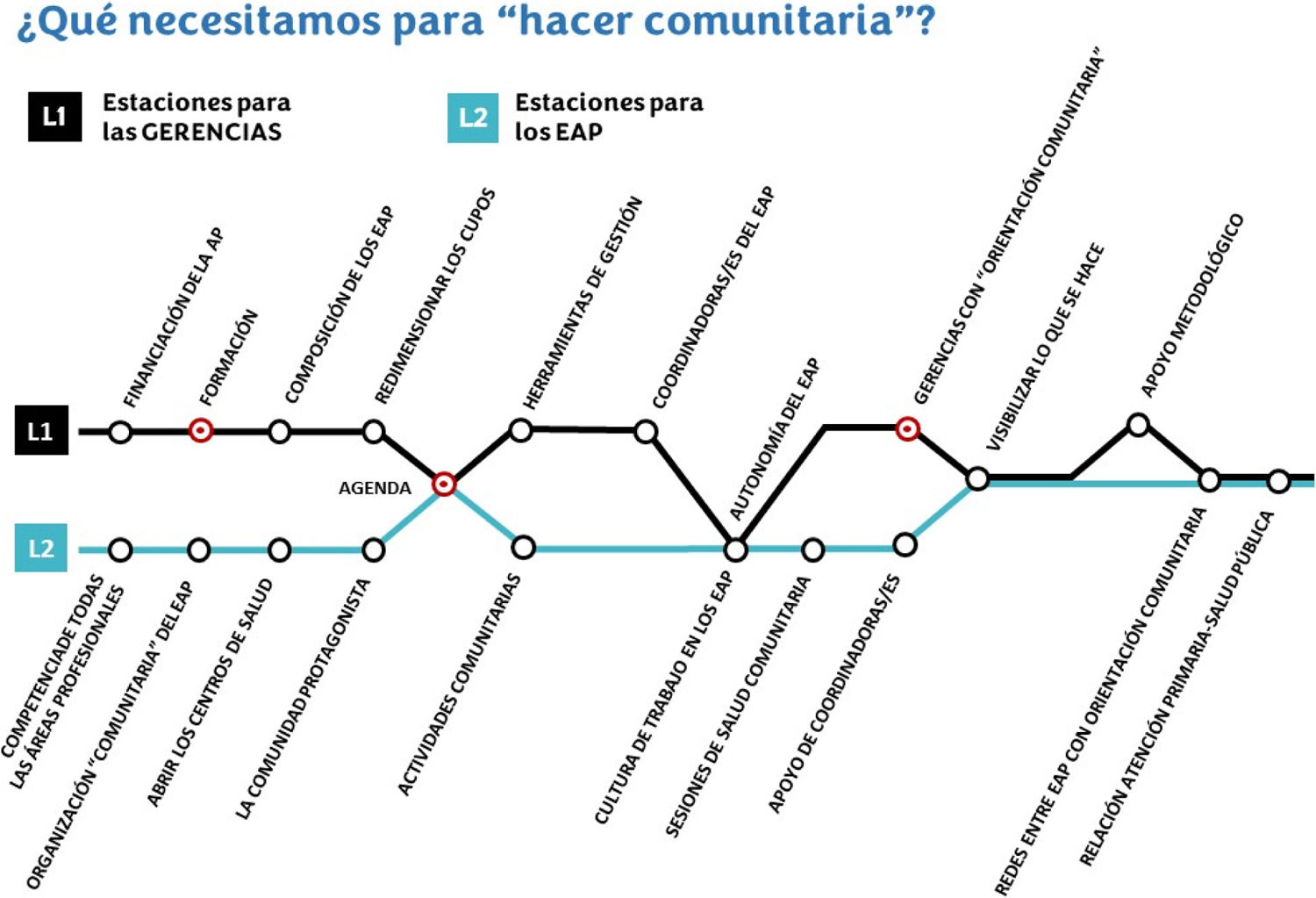
En las tablas 3 y 4 se recoge el conjunto de medidas, en la figura 1 se resumen gráficamente y en la tabla 5 se detallan algunas argumentaciones de las personas participantes.
Decálogo práctico para las gerencias
| 1. Apostar por la financiación de la AP. |
| 2. Formación (MUY PRIORITARIO): |
| 2.1. Potenciar la formación en salud comunitaria de profesionales de AP. |
| 2.2. Potenciar la formación en salud comunitaria en las especializaciones EIR-MIR. |
| 2.3. Potenciar la formación en salud comunitaria en los grados universitarios de ciencias de la salud. |
| 2.4. Liberar y remunerar a las/los docentes. |
| 2.5. Ofrecer formaciones en diferentes formatos (presencial-online, extensión, complejidad). |
| 3. Composición de los EAP: |
| 3.1. Apostar por la estabilidad laboral y los equipos estables (PRIORITARIO). |
| 3.2. Plantillas profesionales sin ausencias prolongadas. |
| 3.3. Destinar mayores ratios profesional-paciente a Zonas Básicas de Salud (ZBS) con indicadores socioeconómicos de mayor privación. |
| 3.4. Priorizar la incorporación de enfermeras especialistas en Enfermería Familiar y Comunitaria en los equipos de AP. |
| 3.5. Aumentar las ratios de enfermería. |
| 4. Adecuación de cupos (PRIORITARIO): |
| 4.1. Adecuar el tamaño de los cupos de las/los profesionales implicadas/os en este ámbito. |
| 4.2. Redimensionar globalmente los cupos para poder generalizar al conjunto de profesionales abordar el trabajo asistencial y el comunitario. |
| 5. Agenda: |
| 5.1. Designar una parte de la agenda a la atención comunitaria (MUY PRIORITARIO). |
| 5.2. Ofrecer la opción de reflejar las actividades de educación para la salud grupal y acción comunitaria en la agenda. |
| 6. Formalizar las actividades comunitarias en las herramientas de gestión: |
| 6.1. Incluir las actividades comunitarias en la cartera de servicios de AP de cada comunidad autónoma. |
| 6.2. Incluir estas actividades en los contratos-programa e implementar indicadores de gestión precisos en relación con las actividades comunitarias, y que estos tengan una trascendencia y una remuneración económica al equipo o individualmente, tal como se hace con los indicadores asistenciales. |
| 7. Fomentar y respetar la autonomía de los EAP. |
| 8. Formación en salud comunitaria a las coordinaciones-direcciones de los EAP. |
| 9. Orientación comunitaria de las gerencias: |
| 9.1. Apostar desde el nivel político y desde las gerencias por la orientación comunitaria (MUY PRIORITARIO). |
| 9.2. Fortalecer el reconocimiento de las actividades comunitarias (PRIORITARIO). |
| 9.3. Formación en salud comunitaria a las/los profesionales de las gerencias. |
| 9.4. Contar con responsables de salud comunitaria en las gerencias. |
| 9.5. Contar con una estrategia de salud comunitaria con dotación presupuestaria. |
| 9.6. Financiar las actividades comunitarias que lo requieran. |
| 10. Visibilizar las actividades comunitarias que se realizan. |
| 11. Ofrecer apoyo metodológico para el desarrollo de actividades comunitarias. |
| 12. Desarrollar redes y espacios de relación entre EAP que trabajan con orientación comunitaria. |
| 13. Salud Pública: |
| 13.1. Fortalecer la relación entre SP y AP. |
| 13.2. Orientar los departamentos de SP hacia la salud comunitaria y dedicar recursos a ello. |
| 13.3. Integrar formalmente los departamentos de SP y los sistemas sanitarios. |
Decálogo práctico para los AP
| 1. Entender las actividades comunitarias como propias de todas las áreas profesionales (PRIORITARIO). |
| 2. Organización comunitaria del EAP: |
| 2.1. Organizar un grupo promotor de salud comunitaria dentro del EAP formado por profesionales de las diferentes áreas. |
| 2.2. Ir informando e implicando a todo el EAP en las actividades comunitarias que se desarrollen. |
| 3. Abrir los centros de salud a la comunidad: |
| 3.1. Realizar sesiones para el EAP presentadas por representantes de activos de salud de la comunidad. |
| 3.2. Ofrecer otras actividades en los centros de salud diferentes de la asistencia sanitaria (por ejemplo, servicio de préstamo de libros). |
| 4. La comunidad como protagonista de las actividades comunitarias: |
| 4.1. Centrar las actividades comunitarias en EAP necesidades percibidas y priorizadas por la comunidad. |
| 4.2. Desarrollar las actividades de educación para la salud grupal o acción comunitaria en buena medida en horarios de tarde para facilitar la participación ciudadana. |
| 5. Agenda y compensaciones horarias: |
| 5.1. Designar una parte de la agenda a la atención comunitaria (MUY PRIORITARIO). |
| 5.2. Favorecer la flexibilidad y la autogestión de la agenda por parte de cada profesional (PRIORITARIO). |
| 5.3. Cuando se realicen actividades fuera del horario laboral, compensar esas horas reduciendo la jornada laboral del mismo u otro día. |
| 6. Matices en el desarrollo de actividades comunitarias: |
| 6.1. Poner en valor las actividades comunitarias sencillas. |
| 6.2. Promover la dinamización remunerada de actividades de educación para la salud grupal por personas con experiencia en primera persona en el tema de trabajo. |
| 6.3. Evaluar las actividades comunitarias. |
| 7. Cultura de trabajo en los EAP: |
| 7.1. Potenciar los espacios de encuentro, escucha y cohesión entre profesionales dentro de las UBA y los EAP (PRIORITARIO). |
| 7.2. Apoyarse mutuamente entre profesionales del EAP (PRIORITARIO). |
| 7.3. Desarrollar la autonomía del EAP. |
| 8. Realizar sesiones de equipo sobre salud comunitaria. |
| 9. Apoyo desde la coordinación-dirección del EAP (PRIORITARIO). |
| 10. Visibilizar lo que se hace: |
| 10.1. Visibilizar las actividades comunitarias que se desarrollan. |
| 10.2. Realizar una memoria anual en el EAP con la actividad comunitaria realizada. |
| 11. Establecer relaciones con otros EAP que trabajan con orientación comunitaria. |
| 12. Fortalecer la relación entre SP y AP. |
Verbatims
| • «Reconocer la Atención Primaria como base principal del sistema sanitario y por tanto dotarla de los recursos que requiere. Tanto a nivel humano, material, presupuestario...» E5 |
| • «Creo que es superimportante tener muy claro el marco teórico, muchísima formación.» B1• «Me parece que para poder organizarnos bien a posteriori primero tenemos que conocer, desde la carrera, tanto de medicina, enfermería, cualquier facultad de ciencias de la salud, qué es la salud comunitaria. Porque lo que no se conoce luego es muy difícil que pienses en ello. Entonces, como que reforzaría muchísimo esa parte de pregrado. Yendo un poco más allá, pues, durante la especialización de Medicina de Familia también reforzaría la formación en ello.» C1 |
| • «Ahora, actualmente, la eventualidad de los contratos de los profesionales es una dificultad importantísima.» B8• «Aumentar las ratios de enfermería y trabajadoras sociales en los centros de salud sería fundamental. Pero, claro, Enfermería, por supuesto, Familiar y Comunitaria.» C5 |
| • «Es que lo de liberar la agenda es una forma de reconocer que eso es una parte del trabajo. Y por tanto remunerarlo, que no es por el dinero, sino por dedicarle un espacio y ponerlo en valor.» A5• «Entonces, algo tan sencillo como eso, que las actividades comunitarias sean agendables, y quede constancia y se puedan valorar, evaluar, cuantificar y demás, ¿no?» B8• «A mí me resulta muy útil tener la agenda de mi mano, tener capacidad para la gestión de mi propia agenda.» C6 |
| • «Como he dicho anteriormente, cabría (re)dimensionar los cupos, para poder combinar la atención individual a pacientes con las implicaciones en procesos comunitarios.» E1 |
| • «En Baleares, cuando fue mejor todo, fue cuando estaba en la cartera de servicios, es decir, en la cartera de servicios estaba que había que llevar a cabo una intervención comunitaria desde los centros de salud.» A6• «Entonces no me parece mal que este año, de los 40 indicadores, seis o siete tienen que ver con comunitaria […] Porque es difícil de falsear con esto, e igual que los tenemos en diabetes o en las bajas, pues me parece razonable.» B5 |
| • «Que esto es una cosa más de la autogestión de los centros, nada distinto a gestionar las vacaciones o gestionar los permisos o la organización del centro.» C5 |
| • «No sirve de nada asumir que mis compañeros no hacen comunitaria porque a lo mejor no saben ni siquiera de qué va la película. Que haya coformaciones y formaciones dentro del equipo para que todo el mundo hable el mismo idioma y entienda la importancia, o por lo menos lo conozca.» A1 |
| • «Para mí lo fundamental es voluntad política real. Y, por lo tanto, un liderazgo claro de que por esto queremos apostar.» B5• «Creo que es importante que en las gerencias haya alguien cuya tarea expresamente sea promover la promoción de la salud o la comunitaria en Atención Primaria.» B8• «Formar a los gestores en atención comunitaria; en los cargos directivos el desconocimiento es palmario.» E4• «Disponer de una estrategia de salud comunitaria con dotación presupuestaria para las acciones previstas.» D3 |
| • «Que la propia organización visibilice las actividades comunitarias que realizan sus equipos, como parte importante del sistema sanitario público.» C4• «Por supuesto, visibilizar lo que hacemos, eso sí que es fundamental. Nosotros, la memoria la hacemos todos los años y la mandamos a todas partes. Que sepan lo que se hace.» B5 |
| • «Me parecería útil contar con personas de referencia a quienes solicitar apoyo para conseguir datos epidemiológicos y sociodemográficos de nuestra población, así como apoyo metodológico de cara a registrar y comunicar los resultados de los procesos que hagamos.» E2 |
| • «Supone un elemento muy dinamizador el conocer lo que se hace en el entorno, y para mí ha supuesto una gran inspiración.» D3 |
| • «Más comunicación entre Atención Primaria y Salud Pública. Hacer conocedora siempre la una a la otra de intervenciones que se desarrollen en el territorio e invitarse a participar y pensar de la mano.» E7 |
| • «La comunitaria la tiene que hacer quien la quiera hacer y la pueda hacer […] Si una administrativa está supervinculada con el barrio, participa, engancha mejor con un montón de población, ¿por qué no va a hacer comunitaria? O la trabajadora social, o la enfermera, o la médica.» A5 |
| • «Cosas prácticas que creo que funcionan, o que pueden funcionar, para mí la primera es la creación de un grupo motor dentro del centro.» B2 |
| • «La apertura del centro a la población, y me refiero un poco al espacio físico del centro.» A3• «Podemos abrir las puertas de nuestras sesiones y nuestras bibliotecas a que los recursos vengan, desayunen con nosotros y nos cuenten en qué andan.» B3 |
| • «Así que me parece que cada uno tiene que empezar por lo que pueda empezar, y que tiene que hacer lo que pueda, que no siempre se pueden hacer procesos participativos 100% puros.» A8• «Me parece importante contar con personas no sanitarias que ofrezcan perspectivas diversas, tanto desde lo social como especialmente personas con experiencia en primera persona en los temas a tratar […] y por supuesto que esta colaboración se haga de forma adecuadamente remunerada.» E2 |
| • «Lo primero, tener espacio-tiempo para hacer equipo dentro del centro de salud. Sin eso, pues no se puede llegar a ningún lado.» C8 |
| • «Es verdad que muchas veces son políticas micro, políticas de directores de centro, de directoras de centro que dicen “vamos a hacer” o “no vamos a hacer”.» A7 |
Desde la particularidad de recoger la visión de profesionales de medicina con formación y experiencia en este ámbito que reflexionan desde el propio terreno de trabajo, este estudio matiza y reafirma un campo en el que otras publicaciones19,20,23–27 han profundizado previamente, y proporciona 25 medidas organizativas para las gerencias y los EAP con el fin de favorecer el desarrollo de actividades comunitarias de nivel 2 y 3 en AP.
Muchas de las medidas propuestas en este estudio ya han sido descritas y se están desarrollando en diferentes comunidades autónomas. Consideramos esto como una oportunidad para ahondar no solo en los «qué» sino también en los «cómo». La evaluación de estas implementaciones debería orientar su mantenimiento y generalización.
La infografía presentada en este trabajo (Fig. 1 y Apéndice 2 del Material suplementario) puede ayudar a difundir algunas estaciones clave para aquellas gerencias y equipos que deseen preparar las maletas (o rearmarlas) para trabajar con una perspectiva comunitaria.
Las medidasEl énfasis en la formación para potenciar estos dos niveles de trabajo resulta coherente con amplia literatura14,20,23–27,30–33, al igual que el señalamiento explícito a la formación universitaria20,24–27 y la especialización EIR y MIR20,26,27,32.
Este estudio corrobora la falta de tiempo20,22,25,27,31,32 y el desarrollo de estas actividades fuera de la jornada laboral14,19,20,23,25,26 como barreras fundamentales. Tal como apuntan otras publicaciones, las personas participantes proponen la autogestión de la agenda por las/los profesionales27, una gestión de los tiempos flexible27,30 con el apoyo de la dirección del EAP25,27, y designar específicamente una parte de la agenda a actividades comunitarias19,20,30–32. Ya existen experiencias en algunas comunidades autónomas, como Aragón33 y Extremadura.
También se coincide al reclamar un apoyo firme desde las gerencias y el ámbito político14,19,20,23–27,32, y fortalecer la financiación de la AP27.
Otros estudios apuntan la necesidad de definir mejor las tareas comunitarias de los EAP y de cada profesional19,24,27,31. En relación a los EAP, se refuerza la idea de incorporar estas actividades en la cartera de servicios de AP de cada comunidad autónoma14,20,22,26,30 y de incluirlas en los contratos-programa31 y en los indicadores de gestión27,31. En relación con cada profesional, se señala que las actividades comunitarias deben ser competencia de todas las áreas profesionales del EAP22, así como el potencial rol de las enfermeras especialistas32.
Al igual que en otras investigaciones, en esta se propone intensificar la formación en salud comunitaria de los equipos gerentes4,14,27, contar con una persona referente de salud comunitaria en las gerencias26,27,32, fortalecer el reconocimiento de estas actividades19,23,25,26 y apostar por la estabilidad laboral24,25,27,32. También se coincide al proponer una asesoría metodológica para el desarrollo de estas actividades23,25,26, promover la relación entre EAP que trabajen con orientación comunitaria20,25 y fortalecer la relación entre AP y salud pública10,14,20,26. Aun habiendo controversia en la literatura24,33, y a pesar de los posibles riesgos asociados a esta medida34, este estudio propone disminuir los cupos de pacientes. Nuevas investigaciones deberían ahondar en ello.
En relación con las coordinaciones-direcciones de los EAP, se insiste en contar con un apoyo claro por su parte25,27,32 y se propone formarlas en salud comunitaria, aspecto que otros estudios deberían explorar más.
Esta investigación propone abrir los centros de salud a la comunidad, promoviendo la colaboración de la ciudadanía en roles distintos del de paciente y ofreciendo servicios diferentes a la atención sanitaria habitual. Se deberían estudiar los beneficios de estas medidas como impulsoras de actividades comunitarias.
En cuanto a los EAP, se ha enfatizado la importancia de la cultura organizativa y se propone potenciar su autonomía26,32, los espacios de encuentro26,32 y el apoyo mutuo entre profesionales19,25,27,31, y conformar grupos promotores de salud comunitaria27,32. Se sugiere también una organización horizontal del equipo que promueva la iniciativa de las/los profesionales, y trabajar superando las relaciones jerárquicas entre áreas profesionales. Otros estudios deberían explorar estos dos aspectos como elementos facilitadores.
Más allá de adaptar los horarios de las actividades comunitarias35, este estudio propone desarrollarlas mayoritariamente en horario de tarde para facilitar la participación ciudadana.
Fortalezas y limitacionesRecoger la visión particular de profesionales de medicina supone una particularidad de este estudio que hace imprescindible que se complementen sus resultados con los de otras investigaciones que recojan la visión de otras disciplinas de AP, máxime cuando en los resultados del estudio se incide en la importancia de considerar las actividades comunitarias como propias de todas las áreas profesionales, y priorizar la incorporación de enfermeras especialistas, además de aumentar sus ratios.
Cabe destacar el carácter interterritorial e intergeneracional del grupo participante, con 12 menores de 35 años, 15 entre 35 y 50 años, y 8 mayores de 50 años. Esta intencionada sobrerrepresentación de profesionales más jóvenes busca dar mayor visibilidad a las generaciones con especial protagonismo en definir la AP en la próxima década.
Otros estudios deberían considerar la perspectiva de profesionales del ámbito rural, con una menor representación en el actual estudio.
Desde una metodología cualitativa se ha buscado entender este fenómeno con profundidad de manera contextualizada con este grupo concreto de participantes en España, al comienzo del verano de 2022. Esto debe implicar moderaciones al generalizar los hallazgos a otras realidades36.
A pesar de que se abordó directamente, las reflexiones no acabaron de centrarse en cómo la perspectiva de género puede mostrar barreras y facilitadores para desarrollar actividades comunitarias en AP. Otros estudios deberían considerar mejor esta cuestión y profundizar en las implicaciones propias de una AP intensamente feminizada, tal como destacaron las personas participantes.
Desarrollar la perspectiva comunitaria de la AP requiere seguir generando conocimiento sobre sus barreras y su implementación práctica.
ConclusionesLa atención comunitaria y el desarrollo de actividades comunitarias son una competencia esencial de la AP y de la medicina familiar y comunitaria. Este estudio establece, desde una perspectiva médica, tres propuestas prioritarias para promover el desarrollo de las actividades de educación para la salud grupal con orientación comunitaria y la acción comunitaria en AP:
- •
Potenciar la formación en salud comunitaria (grados universitarios, especialización EIR-MIR, profesionales de AP y profesionales de gerencias).
- •
Incorporar en las agendas de trabajo la actividad comunitaria.
- •
Priorización política y apoyo desde las gerencias para su desarrollo.
Otras seis propuestas se han reconocido como de especial importancia. Se plantea a las gerencias promover la estabilidad laboral de los equipos, fortalecer el reconocimiento de las actividades comunitarias y redimensionar cupos. A los EAP se les recomienda fortalecer su trabajo multidisciplinario y la cohesión como equipo, desarrollar una organización autónoma y flexible, y contar con apoyo de las coordinaciones-direcciones de los EAP.
En definitiva, las 25 medidas propuestas en este estudio y su priorización ofrecen a las gerencias y a los EAP que deseen desarrollar actividades comunitarias de nivel 2 y 3 una hoja de ruta para saber qué pueden hacer y por dónde pueden empezar. Hagamos camino.
A pesar de que la educación para la salud grupal con orientación comunitaria y la acción comunitaria en salud son actividades esenciales de la Atención Primaria, estas no se realizan de manera sistemática en todos los equipos. Se conocen diferentes medidas que facilitan el desarrollo y la implementación de estas actividades.
¿Qué añade el estudio realizado a la literatura?Desde la perspectiva particular de especialistas en Medicina Familiar y Comunitaria con formación y experiencia en este ámbito, y que desarrollan su práctica profesional en Atención Primaria, matiza y reafirma algunas de dichas medidas.
¿Cuáles son las implicaciones de los resultados obtenidos?Las medidas orientadas a gerencias y equipos de atención primaria, la priorización propuesta y su síntesis en dos tablas y tres infografías ofrecen una hoja de ruta práctica para el desarrollo y la implementación de estas actividades.
Los datos narrativos de la presente investigación quedan a disposición de las personas que los soliciten mediante correo electrónico al autor de correspondencia.
Editor responsable del artículoJorge Marcos Marcos.
Declaración de transparenciaEl autor principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaA. Calvo Álvarez de Arkaia y M. Hernán García diseñaron la investigación con contribuciones de C.B. Benedé Azagra. A. Calvo Álvarez de Arkaia preparó y coordinó el desarrollo de la investigación y dinamizó los grupos focales con el apoyo observador de M. Hernán García, M. Gandarias Jaio y A. Cardo Miota. A. Calvo Álvarez de Arkaia realizó el análisis de los materiales, que contrastó con M. Hernán García. A. Calvo Álvarez de Arkaia elaboró la primera versión del artículo, que fue revisada por el resto de los/las autores/as. C.B. Benedé Azagra realizó una importante contribución en la búsqueda bibliográfica. A. Calvo Álvarez de Arkaia realizó las sucesivas redacciones que incluyeron las aportaciones del resto de las personas firmantes.
AgradecimientosEste estudio no hubiese sido posible sin el apoyo de las 36 personas que participaron buscando hacer camino en común. Gracias también a aquellas que se ofrecieron a participar y que, por un motivo u otro, finalmente no pudieron hacerlo. Gracias a Amaia Prieto Arratibel, por su ayuda en el análisis inicial de los datos. Gracias a Javier Gallego Diéguez, por su valiosa contribución en la búsqueda bibliográfica.
FinanciaciónNinguna.
Conflictos de interesesNinguno.